Hörtest und Otoskopie – OSCE-Leitfaden
Hörtest und Otoskopie kommen häufig in OSCEs vor, und es wird von Ihnen erwartet, dass Sie relevante Anzeichen mithilfe Ihrer klinischen Untersuchungsfähigkeiten erkennen. Dieser Leitfaden bietet eine schrittweise Anleitung zur Durchführung von Hörprüfung und Otoskopie in einem OSCE-Setting, einschließlich einer Videodemonstration.
Einleitung
Waschen Sie sich die Hände und ziehen Sie gegebenenfalls eine PSA an.
Stellen Sie sich dem Patienten mit Ihrem Namen und Ihrer Rolle vor.
Bestätigen Sie den Namen und das Geburtsdatum des Patienten.
Erläutern Sie kurz in patientenfreundlicher Sprache, was die Untersuchung beinhaltet: „Heute möchte ich Ihre Ohren untersuchen. Dazu werde ich mit einem speziellen Gerät, dem Otoskop, einen Blick in Ihre Ohren werfen. Ich möchte auch Ihr Gehör beurteilen.“
Gewinnen Sie die Zustimmung zur Untersuchung.
Bitten Sie den Patienten, sich auf einen Stuhl zu setzen.
Fragen Sie den Patienten, ob er Schmerzen hat, bevor Sie mit der klinischen Untersuchung fortfahren.
Allgemeine Inspektion
Gegenstände und Geräte
Suchen Sie nach Gegenständen oder Geräten am oder um den Patienten, die nützliche Einblicke in die Krankengeschichte und den aktuellen klinischen Zustand geben können:
- Hörgeräte: Notieren Sie, ob der Patient ein Hörgerät trägt und bitten Sie ihn, dieses bei der Otoskopie abzunehmen.
- Mobilitätshilfen: Gegenstände wie Rollstühle und Gehhilfen geben Aufschluss über den aktuellen Mobilitätsstatus des Patienten. Der Patient kann eine Pathologie des vestibulocochleären Nervs haben, die sowohl Hör- als auch Gleichgewichtsprobleme verursacht.
Grobe Hörprüfung
Vorbereitung
Fragen Sie den Patienten, ob er in letzter Zeit eine Veränderung seines Hörvermögens festgestellt hat.
Erläutern Sie, dass Sie 3 Wörter oder 3 Zahlen sagen werden und Sie möchten, dass der Patient sie Ihnen nachspricht (wählen Sie zweisilbige Wörter oder zweistellige Zahlen).
Untersuchung
1. Stellen Sie sich etwa 60 cm vom Ohr des Patienten entfernt auf und flüstern Sie dann eine Zahl oder ein Wort.
2. Decken Sie das nicht zu testende Ohr ab, indem Sie den Tragus reiben. Legen Sie Ihren Arm nicht über das Gesicht des Patienten, wenn Sie den Tragus reiben, es ist viel angenehmer, das Ohr von hinten zu verschließen. Wenn möglich, schirmen Sie die Augen des Patienten ab, um jeden visuellen Reiz zu vermeiden.
3. Bitten Sie den Patienten, Ihnen die Zahl oder das Wort zu wiederholen. Wenn zwei Drittel oder mehr richtig sind, hat der Patient einen Hörpegel von 12db oder besser. Wenn keine Reaktion erfolgt, verwenden Sie eine Gesprächsstimme (48db oder schlechter) oder eine laute Stimme (76db oder schlechter).
4. Wenn keine Reaktion erfolgt, können Sie näher herantreten und den Test auf 15 cm Entfernung wiederholen. Hier liegen die Schwellenwerte bei 34 db für ein Flüstern und 56 db für eine Gesprächsstimme.
5. Prüfen Sie das andere Ohr auf die gleiche Weise.
-
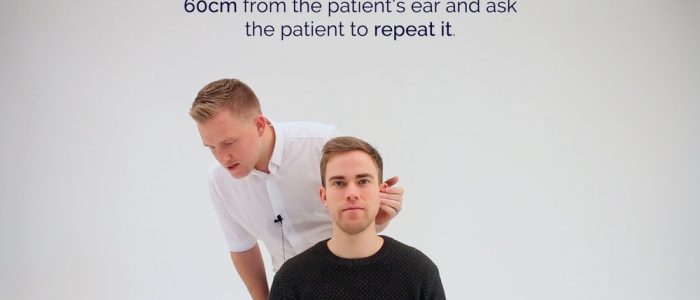 Whisper a number 60cm from the ear
Whisper a number 60cm from the ear
Weber’s test
Explain to the patient that you are going to test their hearing using a tuning fork.
1. Tap a 512Hz tuning fork and place in the midline of the forehead. The tuning fork should be set in motion by striking it on your knee (not the patient’s knee or a table).
2. Ask the patient „Where do you hear the sound?“
These results should be assessed in context with the results of Rinne’s test before any diagnostic assumptions are made:
- Normal: sound is heard equally in both ears.
- Sensorineural deafness: sound is heard louder on the side of the intact ear.
- Conductive deafness: sound is heard louder on the side of the affected ear.
A 512Hz tuning fork is used as it gives the best balance between time of decay and tactile vibration. Ideally, you want a tuning fork that has a long period of decay and cannot be detected by vibration sensation.
-
 Tap a 512Hz tuning fork and place in the midline of the forehead
Tap a 512Hz tuning fork and place in the midline of the forehead
Rinne’s test
1. Place a vibrating 512 Hz tuning fork firmly on the mastoid process (apply pressure to the opposite side of the head to make sure the contact is firm). Damit wird die Knochenleitung getestet.
2. Vergewissern Sie sich, dass der Patient den Ton der Stimmgabel hören kann, und bitten Sie ihn, Ihnen mitzuteilen, wann er ihn nicht mehr hören kann.
3. Wenn der Patient den Ton nicht mehr hören kann, bewegen Sie die Stimmgabel vor den äußeren Gehörgang, um die Luftleitung zu testen.
4. Fragen Sie den Patienten, ob er den Ton jetzt wieder hören kann. Wenn er den Ton hören kann, deutet dies darauf hin, dass die Luftleitung besser ist als die Knochenleitung, was bei einer gesunden Person zu erwarten wäre (dies wird oft verwirrenderweise als „Rinne’s positives“ Ergebnis bezeichnet).
Zusammenfassung der Ergebnisse des Rinne-Tests
Diese Ergebnisse sollten im Zusammenhang mit den Ergebnissen des Weber-Tests bewertet werden, bevor irgendwelche diagnostischen Annahmen getroffen werden:
- Normales Ergebnis: air conduction > bone conduction (Rinne’s positive)
- Sensorineural deafness: air conduction > bone conduction (Rinne’s positive) – due to both air and bone conduction being reduced equally
- Conductive deafness: bone conduction > air conduction (Rinne’s negative)
-
 Place a 512 Hz tuning fork on the mastoid process
Place a 512 Hz tuning fork on the mastoid process
Leitungsschwerhörigkeit vs. Schallempfindungsschwerhörigkeit
Leitungsschwerhörigkeit liegt vor, wenn der Schall an keiner Stelle zwischen Außenohr, äußerem Gehörgang, Trommelfell und Mittelohr (Gehörknöchelchen) wirksam übertragen werden kann. Zu den Ursachen für Schallleitungsschwerhörigkeit gehören übermäßiger Ohrenschmalz, Otitis externa, Otitis media, perforiertes Trommelfell und Otosklerose.
Schallempfindungsschwerhörigkeit entsteht durch eine Funktionsstörung der Cochlea und/oder des Nervus vestibulocochlearis. Zu den Ursachen der Schallempfindungsschwerhörigkeit gehören zunehmendes Alter (Presbykusis), übermäßige Lärmbelastung, genetische Mutationen, Virusinfektionen (z.B. Cytomegalovirus) und ototoxische Wirkstoffe (z.B. Gentamicin).
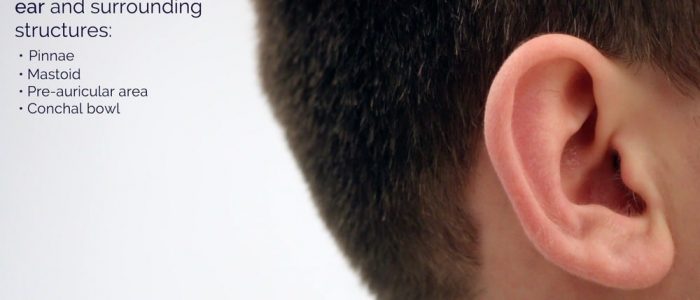
Außenohr
Inspektion
Fiederblätter
Untersuchen Sie die Ohrmuscheln auf:
- Asymmetrie: Durch Vergleich der Ohrmuscheln können Sie subtile einseitige Pathologien erkennen.
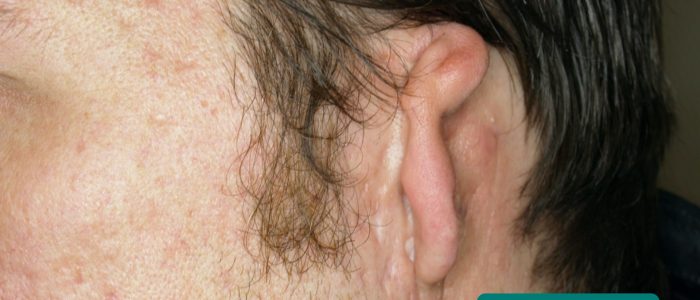
- Deformation der Ohrmuscheln: Diese kann erworben (z. B. Blumenkohlohr) oder angeboren sein (z. B. Anotie, Mikrotie, tief angesetzte Ohren).
- Ohrpiercings: können eine potenzielle Infektionsquelle, ein Allergen und eine Ursache für ein Trauma sein.
- Rötungen und Ödeme: typischerweise mit Otitis externa verbunden.
- Narben: Hinweis auf frühere Operationen.
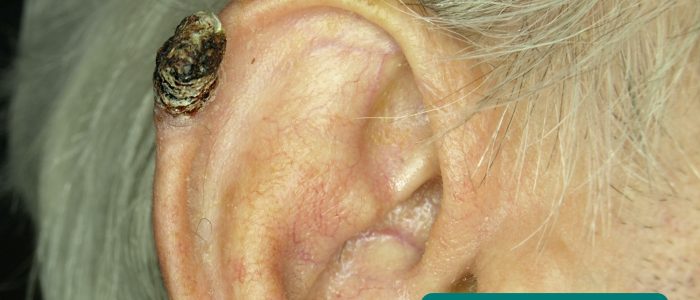
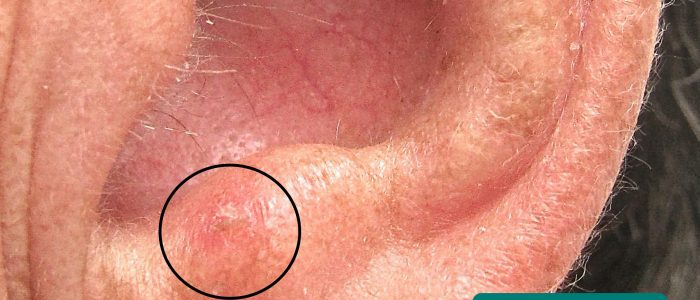
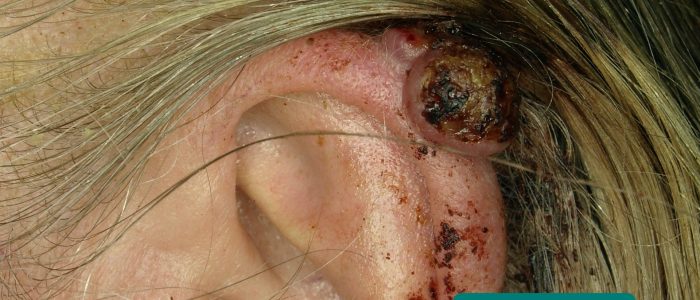
- Hautveränderungen: Suchen Sie nach Anzeichen für prämaligne (aktinische Keratosen) und maligne (z. B. Basalzellkarzinom, Plattenepithelkarzinom) Hautveränderungen.
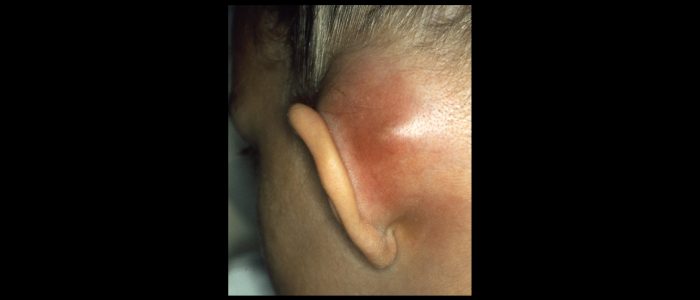
Mastoid
Untersuchen Sie die Mastoidregion:
- Erythem und Schwellung: typischerweise mit Mastoiditis verbunden.
- Narben: Hinweis auf frühere Operationen (z. B. Mastoidektomie).
Präaurikularbereich
Untersuchen Sie den Präaurikularbereich (vor dem Ohr):
- Präaurikularer Sinus/Grube: eine häufige angeborene Fehlbildung, die als Grube im Präaurikularbereich erscheint. These sinuses can sometimes become infected and require surgical drainage.
- Lymphadenopathy: typically associated with an ear infection (e.g. otitis media, otitis externa).
Conchal bowl
Inspect the conchal bowl for signs of active infection such as erythema and purulent discharge.
Palpation
Palpate the tragus for tenderness which is typically associated with otitis externa.
Palpate the regional lymph nodes:
- Pre-auricular lymph nodes
- Post-auricular lymph nodes
-
 Anatomy of the ear
Anatomy of the ear
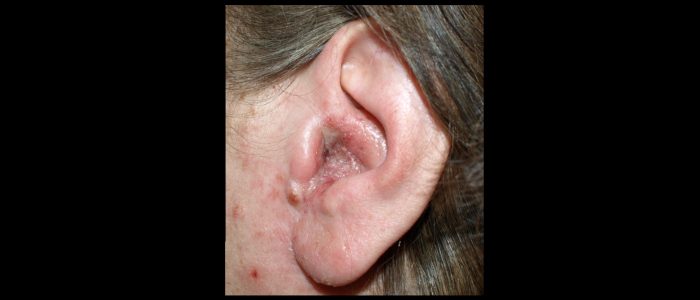
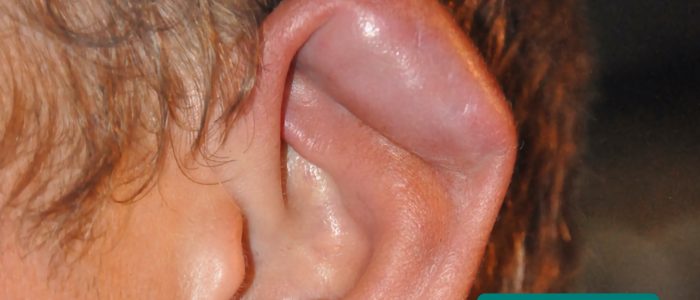
Cauliflower ear
Cauliflower ear is an irreversible condition that develops as a result of repeated blunt ear trauma. Blunt trauma causes bleeding under the perichondrium of the pinna, stripping away the ear’s cartilage. This cartilage normally relies on the perichondrium for its nutrient supply and as a result, once separated it becomes fibrotic, causing distortion of the ear’s architecture.
Congenital deformity of the ears
There are several types of congenital ear deformity including:
- Anotia: a complete absence of the pinna.
- Microtia: underdevelopment of the pinna.
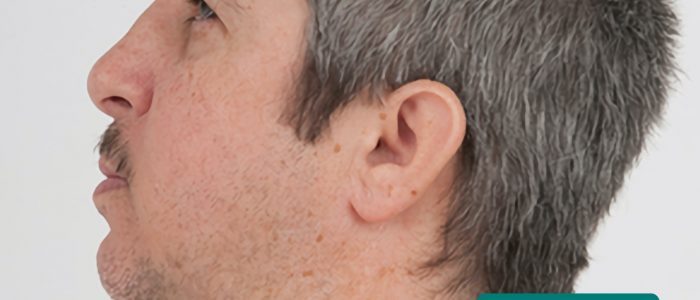
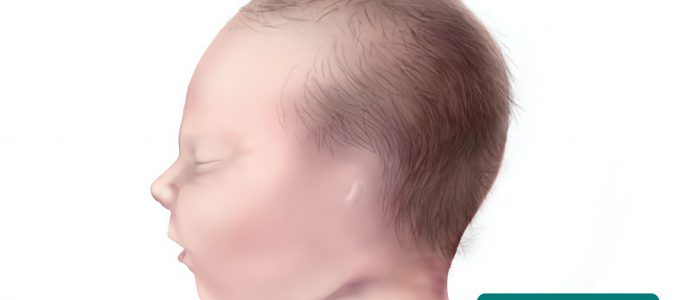
- Low-set ears: the ears are positioned lower on the head than usual. Abgesenkte Ohren sind ein Merkmal mehrerer genetischer Syndrome, einschließlich des Down-Syndroms und des Turner-Syndroms.
Otoskopie
Um zu entscheiden, welches Ohr zuerst untersucht werden soll:
- Prüfen Sie, ob der Patient Ohrenbeschwerden hat, und untersuchen Sie in diesem Fall zuerst die nicht schmerzhafte Seite.
- Fragen Sie den Patienten, welches sein „besseres“ Ohr ist und untersuchen Sie dieses zuerst (dies kann zum Vergleich nützlich sein).
Einführen des Otoskops
1. Vergewissern Sie sich, dass das Licht am Otoskop funktioniert, und legen Sie ein steriles Spekulum an (das größte, das bequem in den äußeren Gehörgang passt).
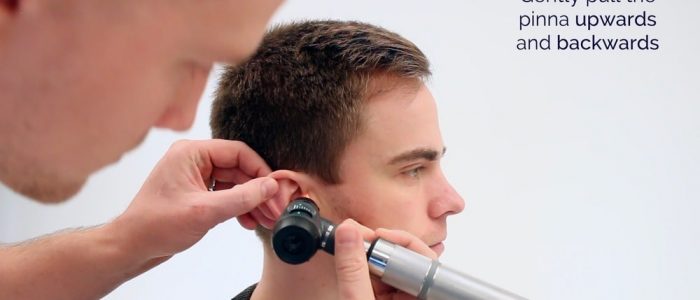
2. Ziehen Sie die Ohrmuschel mit der anderen Hand nach oben und nach hinten, um den äußeren Gehörgang zu begradigen.
3. Positionieren Sie das Otoskop am äußeren Gehörgang:
- Das Otoskop sollte für das rechte Ohr des Patienten in der rechten Hand gehalten werden und umgekehrt für das linke Ohr.
- Halten Sie das Otoskop wie einen Bleistift und stützen Sie Ihre Hand zur Stabilität an die Wange des Patienten. Dies verhindert eine Beschädigung des Ohres bei plötzlichen Bewegungen.
4. Führen Sie das Otoskop unter direkter Sicht vor. Gehen Sie behutsam mit dem Otoskop um und stellen Sie sicher, dass die Bewegungen langsam und überlegt sind, da Sie sonst Unbehagen verursachen.
Beurteilung des äußeren Gehörgangs
5. Untersuchen Sie den äußeren Gehörgang auf:
- Überschüssiges Ohrenschmalz: die häufigste Ursache für Schallleitungsschwerhörigkeit.
- Erythem und Ödem: typischerweise mit Otitis externa verbunden.
- Ausfluss: kann auf Otitis externa oder Otitis media mit zugehöriger Trommelfellperforation hinweisen.
- Fremdkörper: Dazu können Wattestäbchen, Insekten und andere kleine Gegenstände gehören.
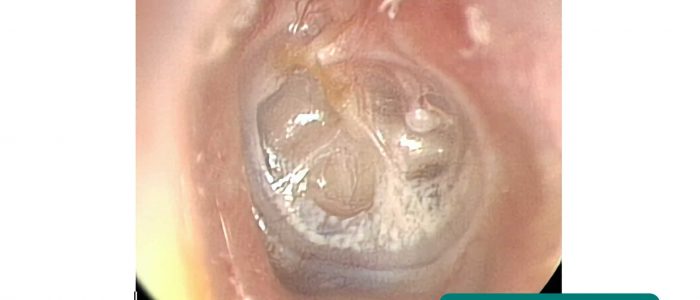
Beurteilung des Trommelfells
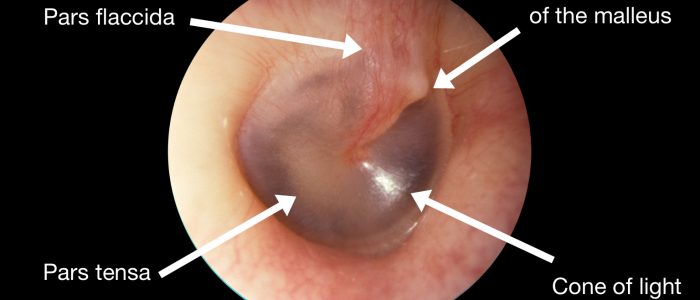
6. Untersuchen Sie systematisch die vier Quadranten des Trommelfells (TM), um zu vermeiden, dass eine Pathologie übersehen wird.
Farbe
Ein gesundes TM sollte perlgrau und durchscheinend erscheinen.
Erythem deutet auf eine Entzündung der TM hin, die z. B. bei einer akuten Otitis media auftreten kann.
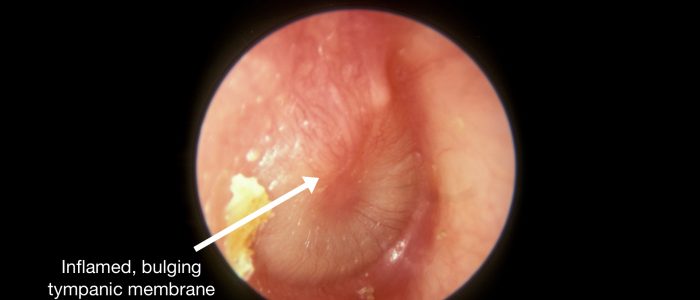
Form
Eine gesunde TM sollte relativ flach erscheinen.
Eine Aufwölbung der TM deutet auf einen erhöhten Mittelohrdruck hin, der häufig durch eine akute Otitis media mit Erguss verursacht wird (oft ist ein Flüssigkeitsniveau sichtbar).
Eine Einziehung der TM deutet auf einen verminderten Mittelohrdruck hin, der häufig durch eine Funktionsstörung der pharyngotympanischen Röhre infolge von Infektionen der oberen Atemwege und Allergien verursacht wird.
Lichtreflex
Der Lichtreflex (auch „Lichtkegel“ genannt) wird sichtbar, wenn ein Licht auf die TM gerichtet wird.
Bei einem gesunden TM sollte die kegelförmige Lichtreflexion im vorderen inferioren Quadranten auftreten.
Im linken Ohr sollte der Lichtreflex etwa bei 7 bis 8 Uhr liegen.
Im rechten Ohr sollte der Lichtreflex etwa bei 4 bis 5 Uhr liegen.
Das Fehlen oder die Verzerrung des Lichtreflexes steht im Zusammenhang mit einer Otitis media (aufgrund einer Vorwölbung des TM).
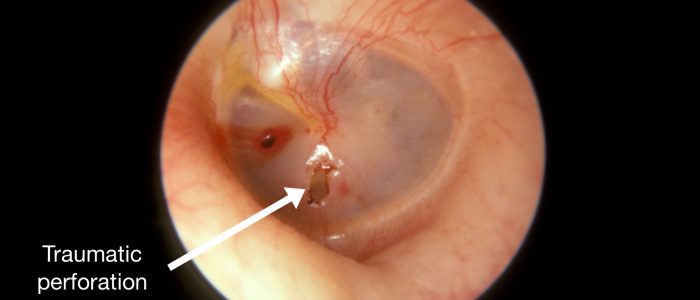
Perforation
Merken Sie die Größe und die Position einer Perforation des TM.
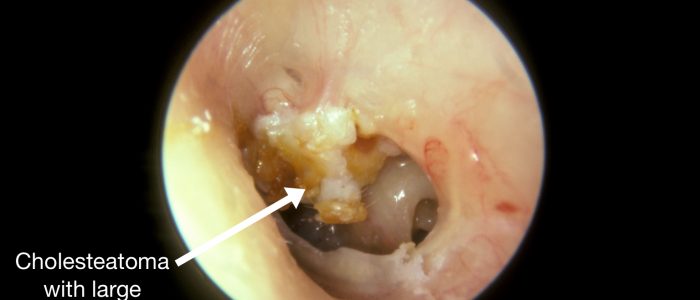
Ursachen für eine TM-Perforation sind unter anderem Infektionen (z.B. Otitis media mit Erguss), Traumata (z.B. Taucherkrankheit), Cholesteatom und das Einsetzen von Paukenröhrchen.
Das Cholesteatom führt typischerweise zu einer Perforation im oberen Teil des Trommelfells, und in diesem Bereich können Granulationsgewebe und Ausfluss sichtbar sein.
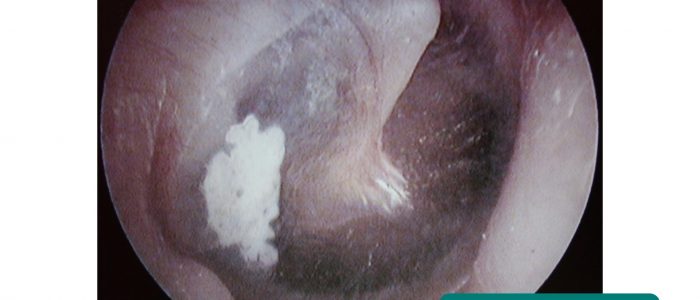
Narbenbildung
Die Narbenbildung im Trommelfell wird als Tympanosklerose bezeichnet und kann zu einer erheblichen Schallleitungsschwerhörigkeit führen, wenn sie ausgedehnt ist.
Tympanosklerose entwickelt sich häufig als Folge einer Otitis media oder nach dem Einsetzen eines Tympanostomiekanals.
Abschließende Schritte
7. Ziehen Sie das Otoskop vorsichtig zurück.
8. Wiederholen Sie Ihre Untersuchung am anderen Ohr und vergleichen Sie Ihre Ergebnisse. Wenn der Patient eine Infektion in einem Ohr hat, sollten Sie das Spekulum des Otoskops wechseln, bevor Sie das andere Ohr untersuchen.
9. Entsorgen Sie das Otoskop-Spekulum in einem klinischen Abfalleimer.
-
 Prepare the otoscope
Prepare the otoscope
Otitis media and otitis externa
Acute otitis media is an inflammatory condition of the middle ear that can be caused by viruses and bacteria. Typical findings on otoscopy include a bulging red, yellow or cloudy tympanic membrane with an associated air-fluid level behind the membrane. There may also be discharge in the auditory canal if the tympanic membrane has perforated.
Otitis externa is an inflammatory condition of the outer ear that can affect the auricle, external auditory canal and external surface of the tympanic membrane. The condition is usually caused by a bacterial infection. Typische Befunde bei der Untersuchung sind Rötungen der Ohrmuschel und des äußeren Gehörgangs mit entsprechenden Schmerzen. Weitere Befunde können ein Ödem im Gehörgang sein, das eine Verengung verursacht, eine regionale Lymphadenopathie und Ausfluss im Gehörgang.
Zum Abschluss der Untersuchung…
Erklären Sie dem Patienten, dass die Untersuchung nun beendet ist.
Danken Sie dem Patienten für seine Zeit.
Entsorgen Sie die PSA ordnungsgemäß und waschen Sie sich die Hände.
Fassen Sie Ihre Befunde zusammen.
Beispielzusammenfassung
„Heute habe ich Herrn Smith, einen 25-jährigen Mann, untersucht. Bei der allgemeinen Inspektion machte der Patient einen ruhigen Eindruck, und bei der Inspektion des äußeren Ohrs wurden keine Auffälligkeiten festgestellt.“
„Die Otoskopie ergab normale Trommelfelle und Gehörgänge. There was no evidence of hearing loss on assessment.“
„In summary, these findings are consistent with a normal examination of the ears.“
„For completeness, I would like to perform the following further assessments and investigations.“
Further assessments and investigations
- Cranial nerve examination: to identify evidence of facial nerve pathology.
- Audiometry and tympanometry: to screen for hearing loss.
Reviewers
Mr Krishan Ramdoo
ENT Registrar
Mr Ben Cosway
ENT Registrar
Show references
- CNX OpenStax. Angepasst von Geeky Medics. Otitis externa. Licence: .
- B. Welleschik. Angepasst von Geeky Medics. Mastoiditis. Licence: CC BY-SA.
- Klaus D. Peter, Gummersbach, Deutschland. Angepasst von Geeky Medics. Basal cell carcinoma. Licence: CC BY 3.0 DE.
- Future FamDoc. Angepasst von Geeky Medics. Actinic keratosis. Licence: CC BY-SA.
- Klaus D. Peter, Gummersbach, Germany. Angepasst von Geeky Medics. Melanom. Licence: CC BY 3.0 DE.
- MartialArtsNomad.com. Angepasst von Geeky Medics. Blumenkohlohr. Licence: CC BY.
- Lisa Leathwood, Maureen Risch. Angepasst von Geeky Medics. Tief angesetzte Ohren. Licence: CC0.
- Klaus D. Peter, Gummersbach, Deutschland. Angepasst von Geeky Medics. Mikrotie. Licence: CC BY 3.0 DE.
- Centers for Disease Control and Prevention, National Center on Birth Defects and Developmental Disabilities. Angepasst von Geeky Medics. Anotia.
- Von Michael Hawke MD. Angepasst von Geeky Medics. Normales Trommelfell. Lizenz:.
- Von Dr. Michael Hawke. Angepasst von Geeky Medics. Trommelfellperforation. Lizenz: .
- Von Dr. Michael Hawke. Adapted by Geeky Medics. Cholesteatom. Lizenz: .
- Von Dr. Michael Hawke. Adapted by Geeky Medics. Akute Mittelohrentzündung. Lizenz: .
- Didier Descouens. Adapted by Geeky Medics. Tympanosklerose. Licence: CC BY-SA.
- Adrian L James. Adapted by Geeky Medics. Tympanic membrane retraction. Licence: CC BY-SA.