Xerosis: Tratamiento de la piel clínicamente seca
USstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»> Pharm. 2006;4:28-32.
La sequedad de la piel, conocida como xerosis o xeroderma, es una afección común en las personas mayores. A medida que las personas envejecen, la capa externa de la piel pierde agua, lo que hace que la superficie se vuelva seca y áspera.1 La incidencia de la xerosis aumenta con la edad, y la prevalencia de la afección en los Estados Unidos puede aumentar, dado el envejecimiento demográfico de la población.2 La xerosis puede ser una afección preocupante en las personas mayores debido a su aspecto físico y a las molestias físicas que puede ocasionar. Aunque se desconoce la causa exacta de la xerosis, esta afección está relacionada con la alteración de la composición lipídica del estrato córneo, además de otros cambios en la diferenciación epidérmica.1 Parece que la xerosis no se produce como resultado de una disminución del agua en la piel, sino que es el resultado de una queritinización y descamación anormales.2
Signos y síntomas
Aunque la xerosis es más prominente en la parte inferior de las piernas de los pacientes de mediana edad o mayores, la condición también se presenta comúnmente en el tronco, los antebrazos y las manos.1,3 La xerosis también puede aparecer ocasionalmente en la cara.2 Clínicamente, la piel tiene un aspecto teselado (tipo mosaico) con escamas opacas y un leve eritema.2 La piel también tiende a picar y a descamarse, lo que puede distraer y angustiar a algunos pacientes.4
Los síntomas suelen exacerbarse en invierno debido a la baja humedad exterior por las bajas temperaturas y el viento, y a la baja humedad interior por los sistemas de calefacción central.1 El estrato córneo pierde un exceso de agua en condiciones de baja humedad, lo que seca la superficie y hace que la piel brille y sea menos flexible. Una vez que se manifiesta la xerosis, la condición tiende a aumentar y disminuir con las condiciones ambientales circundantes y persiste indefinidamente.2
Complicaciones y diagnóstico diferencial
La dermatitis puede ser el resultado del efecto secante de los jabones, detergentes u otros irritantes (por ejemplo, el alcohol) que se aplican a la piel solos o que están contenidos en los productos para el cuidado de la piel.3,4 La piel seca también puede fisurarse (agrietarse). Las sustancias irritantes pueden penetrar en las fisuras y excoriaciones, haciendo que la piel se enrojezca, pique, se hinche o duela.4 Cuando esto ocurre, la afección se denomina eczema craquelé o eczema asteatósico.4 Los farmacéuticos deben fomentar las intervenciones de tratamiento (tabla 1) para ayudar a los pacientes a evitar complicaciones y la posibilidad de que se produzcan más irritaciones, fricciones y roturas de la piel, lo que puede hacer que la piel sea susceptible de infección.5

El diagnóstico diferencial de la xerosis incluye el eczema atópico, la ictiosis autosómica dominante, el eczema numular y la dermatitis por estasis, como se indica en la tabla 2. Las ictiosis hereditarias, que se caracterizan por la acumulación excesiva de escamas en la superficie de la piel, se clasifican en función de características clínicas como la edad de aparición (por ejemplo, al nacer, en la infancia o en la niñez), el tipo de escamas (por ejemplo, finas, grandes y oscuras, grandes y gruesas, gruesas y verrugosas), los hallazgos clínicos asociados (por ejemplo, opacidades corneales, ectropión, ampollas) y las características genéticas (por ejemplo, autosómicas dominantes, ligadas al cromosoma X, autosómicas recesivas). En estos casos, se recomienda buscar asesoramiento genético y orientación sobre el tratamiento a través de la consulta con un dermatólogo.3
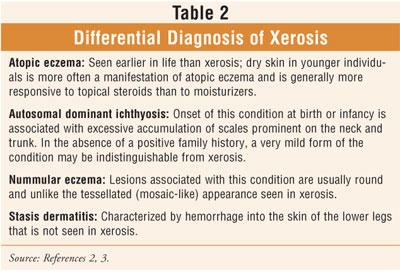
La ictiosis autosómica dominante muy leve, en ausencia de antecedentes familiares positivos, puede ser de hecho difícil de distinguir de la xerosis.2 El diagnóstico de ictiosis adquirida puede ser una manifestación temprana de una enfermedad sistémica como el hipotiroidismo, el linfoma, la lepra o el SIDA. Las escamas finas pueden aparecer localmente en el tronco y las piernas o pueden ser gruesas y generalizadas. Dado que el diagnóstico de la xerosis es clínico, la biopsia de piel no suele ser diagnóstica. Sin embargo, en la sarcoidosis, en la que pueden aparecer escamas gruesas en las piernas, una biopsia suele mostrar los típicos granulomas.
Importancia de mantener la integridad de la piel en las personas mayores
Identificar y tratar la xerosis puede considerarse parte integral del mantenimiento de la integridad de la piel. Esto es especialmente importante en las personas mayores, ya que la piel que envejece experimenta cambios anatómicos que provocan una alteración del comportamiento fisiológico y de la susceptibilidad a las enfermedades.6 En concreto, se produce una disminución de la renovación epidérmica, de la reparación de los tejidos, del crecimiento del pelo y las uñas y de la cantidad de secreción ecrina, apocrina y sebácea. A medida que una persona envejece, se produce una disminución de la respuesta inflamatoria, de la absorción y del aclaramiento cutáneo debido a la disminución del suministro vascular cutáneo. De hecho, una característica destacada de la piel envejecida es la regresión y desorganización de los vasos pequeños. Además, la regulación térmica, la sensibilidad táctil y la percepción del dolor están alteradas en cierto grado en el adulto que envejece.6 Los farmacéuticos pueden promover la importancia de la integridad de la piel con recomendaciones relativas a la limpieza e hidratación de la piel (tabla 1).
Profilaxis y tratamiento
En general, existe un doble enfoque para el tratamiento de la xerosis: (1) minimizar la irritación y (2) hidratar.2 Se debe instruir a los pacientes para que limiten los baños, especialmente los jabonosos, que eliminan la grasa de la piel y la dejan agrietada.2 Mientras que algunos expertos recomiendan bañarse una vez al día con agua tibia y jabón suave, otros sugieren bañarse sólo cada dos días y complementar con baños de esponja en las axilas y las zonas anogenitales, ya que estas zonas rara vez se ven afectadas por la xerosis.1,2 Secar la piel con palmaditas en lugar de frotarla también puede ayudar. En la medida de lo posible, deben evitarse los detergentes, el alcohol para frotar y los productos para el cuidado de la piel que contengan alcohol y otros agentes secantes. No deben colocarse materiales irritantes (por ejemplo, lana) junto a la piel.1
En general, se recomienda la hidratación mediante la aplicación frecuente y abundante de emolientes, especialmente después del baño, cuando el agua puede quedar atrapada en la piel con un agente oclusivo.2 Los emolientes tienen propiedades de retención de agua y lubricación y presentan débiles efectos antipruriginosos, antiinflamatorios, antimitóticos y vaso constrictivos, lo que los convierte en tratamientos adecuados para la piel xerótica ligeramente eczematizada.2 La aplicación generosa y frecuente de emolientes que contienen lanolina o vaselina blanca atrapa y retiene eficazmente el agua en la piel.4 No se recomiendan los emolientes perfumados, para evitar la irritación de la piel y la sensibilización por contacto.1 Los emolientes tienen pocos efectos secundarios, que suelen limitarse a la dermatitis de contacto, la foliculitis y la miliaria (cambios cutáneos asociados a la retención y la secreción de sudor).2
Se debe informar a las personas mayores de que, aunque los emolientes de venta libre varían mucho en cuanto a calidad y coste, no existe una relación estricta entre ambos.1 Se debe fomentar la comprobación de las etiquetas de los ingredientes que se sabe que son útiles en el tratamiento de la xerosis (tabla 3) para evitar la confusión de las afirmaciones y los anuncios engañosos. Algunos aditivos de las cremas hidratantes caras, como el colágeno y la elastina, se utilizan con fines de marketing, no
medicinales, mientras que otros aditivos, como la vitamina E y las fragancias, pueden provocar una dermatitis alérgica.2 Un preparado tópico elegante y estéticamente aceptable puede ser ventajoso para algunos pacientes que, de otro modo, no podrían adherirse a un régimen que requiera la aplicación de una pomada espesa y grasienta (por ejemplo, vaselina) debajo de la ropa.
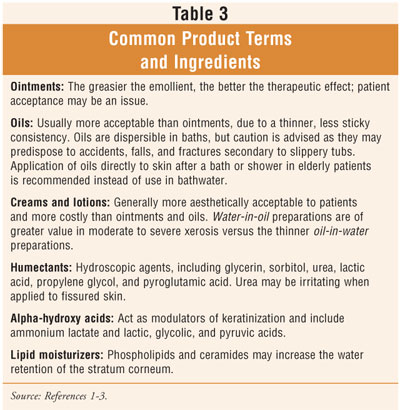
Las cremas y lociones que contienen urea o un alfahidroxiácido (tabla 3) se utilizan para hidratar la piel, eliminar las escamas y prevenir los síntomas.1 Para aumentar la humedad interior durante el invierno, puede ser útil un humidificador. Los corticoesteroides tópicos pueden ser necesarios si la piel se enrojece, hincha o duele temporalmente.4 Se recomienda una pomada tópica de esteroides de baja potencia (por ejemplo, hidrocortisona al 1% o al 2,5%) después del baño y a la hora de acostarse para tratar la piel inflamada y seca.1 Dado que las pomadas son más potentes que las cremas que contienen el mismo corticosteroide en la misma concentración, se desaconseja el uso prolongado de pomadas debido a la absorción sistémica.1 Es importante tener en cuenta que los esteroides tópicos pueden provocar realmente el eczema craquelé en algunos individuos.2
El patrón de xerosis se ha observado en algunas reacciones a fármacos.7 Un fármaco puede tener el potencial de empeorar la xerosis al cambiar la composición química de la capa externa de la piel.4 Esto ocurre de forma más clásica con los fármacos utilizados en el tratamiento de la hipercolesteremia, a saber, los inhibidores de la HMG-CoA reductasa (estatinas), que pueden causar una xerosis grave.1,7
Conclusión
En la piel envejecida, los cambios anatómicos dan lugar a un comportamiento fisiológico alterado y a la susceptibilidad a la enfermedad. Si no se trata, la piel xerótica seca, con picor y descamada puede fisurarse, haciendo que el anciano sea susceptible de tener una piel roja, con picor crónico, hinchada o dolorosa. Los hábitos de baño modificados, la evitación de
irritantes y la hidratación adecuada son las modalidades de tratamiento clave para la xerosis. Los esteroides tópicos pueden ser necesarios si fallan las medidas más conservadoras. Los farmacéuticos pueden ayudar informando a los ancianos sobre las categorías de productos útiles. Los farmacéuticos también pueden recomendar adecuadamente tratamientos eficaces que se ajusten a las preferencias estéticas del paciente y a las limitaciones de costes.
1. Beers MH, Berkow R, eds. The Merck Manual of Geriatrics. 3rd ed. Whitehouse Station, NJ: Merck & Co; 2000:1247-1248.
2. Kaplan LA.style=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»> Xerosis. En: Newcomer VD, Young EM Jr. Geriatric Dermatology: Clinical Diagnosis and Practical Therapy. New Yorkstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»>: Igaku-Shoin; 1989:309-314.
3. Beers MH, Berkow R. The Merck Manual of Diagnosis and Therapy. 17th ed. Whitehouse Stationstyle=»font-family:Arial;color:#000000;font-size:2;»>, NJstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»>: Merck & Co; 1999:831.
4. Beers MH, Jones TV, Berkwits M, et al, eds. The Merck Manual of Health & Aging. Whitehouse Stationstyle=»font-family:Arial;color:#000000;font-size:2;»>, NJstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»>: Merck Research Laboratories; 2004:432-433.
5. Allmanstyle=»font-family:Arial;color:#000000;font-size:2;»> RM.style=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»> Úlceras por presión. En: Hazzard WR, Blass JP, Halter JB, et al. Principios de Medicina Geriátrica y Gerontología. 5th ed.
Nueva Yorkstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»>: McGraw-Hill, Inc; 2003:1563-1569.
6. Balin AK. Envejecimiento de la piel humana. En: Hazzard WR, Andres R, Bierman EL. Principles of Geriatric Medicine and Gerontology. 2nd ed. New Yorkstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»>: McGraw-Hill, Inc.; 1990:383-412.
7. Millikan LE. Erupciones de los medicamentos. En: Newcomer VD, Young EM Jr. Geriatric Dermatology: Clinical Diagnosis and Practical Therapy. New Yorkstyle=»font-family:Arial;color:#000000;font-size:2;»>style=»font-family:Arial;color:#000000;font-size:2;»>: Igaku-Shoin; 1989:169-177.
Para comentar este artículo, contacte con [email protected].