Évaluation de l’audition et otoscopie – Guide OSCE
L’évaluation de l’audition et l’otoscopie apparaissent fréquemment dans les ECOS et vous devrez identifier les signes pertinents en utilisant vos compétences d’examen clinique. Ce guide fournit une approche étape par étape pour réaliser une évaluation de l’audition et une otoscopie dans le cadre d’un ECOS, avec une démonstration vidéo incluse.
Introduction
Lavez-vous les mains et mettez l’EPI si nécessaire.
Introduisez-vous auprès du patient en indiquant votre nom et votre rôle.
Confirmez le nom et la date de naissance du patient.
Expliquez brièvement en quoi consistera l’examen en utilisant un langage adapté au patient : « Aujourd’hui, j’aimerais examiner vos oreilles, cela implique que je regarde à l’intérieur de vos oreilles à l’aide d’un équipement spécial appelé otoscope. J’aimerais également évaluer votre audition. »
Obtenir le consentement pour procéder à l’examen.
Demander au patient de s’asseoir sur une chaise.
Demander au patient s’il a des douleurs avant de procéder à l’examen clinique.
Inspection générale
Objets et équipements
Regardez les objets ou les équipements sur ou autour du patient qui peuvent fournir des indications utiles sur ses antécédents médicaux et son état clinique actuel :
- Aides auditives : notez si le patient porte une aide auditive et demandez-lui de l’enlever lors de l’otoscopie.
- Aides à la mobilité : les articles tels que les fauteuils roulants et les aides à la marche donnent une indication de l’état de mobilité actuel du patient. Le patient peut présenter une pathologie du nerf vestibulocochléaire causant à la fois des problèmes d’audition et d’équilibre.
Évaluation de l’audition brute
Préparation
Demander au patient s’il a remarqué un changement dans son audition récemment.
Expliquez que vous allez dire 3 mots ou 3 chiffres et que vous aimeriez que le patient vous les répète (choisissez des mots à deux syllabes ou des chiffres à deux chiffres).
Evaluation
1. Positionnez-vous à environ 60 cm de l’oreille du patient, puis chuchotez un nombre ou un mot.
2. Masquez l’oreille qui n’est pas testée en frottant le tragus. Ne placez pas votre bras en travers du visage du patient lorsque vous frottez le tragus, il est bien plus agréable d’occlure l’oreille par derrière la tête. Si possible, protégez les yeux du patient pour éviter tout stimulus visuel.
3. Demandez au patient de vous répéter le chiffre ou le mot. S’il obtient deux tiers ou plus de réponses correctes, alors son niveau d’audition est de 12db ou mieux. S’il n’y a pas de réponse, utilisez une voix conversationnelle (48db ou moins) ou une voix forte (76db ou moins).
4. S’il n’y a pas de réponse, vous pouvez vous rapprocher et répéter le test à 15 cm. Ici, les seuils sont de 34db pour un chuchotement et de 56db pour une voix conversationnelle.
5. Évaluez l’autre oreille de la même manière.
-
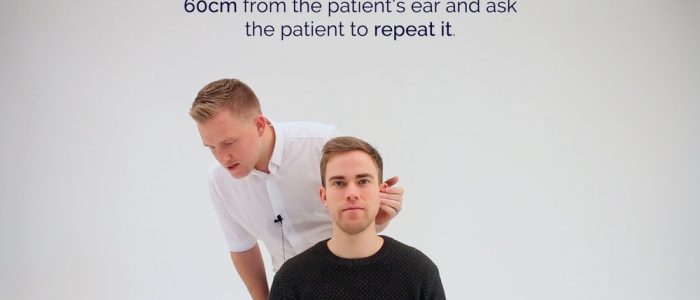 Whisper a number 60cm from the ear
Whisper a number 60cm from the ear
Weber’s test
Explain to the patient that you are going to test their hearing using a tuning fork.
1. Tap a 512Hz tuning fork and place in the midline of the forehead. The tuning fork should be set in motion by striking it on your knee (not the patient’s knee or a table).
2. Ask the patient « Where do you hear the sound? »
These results should be assessed in context with the results of Rinne’s test before any diagnostic assumptions are made:
- Normal: sound is heard equally in both ears.
- Sensorineural deafness: sound is heard louder on the side of the intact ear.
- Conductive deafness: sound is heard louder on the side of the affected ear.
A 512Hz tuning fork is used as it gives the best balance between time of decay and tactile vibration. Ideally, you want a tuning fork that has a long period of decay and cannot be detected by vibration sensation.
-
 Tap a 512Hz tuning fork and place in the midline of the forehead
Tap a 512Hz tuning fork and place in the midline of the forehead
Rinne’s test
1. Place a vibrating 512 Hz tuning fork firmly on the mastoid process (apply pressure to the opposite side of the head to make sure the contact is firm). Cela permet de tester la conduction osseuse.
2. Confirmez que le patient peut entendre le son du diapason, puis demandez-lui de vous dire quand il ne l’entend plus.
3. Lorsque le patient n’entend plus le son, déplacez le diapason devant le méat auditif externe pour tester la conduction aérienne.
4. Demandez au patient s’il peut maintenant entendre à nouveau le son. S’il peut entendre le son, cela suggère que la conduction aérienne est meilleure que la conduction osseuse, ce qui correspond à ce que l’on attendrait d’un individu en bonne santé (on parle souvent, à tort, d’un résultat » positif de Rinne « ).
Résumé des résultats du test de Rinne
Ces résultats doivent être évalués dans le contexte des résultats du test de Weber avant toute hypothèse diagnostique :
- Résultat normal : air conduction > bone conduction (Rinne’s positive)
- Sensorineural deafness: air conduction > bone conduction (Rinne’s positive) – due to both air and bone conduction being reduced equally
- Conductive deafness: bone conduction > air conduction (Rinne’s negative)
-
 Place a 512 Hz tuning fork on the mastoid process
Place a 512 Hz tuning fork on the mastoid process
Perte auditive de transmission par rapport à la perte auditive neurosensorielle
La perte auditive de transmission se produit lorsque le son ne peut être transféré efficacement en aucun point entre l’oreille externe, le conduit auditif externe, la membrane tympanique et l’oreille moyenne (osselets). Les causes de la perte auditive de transmission comprennent un excès de cérumen, une otite externe, une otite moyenne, une membrane tympanique perforée et une otospongiose.
La perte auditive neurosensorielle se produit en raison d’un dysfonctionnement de la cochlée et/ou du nerf vestibulocochléaire. Les causes de la perte auditive neurosensorielle comprennent l’augmentation de l’âge (presbyacousie), l’exposition excessive au bruit, les mutations génétiques, les infections virales (par exemple, le cytomégalovirus) et les agents ototoxiques (par exemple, la gentamicine).
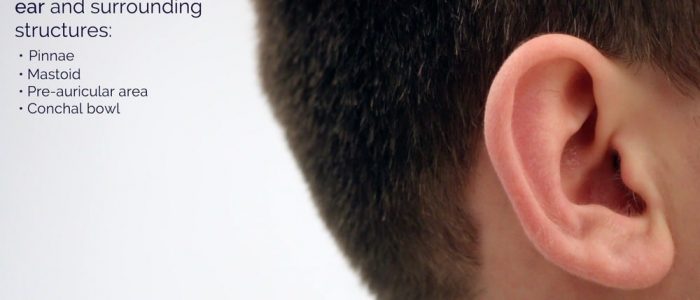
Oreille externe
Inspection
Pinnae
Inspecter les pinnae pour :
- Asymétrie : en comparant les pinnae, vous pouvez identifier une pathologie unilatérale subtile.
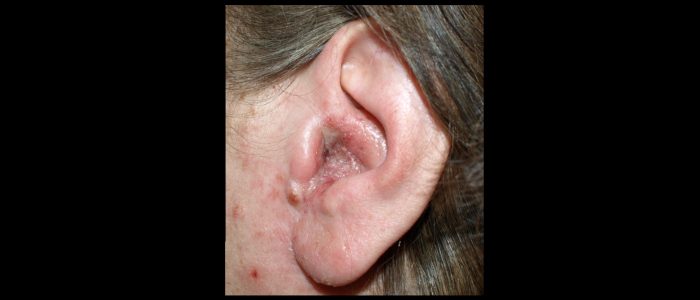
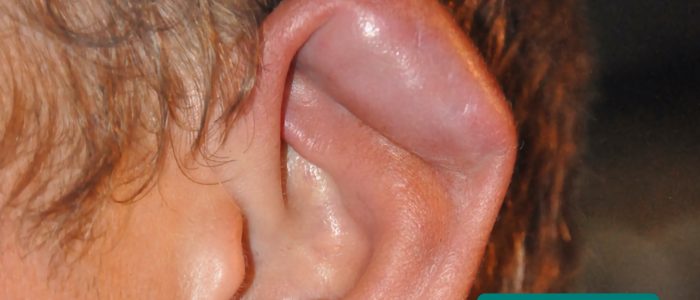
- Déformation du pavillon de l’oreille : elle peut être acquise (par exemple, oreille en chou-fleur) ou congénitale (par exemple, anotie, microtie, oreilles décollées).
- Pierces à oreille percées : elles peuvent être une source potentielle d’infection, un allergène et une cause de traumatisme.
- Erythème et œdème : généralement associés à une otite externe.
- Cicatrices : indiquant une chirurgie antérieure.
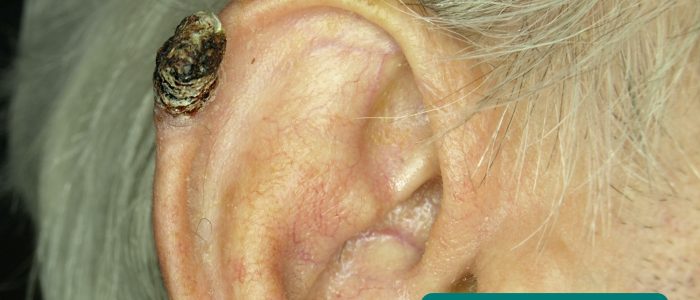
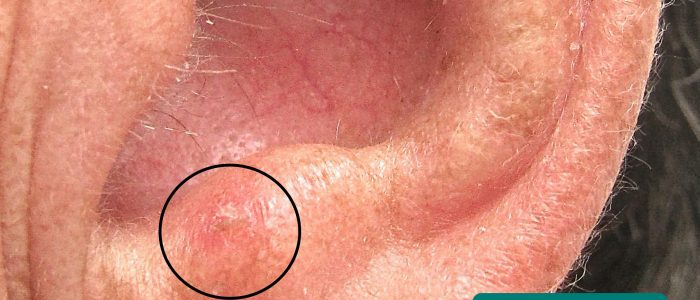
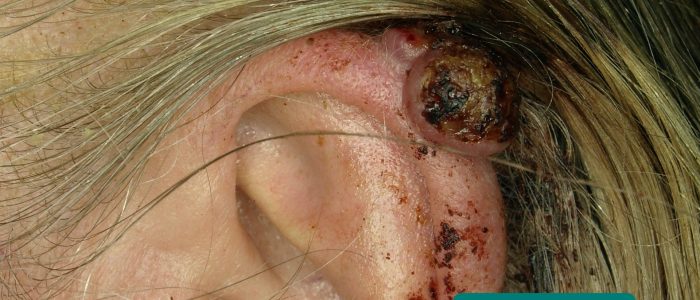
- Lésions cutanées : recherchez des signes de changements cutanés pré-malins (kératoses actiniques) et malins (par exemple, carcinome basocellulaire, carcinome spinocellulaire).
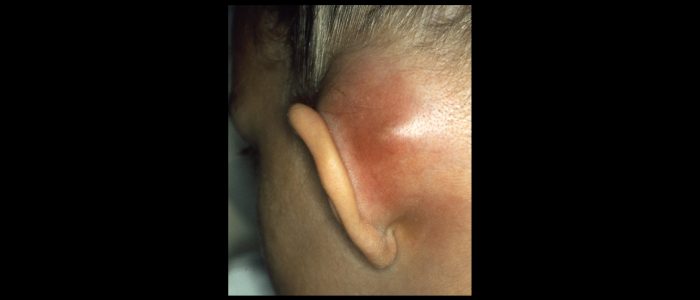
Mastoïde
Inspectez la région mastoïde :
- Erythème et œdème : typiquement associés à une mastoïdite.
- Cicatrices : indiquant une chirurgie antérieure (par exemple, une mastoïdectomie).
Région pré-auriculaire
Inspecter la région pré-auriculaire (devant l’oreille) :
- Sinus/puits pré-auriculaire : une déformation congénitale commune qui apparaît comme une fossette dans la région pré-auriculaire. These sinuses can sometimes become infected and require surgical drainage.
- Lymphadenopathy: typically associated with an ear infection (e.g. otitis media, otitis externa).
Conchal bowl
Inspect the conchal bowl for signs of active infection such as erythema and purulent discharge.
Palpation
Palpate the tragus for tenderness which is typically associated with otitis externa.
Palpate the regional lymph nodes:
- Pre-auricular lymph nodes
- Post-auricular lymph nodes
-
 Anatomy of the ear
Anatomy of the ear
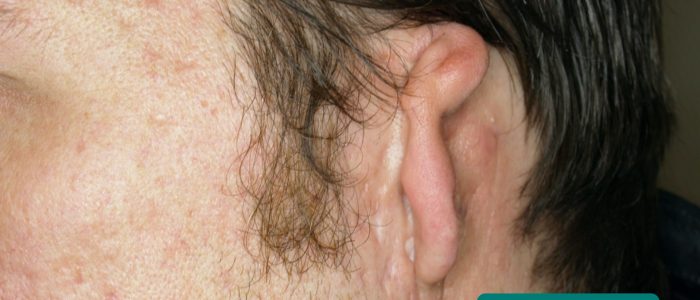
Cauliflower ear
Cauliflower ear is an irreversible condition that develops as a result of repeated blunt ear trauma. Blunt trauma causes bleeding under the perichondrium of the pinna, stripping away the ear’s cartilage. This cartilage normally relies on the perichondrium for its nutrient supply and as a result, once separated it becomes fibrotic, causing distortion of the ear’s architecture.
Congenital deformity of the ears
There are several types of congenital ear deformity including:
- Anotia: a complete absence of the pinna.
- Microtia: underdevelopment of the pinna.
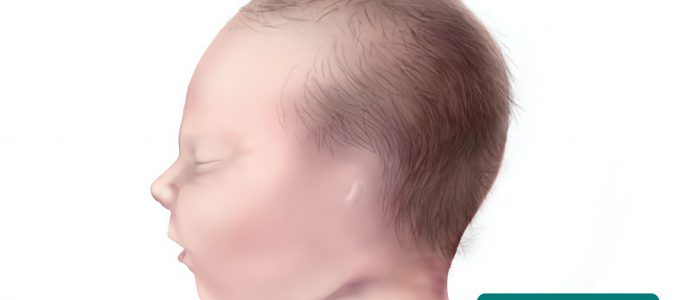
- Low-set ears: the ears are positioned lower on the head than usual. Les oreilles basses sont une caractéristique de plusieurs syndromes génétiques, notamment le syndrome de Down et le syndrome de Turner.
Otoscopie
Pour aider à décider quelle oreille examiner en premier :
- Vérifier si le patient a une gêne au niveau de l’oreille et si c’est le cas, examiner d’abord le côté non douloureux.
- Demander au patient quelle est sa » meilleure » oreille et examiner celle-ci en premier (cela peut être utile pour la comparaison).
Insérer l’otoscope
1. Assurez-vous que la lumière fonctionne sur l’otoscope et appliquez un spéculum stérile (le plus grand qui s’insère confortablement dans le méat auditif externe).
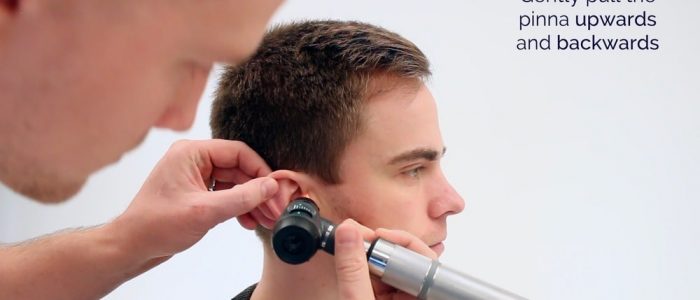
2. Tirez le pavillon vers le haut et vers l’arrière avec votre autre main pour redresser le conduit auditif externe.
3. Positionnez l’otoscope au niveau du méat auditif externe :
- L’otoscope doit être tenu dans votre main droite pour l’oreille droite du patient et vice versa pour l’oreille gauche.
- Tenez l’otoscope comme un crayon et appuyez votre main contre la joue du patient pour plus de stabilité. Cela évitera d’endommager l’oreille en cas de mouvement brusque.
4. Faites avancer l’otoscope sous la vision directe. Soyez doux avec l’otoscope et assurez-vous que les mouvements sont lents et réfléchis, sinon vous provoquerez une gêne.
Évaluation du conduit auditif externe
5. Inspectez le conduit auditif externe pour :
- L’excès de cérumen : la cause la plus fréquente de perte auditive de transmission.
- Erythème et œdème : typiquement associés à une otite externe.
- Ecoulement : peut suggérer une otite externe ou une otite moyenne avec perforation associée de la membrane tympanique.
- Corps étrangers : il peut s’agir de cotons-tiges, d’insectes et d’autres petits objets.
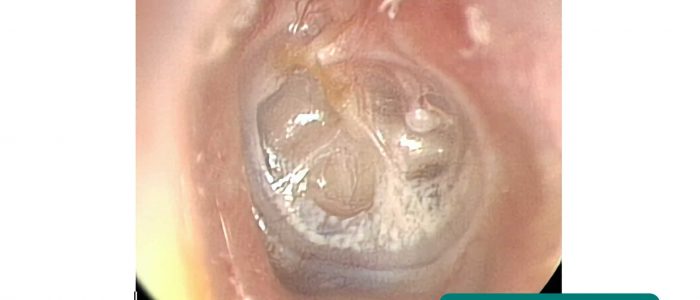
Évaluation de la membrane tympanique
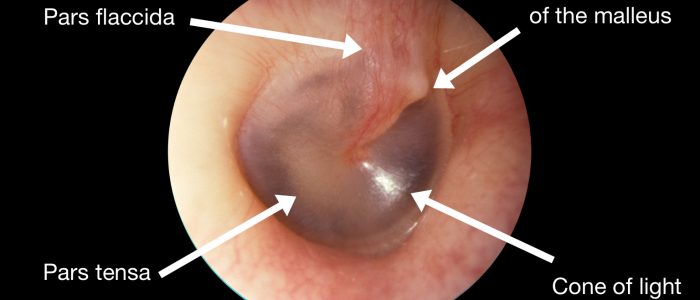
6. Inspecter systématiquement les quatre quadrants de la membrane tympanique (MT) pour ne pas manquer une pathologie.
Couleur
Une MT saine doit apparaître gris nacré et translucide.
L’érythème suggère une inflammation de la MT qui peut se produire dans des conditions telles que l’otite moyenne aiguë.
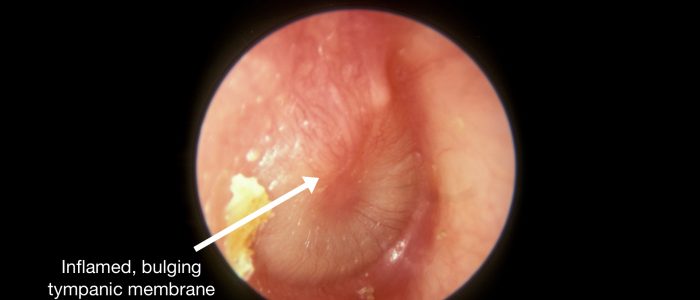
La forme
Une MT saine doit apparaître relativement plate.
Le bombement de la MT suggère une augmentation de la pression dans l’oreille moyenne, ce qui est généralement causé par une otite moyenne aiguë avec épanchement (il y a souvent un niveau de liquide visible associé).
La rétraction du TM suggère une réduction de la pression de l’oreille moyenne, ce qui est fréquemment causé par un dysfonctionnement de la trompe pharyngotypanique secondaire à des infections des voies respiratoires supérieures et à des allergies.
Réflexe lumineux
Le réflexe lumineux (également connu sous le nom de » cône de lumière « ) est visible lorsqu’une lumière est projetée sur le TM.
Si une MT est saine, le reflet de la lumière en forme de cône doit apparaître dans le quadrant antéro-inférieur.
Dans l’oreille gauche, le réflexe lumineux doit être positionné entre 7 heures et 8 heures environ.
Dans l’oreille droite, le réflexe lumineux doit être positionné entre 4 heures et 5 heures environ.
L’absence ou la distorsion du réflexe lumineux est associée à une otite moyenne (due à un bombement de la MT).
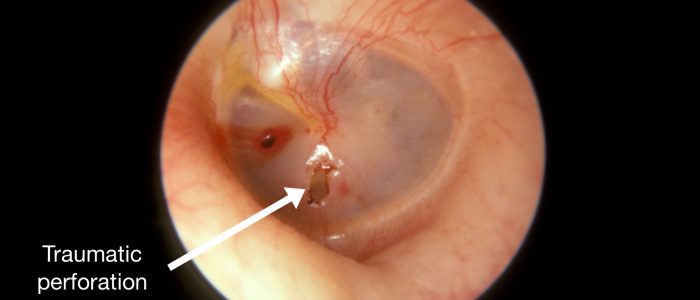
Perforation
Notez la taille et la position de toute perforation de la MT.
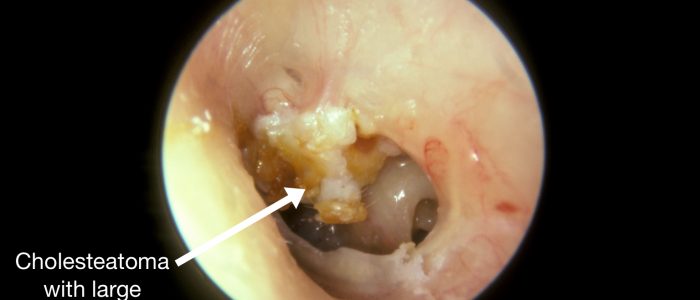
Les causes de la perforation de la MT comprennent l’infection (par exemple, l’otite moyenne avec épanchement), le traumatisme (par exemple. lié à la plongée), le cholestéatome et l’insertion de tubes de tympanostomie (également connus sous le nom de grommets).
Le cholestéatome provoque généralement une perforation dans la partie supérieure de la MT et il peut y avoir un tissu de granulation visible et un écoulement dans cette région.
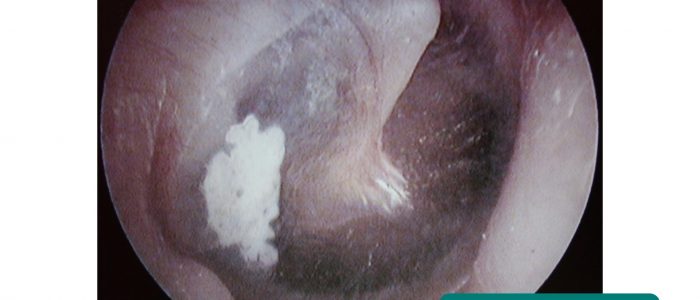
Cicatrice
La cicatrice de la MT est connue sous le nom de tympanosclérose et peut entraîner une perte auditive de transmission importante si elle est étendue.
La tympanosclérose se développe souvent de manière secondaire à une otite moyenne ou après l’insertion d’une sonde de tympanostomie.
Dernières étapes
7. Retirez l’otoscope avec précaution.
8. Répétez votre évaluation sur l’autre oreille, en comparant vos résultats. Si le patient présente une infection dans une oreille, vous devez changer le spéculum de l’otoscope avant d’examiner l’autre oreille.
9. Jetez le spéculum de l’otoscope dans une poubelle de déchets cliniques.
-
 Prepare the otoscope
Prepare the otoscope
Otitis media and otitis externa
Acute otitis media is an inflammatory condition of the middle ear that can be caused by viruses and bacteria. Typical findings on otoscopy include a bulging red, yellow or cloudy tympanic membrane with an associated air-fluid level behind the membrane. There may also be discharge in the auditory canal if the tympanic membrane has perforated.
Otitis externa is an inflammatory condition of the outer ear that can affect the auricle, external auditory canal and external surface of the tympanic membrane. The condition is usually caused by a bacterial infection. Les résultats typiques de l’examen comprennent un érythème du pavillon et du conduit auditif externe accompagné d’une douleur. D’autres constatations peuvent inclure un œdème du conduit auditif provoquant un rétrécissement, une lymphadénopathie régionale et un écoulement dans le conduit auditif.
Pour terminer l’examen…
Expliquez au patient que l’examen est maintenant terminé.
Remercier le patient pour son temps.
Jeter l’EPI de manière appropriée et se laver les mains.
Résumer vos conclusions.
Exemple de résumé
« Aujourd’hui, j’ai examiné M. Smith, un homme de 25 ans. A l’inspection générale, le patient semblait confortable au repos et aucune anomalie n’a été notée à l’inspection de l’oreille externe. »
« L’otoscopie a révélé des membranes tympaniques et des conduits auditifs normaux. There was no evidence of hearing loss on assessment. »
« In summary, these findings are consistent with a normal examination of the ears. »
« For completeness, I would like to perform the following further assessments and investigations. »
Further assessments and investigations
- Cranial nerve examination: to identify evidence of facial nerve pathology.
- Audiometry and tympanometry: to screen for hearing loss.
Reviewers
Mr Krishan Ramdoo
ENT Registrar
Mr Ben Cosway
ENT Registrar
Show references
- CNX OpenStax. Adapté par Geeky Medics. Otitis externa. Licence : .
- B. Welleschik. Adapté par Geeky Medics. Mastoiditis. Licence : CC BY-SA.
- Klaus D. Peter, Gummersbach, Allemagne. Adapté par Geeky Medics. Basal cell carcinoma. Licence : CC BY 3.0 DE.
- Future FamDoc. Adapté par Geeky Medics. Actinic keratosis. Licence : CC BY-SA.
- Klaus D. Peter, Gummersbach, Germany. Adapté par Geeky Medics. Mélanome. Licence : CC BY 3.0 DE.
- MartialArtsNomad.com. Adapté par Geeky Medics. Oreille en chou-fleur. Licence: CC BY.
- Lisa Leathwood, Maureen Risch. Adapté par Geeky Medics. Oreilles basses. Licence: CC0.
- Klaus D. Peter, Gummersbach, Allemagne. Adapté par Geeky Medics. Microtie. Licence: CC BY 3.0 DE.
- Centers for Disease Control and Prevention, National Center on Birth Defects and Developmental Disabilities. Adapté par Geeky Medics. Anotia.
- Par Michael Hawke MD. Adapté par Geeky Medics. Membrane tympanique normale. Licence : .
- Par Michael Hawke MD. Adapté par Geeky Medics. Perforation de la membrane tympanique. Licence : .
- Par Michael Hawke MD. Adapted by Geeky Medics. Cholesteatome. Licence : .
- Par Michael Hawke MD. Adapted by Geeky Medics. Otite moyenne aiguë. Licence : .
- Didier Descouens. Adapted by Geeky Medics. Tympanosclérose. Licence: CC BY-SA.
- Adrian L James. Adapted by Geeky Medics. Tympanic membrane retraction. Licence: CC BY-SA.