Cornée de l’œil
Par Gary Heiting, OD
La cornée permet à la lumière de pénétrer dans l’œil pour la vision. Voici les bases que vous devez connaître sur cette partie importante de l’œil.
Définition de la cornée
La cornée est la surface avant claire de l’œil. Elle se trouve directement devant l’iris et la pupille, et permet à la lumière de pénétrer dans l’œil.
Vue de l’avant de l’œil, la cornée semble légèrement plus large que haute. Cela s’explique par le fait que la sclérotique (le « blanc » de l’œil) chevauche légèrement le haut et le bas de la cornée antérieure.
Le diamètre horizontal de la cornée mesure généralement environ 12 millimètres (mm), et le diamètre vertical est de 11 mm, lorsqu’elle est vue de face. Mais si elle est vue de l’arrière, la cornée apparaît circulaire, avec un diamètre uniforme d’environ 11,7 mm. La cornée a donc environ les deux tiers de la taille d’une pièce de dix cents.
L’épaisseur centrale de la cornée moyenne est d’environ 550 microns, soit un peu plus d’un demi-millimètre.
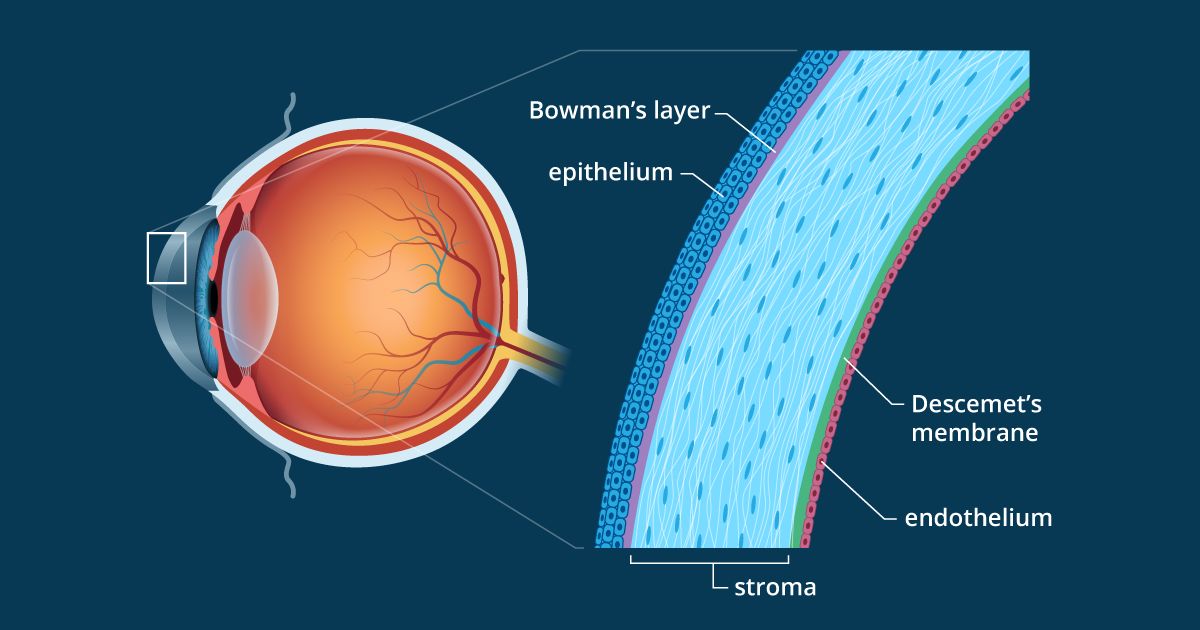
La cornée comporte cinq couches. D’avant en arrière, ces couches sont :
-
L’épithélium cornéen. Cette couche externe de la cornée a une épaisseur de cinq à sept cellules et mesure environ 50 microns – ce qui en fait un peu moins de 10 % de l’épaisseur de la cornée entière. Les cellules épithéliales sont constamment produites et éliminées dans la couche lacrymale de la surface de l’œil. Le temps de renouvellement de l’ensemble de l’épithélium cornéen est d’environ une semaine.
-
La couche de Bowman.
Il s’agit d’une feuille fibreuse très fine (8 à 14 microns) et dense de tissu conjonctif qui forme la transition entre l’épithélium cornéen et le stroma sous-jacent.
-
Le stroma cornéen. Cette couche intermédiaire de la cornée a une épaisseur d’environ 500 microns, soit environ 90 % de l’épaisseur de la cornée globale. Elle est composée de brins de tissu conjonctif appelés fibrilles de collagène. Ces fibrilles sont de taille uniforme et sont disposées parallèlement à la surface de la cornée en 200 à 300 faisceaux plats appelés lamelles qui s’étendent sur toute la cornée. La disposition régulière et l’espacement uniforme de ces lamelles est ce qui permet à la cornée d’être parfaitement claire.
-
La membrane de Descemet. Cette couche très fine sépare le stroma de la couche endothéliale sous-jacente de la cornée. La membrane de Descemet (prononcez « DESS-eh-mays ») s’épaissit progressivement tout au long de la vie – son épaisseur est d’environ 5 microns chez les enfants et de 15 microns chez les adultes plus âgés.
-
L’endothélium cornéen. Il s’agit de la couche la plus interne de la cornée. L’arrière de l’endothélium est baigné par l’humeur aqueuse claire qui remplit l’espace entre la cornée et l’iris et la pupille. L’endothélium cornéen n’est constitué que d’une seule couche de cellules et mesure environ 5 microns. La plupart des cellules endothéliales sont hexagonales (à six côtés), mais certaines peuvent avoir cinq ou sept côtés. La disposition régulière de ces cellules est parfois appelée mosaïque endothéliale.
Fonction de la cornée
Comme nous l’avons déjà mentionné, la cornée claire permet à la lumière de pénétrer dans l’œil pour la vision. Mais elle a également une autre fonction très importante : la cornée fournit environ 65 à 75 % du pouvoir de focalisation de l’œil.
Le reste du pouvoir de focalisation de l’œil est fourni par le cristallin, situé directement derrière la pupille.
La plupart des erreurs de réfraction – myopie, hypermétropie et astigmatisme – sont dues à une courbure ou une symétrie de la cornée qui n’est pas optimale. La presbytie, quant à elle, est due à un changement dû au vieillissement du cristallin.
En plus de permettre à la lumière de pénétrer dans l’œil et de fournir la majeure partie du pouvoir de focalisation de l’œil, les différentes parties de la cornée ont des fonctions spécialisées :
Épithélium cornéen. L’épithélium cornéen fournit une surface optimale pour que le film lacrymal se répande à la surface de l’œil afin de le garder humide et sain et de maintenir une vision claire et stable.
Couche de Bowman. La nature dense de la couche de Bowman permet d’empêcher les éraflures cornéennes de pénétrer dans le stroma cornéen. Les abrasions cornéennes qui se limitent à la couche épithéliale externe guérissent généralement sans cicatrice ; mais les éraflures qui pénètrent la couche de Bowman et le stroma cornéen laissent généralement des cicatrices permanentes qui peuvent affecter la vision.
Endothélium cornéen. La couche unique de cellules qui forme l’endothélium maintient le contenu en fluide à l’intérieur de la cornée. Les dommages causés à l’endothélium cornéen peuvent provoquer un gonflement (œdème) qui peut affecter la vision et la santé de la cornée.
Problèmes de la cornée
Un certain nombre de conditions peuvent affecter la cornée. Parmi les problèmes cornéens les plus courants, on trouve :

Apparition de l’arcus senilis (arc cornéen).
Arcus senilis. Avec l’âge, un anneau blanc se développe souvent à la périphérie de la cornée. C’est ce qu’on appelle l’arcus senilis (également appelé arcus cornéen), et c’est le changement de vieillissement le plus courant de la cornée. L’arcus senilis est généralement séparé du limbe par une zone de cornée claire. L’anneau blanc – qui est composé de cholestérol et de composés apparentés – peut être à peine perceptible ou très proéminent.
Chez les personnes âgées, l’arcus cornéen n’est généralement pas lié au taux de cholestérol sanguin ; mais s’il survient chez une personne de moins de 40 ans, des analyses sanguines doivent être effectuées pour rechercher une hyperlipidémie (concentration anormalement élevée de graisses ou de lipides dans le sang).
L’abrasion cornéenne. Une cornée égratignée peut être très douloureuse et peut entraîner une infection oculaire.
Ptérygion . Un ptérygion est une excroissance fibreuse qui commence sur la sclérotique mais qui peut se développer dans la cornée périphérique et provoquer une irritation, des problèmes de vision et une défiguration de l’avant de l’œil.
La sécheresse oculaire. Bien que la cause de la sécheresse oculaire commence généralement dans la glande lacrymale et les paupières, elle peut conduire à des dommages de l’épithélium cornéen, ce qui provoque une gêne oculaire et des troubles de la vision.
L’ulcère cornéen. Un ulcère cornéen est une infection grave de la cornée, ressemblant à un abcès, qui peut entraîner des douleurs importantes, des cicatrices et une perte de vision.
Dystrophie cornéenne. Une dystrophie est un affaiblissement ou une dégénérescence d’un tissu. La dystrophie cornéenne la plus courante – appelée dystrophie de Fuch – affecte l’endothélium cornéen, provoquant un gonflement de la cornée, une vision brumeuse, une sensibilité à la lumière et d’autres problèmes.
Kératite à l’acanthamoeba. Il s’agit d’une infection cornéenne très grave et douloureuse qui peut entraîner des douleurs importantes et une perte de vision.
La kératite fongique. Il s’agit d’une autre infection cornéenne dangereuse qui (comme la kératite acanthamoeba) a tendance à toucher plus souvent les porteurs de lentilles de contact que les personnes qui portent des lunettes.
Kératocône . Il s’agit d’un amincissement et d’une déformation de la cornée qui provoque des problèmes de vision qui ne peuvent pas être corrigés par des lunettes ordinaires ou des lentilles de contact. Dans certains cas, les problèmes de vision dus au kératocône peuvent être corrigés par des lentilles de contact sclérales ou des lentilles hybrides. Mais dans les cas graves, une greffe de cornée peut être nécessaire.
L’ectasie cornéenne. Il s’agit d’un amincissement et d’une déformation de la cornée qui ressemble au kératocône mais qui se produit comme une complication rare du LASIK ou d’une autre chirurgie réfractive cornéenne.
Notes et références
Fonction de la cornée. Site web du Massachusetts Eye and Ear (Harvard Medical School) 2017.
Remington, Lee Ann. Anatomie et physiologie cliniques du système visuel, 3e édition. Butterworth-Heinemann, 2012.
Cassel GH, Billig MD, et Randall, HG. The Eye Book : A Complete Guide To Eye Disorders And Health. The Johns Hopkins University Press, 1998.
Page updated March 2021