Frontiers in Neurology
Introduction
Bilateral horizontal gaze palsy is a rare presentation caused by bilateral interruption of the median longitudinal fasciculus, abducens nucleus, or the paramedian pontine reticular formation (PPRF) (1, 2). De soorten oogbewegingen die kunnen worden beïnvloed bij hersenstam laesies zijn horizontale en verticale langzame oogbewegingen, achtervolgingsbewegingen, vestibulaire en optokinetische reacties, en snelle oogbewegingen, waaronder vrijwillige of opgeroepen saccades en snelle fasen van vestibulaire en optokinetische stimuli. Vergence controle kan worden beïnvloed door middenhersenen laesies.
Horizontale blikverlamming is beschreven als een gevolg van infarct (3), ontsteking/demyelinisatie als onderdeel van multiple sclerose (MS) of neuromyelitis optica spectrum stoornissen (NMOSD) (2, 4, 5), bloeding (6), en metastasering (7). Van de eerder gerapporteerde niet vasculaire/tumor gerelateerde gevallen, hadden vijf van de zes bilaterale horizontale gaze palsies en drie hadden solitaire laesies op magnetic resonance imaging (MRI), gelokaliseerd in het pontine tegmentum. Milea et al. (1) meldden twee gevallen van bilaterale internucleaire ophthalmoplegie (INO) die veranderde in bilaterale horizontale gaze palsies met enkele T2-verhogende laesies op dezelfde plaats met dezelfde morfologie als onze case series. Zij suggereerden MS als waarschijnlijke diagnose.
Henderson beschreef een patiënt met horizontale diplopie bij linker laterale blik en adductie zwakte (8). MRI hersenen toonde een solitaire T2 hyperintense hersenstam laesie grenzend aan de vierde ventrikel, en een diagnose van MS werd gesteld. Bij gebrek aan bijkomende klinische informatie, is het moeilijk te onderscheiden hoe deze diagnose werd gesteld. Matsui et al. meldden een patiënt die klaagde over horizontale diplopie met bilaterale horizontale blik parese (9). De diagnose Bickerstaff hersenstam encefalitis (BBE) werd gesteld, hoewel de klinische kenmerken niet overeenkwamen met de diagnostische criteria (10).
Hier beschrijven wij drie patiënten met bilaterale horizontale blik parese, in elk geval veroorzaakt door een solitaire, inflammatoire laesie die het dorsale tegmentum van het pons aantast en zich naar voren uitstrekt tot het gebied van de mediane longitudinale fasciculus (MLF). Wij menen dat deze drie gevallen de aandacht vestigen op vragen betreffende de pathogenese van dergelijke syndromen en de relatie van horizontale en verticale blik gerelateerde projectie in de MLF in het bijzonder.
Op grond van de ethische voorschriften van onze instelling, het Royal Melbourne Hospital, werd van alle patiënten schriftelijke toestemming verkregen voor het gebruik van geanonimiseerde gegevens.
Patiënt 1
Een 38-jarige man van Turkse origine presenteerde zich met acute intermitterende diplopie, duizeligheid en braken; hij werd gediagnosticeerd met perifere vertigo en ontslagen. Een week later presenteerde hij zich opnieuw met linkszijdige gevoelloosheid in het gezicht. Zijn persoonlijke medische geschiedenis, systeemonderzoek en familiegeschiedenis waren onopvallend.
De gezichtsscherpte was 0,63 OU, gemeten op de decimale schaal. De pupil diameter was 5 mm bilateraal en niet-reactief. Onderzoek van de oogbeweeglijkheid (tabel 1) toonde een complete uitval van alle horizontale oogbewegingen, vrijwillige saccades, vloeiende achtervolging, vestibulaire, en optokinetische bewegingen. Verticale saccades, vloeiende achtervolging, en vestibulaire bewegingen waren intact voor klinisch onderzoek, maar dit sluit de mogelijkheid niet uit van een kleine vertraging die oculografie zou hebben vereist voor identificatie. Het neurologisch onderzoek was verder normaal.
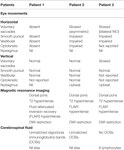
Tabel 1. Samenvatting van de klinische oculomotorische bevindingen, MRI-beeldvormingsbevindingen en CSF-resultaten.
Hersen-MRI toonde een T2 en fluïde-attenuated inversion recovery (FLAIR) hyperintense driehoekige laesie binnen het dorsale pons in de vloer van het vierde ventrikel (figuur 1A). De laesie vertoonde een licht beperkte diffusie gematched op diffusiecoëfficiënt mapping, in overeenstemming met rapporten in de literatuur als optredend bij inflammatoire /emyeliniserende laesies (11, 12), en vertoonde geen contrastversterking. MRI van de hersenen en de wervelkolom was verder onopvallend. De laesie in de hersenstam had kenmerken die overeenkwamen met demyelinisatie, hoewel er verder geen laesies werden gezien. De ziekte van Behçet, vasculitis of een mitotische laesie werden beschouwd als differentiële diagnoses.
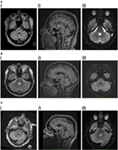
Figuur 1. (A) I. Patiënt 1, axiale vloeistof-geattenueerde inversie recovery (FLAIR) toont hyperintense laesie in het achterste pontine tegmentum. II. Saggitale FLAIR toont verticale omvang van de laesie. III. Diffusie-gewogen beeldvorming toont milde diffusiebeperking. (B) I. Patiënt 2, axiale dubbel toont hyperintense laesie in posterior pontine tegmentum. II. Saggitale FLAIR toont verticale uitgebreidheid van de laesie. III. Diffusie-gewogen beeldvorming toont milde diffusiebeperking. (C) I. Patiënt 3, axiale flair toont hyperintense laesie in het posterieure pontine tegmentum, iets meer uitgesproken aan de rechterzijde. II. Saggitale FLAIR toont verticale omvang van de laesie, iets groter dan de vorige twee patiënten, consistent met enige vertraging van verticale saccades. III. Diffusie-gewogen beeldvorming toont milde diffusielimitatie.
Analyse van cerebrospinale vloeistof (CSF) toonde drie lymfocyten, geen polymorfen, en geen rode bloedcellen, oligoklonale immunoglobuline banden (OCBs) werden gezien in de CSF en waren ongeëvenaard in serum. Er was een minimaal verhoogd eiwitgehalte (0,46 g/l), maar de tests waren negatief voor anti-aquaporine 4 (Aq4). Serum Aq4 was eveneens negatief. Er werd niet getest op anti-ganglioside antilichamen en anti-myeline oligodendrocyte glycoprotein (MOG) antilichamen waren niet beschikbaar ten tijde van de acute ziekte, maar waren negatief toen ze 2 jaar later beschikbaar kwamen.
De patiënt werd behandeld voor veronderstelde demyelinisatie en verbeterde na 3 dagen intraveneus (IV) 1 g methylprednisolon. Zijn neurologisch onderzoek was teruggekeerd naar normaal bij beoordeling 3 weken na ontslag. Seriële MRI’s van de hersenen toonden aan dat de pontinelaesie volledig was verdwenen, dat er geen nieuwe laesies werden gezien en dat er geen nieuwe klinische episodes optraden gedurende 2 jaar na de eerste presentatie.
Patiënt 2
Een 46-jarige vrouw die zich met frontale hoofdpijn presenteerde, werd behandeld voor migraine en reageerde aanvankelijk op naproxen en amitriptyline. Zes dagen later presenteerde zij zich opnieuw met verergerende hoofdpijn, fotofobie, wazig zien, intermitterende horizontale diplopie, en fluctuerende gevoelloosheid in het gezicht.
Haar medische voorgeschiedenis en familiegeschiedenis waren onopvallend. Neuro-ophthalmisch onderzoek toonde een gezichtsscherpte van 0.32 OU. De pupilreacties waren licht traag maar bilateraal reactief. Oculomotorisch onderzoek is samengevat in Tabel 1. Er was een asymmetrische bilaterale horizontale blik parese, rechts erger dan links. Saccades naar rechts waren beperkt in amplitude en traag. Vestibulaire reacties waren asymmetrisch met poppenhoofdmanoeuvre opgewekte oogbewegingen die normaal waren in het linkeroog, maar beperkt in het rechter. De meer actieve hoofd stuwkracht reacties waren hypoactief bilateraal. Upbeat nystagmus was het duidelijkst bij upgaze maar met ophthalmoscopie werd het ook waargenomen in de primaire positie. Verticale saccades, op en neer, waren normaal. Verticale vloeiende achtervolging leek intact. Verticale hoofd stuwingen en optokinetische reacties waren klinisch normaal. Video oculografie was niet beschikbaar en, over het algemeen, werden deze bevindingen geïnterpreteerd als zijnde consistent met een milde beschadiging van de verticale blik. De verticale nystagmus verdween in 2 dagen. Ze had ook milde bilaterale gezichtszwakte, afwezige peesreflexen in de bovenste ledematen, en milde loopataxie. De klinische indruk was dat haar symptomenconstellatie consistent was met het Miller Fisher Syndroom, BBE of centrale demyelinisatie, maar zonder bewijs om de diagnose van deze entiteiten op testen te bevestigen.
Magnetische resonantie beeldvorming hersenen onthulde een solitaire, goed gedefinieerde paramediane focus van T2 hyperintensiteit in de dorsale pons die een licht beperkte diffusie vertoonde, maar geen contrastversterking (Figuur 1B). MRI wervelkolom was normaal.
Nerve conductie studies onthulden bilaterale gezichtsmotor axonale neuropathie. CSF-analyse toonde OCBs (ongeëvenaard) en verhoogd albumine (298 mg/l). Serum Aq4 antilichaam was negatief. Routine CSF resultaten waren normaal, inclusief eiwit 0,4 g/l, aantal witte cellen (WCC), en aantal rode cellen (RCC) < 1. CSF was negatief voor anti-AQP4, anti-GM1, anti-GQ1B, en anti-myeline-oligodendrocyte proteïne antilichamen.
De diagnose was er een van een gelokaliseerde encephalitis beperkt tot het pons en voornamelijk het dorsale tegmentum aantastend. De patiënt werd behandeld met een 5-daagse kuur van 2 g/kg IV immunoglobuline. In de daaropvolgende week verbeterde de oftalmoplegie aanzienlijk, verbeterden de reflexen van de bovenste ledematen en verdween de ataxie. Na 12 maanden follow-up werden geen nieuwe symptomen of laesies vastgesteld. Evaluatie na 18 maanden bevestigde volledig klinisch herstel.
Patiënt 3
Deze 29-jarige man werd wakker met zweten en rillingen, gevolgd door bifrontale hoofdpijn, posturale duizeligheid, misselijkheid en braken. Bij de presentatie 12 uur later, had hij horizontale diplopie en rechtszijdige gevoelloosheid. Hij meldde een 5-daagse geschiedenis van symptomen van de bovenste luchtwegen, verstopte sinussen, en een pertussis immunisatie booster 1 maand voorafgaand aan symptoom onset. Zijn voorgeschiedenis omvatte hypertensie, hypothyreoïdie, angst, prikkelbare darm syndroom, obesitas, en niet-alcoholische steatohepatitis.
Magnetic resonance imaging hersenen onthulde een linkszijdige niet-versterkende T2 hyperintense dorsale pontine laesie, die beperkte diffusie aangetoond (figuur 1C). CSF was opmerkelijk voor verhoogde WCC van 8 × 106/l (7 lymfocyten, 1 neutrofiel), RCC was 4 × 106/l en CSF eiwit was 0,35 g/l. Dit werd aanvankelijk gediagnosticeerd als ischemische beroerte, in een andere instelling, en medische therapie voor secundaire preventie werd gestart. Er werden geen afwijkingen gevonden op magnetische resonantie angiografie, hartbewaking, transesofageale echocardiogram, vasculitis, en trombofiliescreening.
Twee weken na het begin ontwikkelde hij een veranderde smaak aan de linkerzijde, linker tong, binnenkant van de mond, en gevoelloosheid in het gezicht. Zijn monoculaire gezichtsscherpte was 1,0 OU, maar zijn dynamische gezichtsscherpte was 0,4 OU. De pupilreacties waren normaal. Hij vertoonde bilaterale oogparese en INO (tabel 1). Hoofd stuwkracht reacties waren bilateraal hypoactief met licht vertraagde opwaartse saccades en upbeat nystagmus op upgaze. De rest van het neurologisch onderzoek toonde alleen milde linker dysmetrie.
Herhaalde CSF analyse toonde 3 leukocyten (ongedifferentieerd), 27 rode cellen, en negatief voor OCBs. Niet-contrast MRI van de hersenen toonde uitbreiding van de laesie met aanhoudende beperkte diffusie. De verschijnselen werden consistent gemeld met demyelinisatie. Serum anti-ganglioside antilichamen, anti-aquaporin-4 antilichaam (AQP4), en anti-MOG antilichamen waren negatief.
Hij werd behandeld met een 3-daagse kuur van 1 g per dag IV methylprednisolon gevolgd door 60 mg oraal prednisolon per dag, langzaam gesaneerd na 1 maand. Een follow-up onderzoek 8 weken na de eerste presentatie toonde een residuele linker INO en alleen rechter sensorische symptomen, en deze verdwenen in de daaropvolgende maanden. De laesie verdween volledig bij follow-up beeldvorming 3 maanden later.
Discussie
Wij beschrijven drie gevallen van bilaterale horizontale blik parese, samenvallend met de acute ontwikkeling van een kleine, goed omcirkelde laesie van het pontine tegmentum op MRI. Deze gevallen vertegenwoordigen per definitie klinisch geïsoleerde syndromen, maar in de afwezigheid van recidiverende laesies in 12-36 maanden van follow-up. Het fenotype is beschreven bij MS, NMOSD, beroerte, en tumor (1, 4, 5, 8, 9, 13, 14). Patiënten met deze diagnoses hebben echter de neiging recidieven en karakteristieke MRI veranderingen te ontwikkelen (4, 15). In onze gevallen is er onvoldoende bewijs voor een van deze diagnoses bij presentatie of bij follow-up. Wij richten ons hier op de voorgestelde klinische en anatomische nieuwigheden die zij aantonen.
Anti-GQ1b spectrum stoornissen kunnen oculaire bewegingen beïnvloeden en zouden zich mogelijk kunnen presenteren met de klinische kenmerken die wij beschreven. Miller-Fisher/BBE overlap syndroom werd overwogen in het tweede geval, maar deze patiënten hebben de neiging zich te presenteren met positieve anti-GQ1B antilichamen en normale MRI hersenen (13). Daarom denken wij dat een alternatieve diagnose waarschijnlijker is. Hoewel NMOSD zich kan presenteren met ontstekings laesies in de buurt van het pontine tegmentum, zijn ze karakteristiek iets lager aan de vloer van de vierde ventrikel. De hier gerapporteerde gevallen voldoen niet aan de onlangs bijgewerkte criteria voor NMOSD (16).
Ook het CLIPPERS-syndroom is een ontstekingsaandoening van de hersenstam, maar is klinisch en radiologisch diffuser en het is onwaarschijnlijk dat dit een verklaring is bij onze patiënten (17).
Controle van de verticale blik wordt over het algemeen toegeschreven aan de rostrale middenhersenen, de rostrale interstitiële nucleus van de MLF (riMLF) die burstcellen bevat, en de interstitiële nucleus van Cajal die de neurale integrator vormt voor het handhaven van de positie in de orbit. Deze gebieden projecteren bilateraal, gedeeltelijk via de achterste commissuur. De inputs naar deze gebieden komen van verschillende bronnen, deels afhankelijk van het type input.
Vestibulaire inputs komen van de superieure vestibulaire kernen, terwijl gladde achtervolgingssignalen van de Y-groep cellen naar het riMLF gaan. De routes omvatten de MLF, ventrale tegmentale tractus, en cerebellaire paden. Vrijwillige en reflexmatige verticale saccades, bepaald door supratentoriale netwerken, blijken bilateraal afhankelijk te zijn van projecties vanuit de PPRF regio, en worden opgeheven door gelokaliseerde laesies van de caudale PPRF bilateraal alleen (18). Een sterke omnipause neuron projectie is aangetoond vanuit de PPRF, bilateraal, naar de riMLF (19, 20). Deze moeten worden geremd om vrijwillige en reflexieve saccades, geen snelle fasen, te kunnen genereren (21).
Verticale blik kan worden gespaard in de aanwezigheid van horizontale oftalmoplegie met een posterieure pontine tegmentale laesie met of zonder meer wijdverbreide pathologie (1, 13). Hoewel zuivere abducens laesies horizontale blikverlamming kunnen veroorzaken, presenteerden de gevallen gerapporteerd door Milea et al. zich al vroeg met bilaterale INO, wat suggereert van betrokkenheid van ofwel de MLF of bilaterale projecties in de MLF.
De samenbindende laesie, bij onze patiënten en die waarnaar hier wordt verwezen, is de posterieure tegmentale laesie. Deze laesie ligt in de nabijheid van de abducens kernen en van de PPRF die de excitatoire burst cellen voor horizontaal kijken bevat. Bilaterale betrokkenheid van projecties van de PPRF of de abducens kernen zou horizontale staarverlamming verklaren. Relatief sparen van verticale oogbewegingen impliceert dat de bilaterale verticale signalen projecteren naar de mesencephalic reticular formation verticale blik centrum via de MLF (22), lopen een aparte route in de pons, in vergelijking met de laterale blik inputs. Dit is consistent met bewijsmateriaal van Pierrot-Deseilligny et al. (7), over gedissocieerde bilaterale horizontale blik verlamming, maar in strijd met de huidige conventionele klinische perceptie van de anatomie in dit gebied.
Als er bilaterale laesies zijn van de laterale blik centra in de PPRF, nauw geassocieerd met en bijna niet te onderscheiden van de abducens nucleus, zou conventionele wijsheid aangeven dat er ook verticale blik verlamming zou moeten zijn, omdat deze paden naar verluidt samen lopen. Zeker, midline laesies die beide mediane longitudinale fasciculi (MLF) aantasten veroorzaken bilaterale INO die karakteristiek geassocieerd is met verticale blik parese, gekarakteriseerd door verminderde verticale vloeiende achtervolging en vestibulo-oculaire reflex annulering (23). Meer rostraal gelegen laesies kunnen invloed hebben op middenhersenen structuren (riMLF en INC) die betrokken zijn bij verticale saccades (24). Wij suggereren dat de verticale en horizontale blik paden afzonderlijk lopen in hun lagere loop en samenkomen in hun rostrale loop, waarbij de verticale blik ingangen anterolateraal van de horizontale blik ingangen lopen. Ze kunnen elkaar kruisen in hun klim, waarschijnlijk aanzienlijk, zodanig dat bilaterale laesies nodig zijn om verticale blikverlamming te veroorzaken. Dit zou een verklaring kunnen zijn voor het sparen van de directe route voor de verticale blik vanuit de laterale PPRF in aanwezigheid van een unilaterale laesie, de afschaffing van verticale oogbewegingen met bilaterale gelokaliseerde laesies, en de vereiste van bilaterale stimulatie om verticale oogbewegingen uit te lokken (18, 22).
Wij stellen een licht gewijzigde anatomische rangschikking voor om dit weer te geven (figuur 2). De horizontale blik paden projecteren naar de ipsilaterale abducens nucleus en vervolgens stijgen in de MLF naar de contralaterale mediale rectus subnucleus van de derde zenuw nucleus. Wij stellen voor dat het verticale bliksignaal meer anterieur in de MLF projecteert en, althans over een korte afstand, scheidbaar is van de horizontale blikvezelbanen.
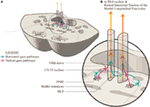
Figuur 2. (A) Een doorsnede van de midden-pons die de relatie toont tussen de paramediane pontine reticulaire formatie en de mediane longitudinale fasciculus (MLF) en de aangrenzende zevende hersenzenuw als deze zich rond de nucleus abducens beweegt. (B) Een vergroting toont de voorgestelde conformatie van de afzonderlijke horizontale en verticale blik paden als ze projecteren in de MLF. Het horizontale signaal decubeert ter hoogte van de pons en stijgt op in de contralaterale MLF, terwijl het onzeker is of het verticale bliksignaal überhaupt decubeert, of een directe projectie is.
De overeenkomsten in het fenotype en de morfologie van de oorzakelijke laesies in deze gevallen suggereren dat dit gebied van het pontine tegmentum bijzondere kenmerken kan hebben waardoor het vatbaar is voor immunologische aanvallen. Geen van deze gevallen voldoet aan criteria voor andere ziekten, inflammatoir of anderszins, die geassocieerd worden met MLF betrokkenheid.
Als deze gevallen inderdaad een nieuw fenotype vertegenwoordigen, dan is er behoefte aan het onderscheiden van het optimale verloop van de behandeling, zowel tijdens de acute fase als op langere termijn. Een verkeerde diagnose, bijvoorbeeld van MS of een beroerte, kan de patiënt blootstellen aan een onnodige langdurige behandeling met anti-bloedplaatjes of immuunmodulerende middelen en angst voor de diagnose van een belangrijke, mogelijk steeds terugkerende, langdurige aandoening met de bijbehorende nadelige gevolgen voor hun levenskeuzes en -opties.
Het identificeren van andere gevallen van dit fenotype zou nuttig zijn om het zoeken naar specifieke nieuwe antilichamen die hier mogelijk een rol spelen te vergemakkelijken en om het meest geschikte en effectieve behandelingsverloop te verduidelijken.
Bijdragen van de auteur
RE beoordeelde de patiëntendossiers en beeldvorming, verzamelde de gegevens en stelde de voorlopige presentaties samen en droeg bij aan de lopende redactie van het uiteindelijk ingediende manuscript. OW superviseerde RE bij het verzamelen van de gegevens en was betrokken bij alle niveaus van het schrijven en interpreteren van de gegevens, alsook bij het nakijken en redigeren van het uiteindelijke manuscript hieronder. AB werkte samen met RE bij de analyse van de gegevens, de beoordeling van de relevante literatuur, de interpretatie van de bevindingen en de voorbereiding van het manuscript.
Conflict of Interest Statement
Dit onderzoek werd niet financieel ondersteund door commerciële belangen. Er zijn geen financiële relaties die zouden kunnen worden opgevat als een potentieel belangenconflict.
1. Milea D, Napolitano M, Dechy H, Le Hoang P, Delattre J-Y, Pierrot-Deseilligny C. Complete bilaterale horizontale blikverlamming die multiple sclerose onthult. J Neurol Neurosurg Psychiatry (2001) 70(2):252-5. doi:10.1136/jnnp.70.2.252
PubMed Abstract | CrossRef Full Text | Google Scholar
2. Tan E, Kansu T. Bilaterale horizontale gaze palsy in multiple sclerose. J Clin Neuroophthalmol (1990) 10(2):124–6.
Google Scholar
3. Kataoka S, Hori A, Shirakawa T, Hirose G. Paramedian pontine infarction. Stroke (1997) 28(4):809–15. doi:10.1161/01.STR.28.4.809
CrossRef Full Text | Google Scholar
4. Furutani Y, Hata M, Miyamoto K, Moribata Y, Yoshimura N. A case of neuromyelitis optica masquerading as Miller Fisher syndrome. Case Rep Neurol (2014) 6(3):226–31. doi:10.1159/000368183
PubMed Abstract | CrossRef Full Text | Google Scholar
5. Ng AW, Teoh SC. Dengue eye disease. Surv Ophthalmol (2015) 60(2):106–14. doi:10.1016/j.survophthal.2014.07.003
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Koehler PJ, Wattendorff AR, Goor C, Hekster REM, Falke THM. Bilateral horizontal gaze paralysis due to pontine hemorrhage. Clin Neurol Neurosurg (1986) 88(2):121–5. doi:10.1016/S0303-8467(86)80007-5
CrossRef Full Text | Google Scholar
7. Pierrot-Deseilligny C, Goasguen J, Chain F, Lapresle J. Pontine metastasis with dissociated bilateral horizontal gaze paralysis. J Neurol Neurosurg Psychiatry (1984) 47(2):159–64. doi:10.1136/jnnp.47.2.159
PubMed Abstract | CrossRef Full Text | Google Scholar
8. Henderson S. A young patient with visual disturbance. Eur J Intern Med (2014) 25(6):e69–70. doi:10.1016/j.ejim.2014.05.007
CrossRef Full Text | Google Scholar
9. Matsui TA, Mineta H, Shioyama S, Kihara M, Takahashi M. . Clin Neurol (1998) 38(2):150–3.
Google Scholar
10. Bickerstaff ER. Brain-stem encephalitis; further observations on a grave syndrome with benign prognosis. Br Med J (1957) 1(5032):1384–7. doi:10.1136/bmj.1.5032.1384
CrossRef Full Text | Google Scholar
11. Schaefer PW, Grant PE, Gonzalez RG. Diffusion-weighted MR imaging of the brain. Radiology (2000) 217(2):331–45. doi:10.1148/radiology.217.2.r00nv24331
CrossRef Full Text | Google Scholar
12. Küker W, Ruff J, Gaertner S, Mehnert F, Mader I, Nägele T. Modern MRI-instrumenten voor de karakterisering van acute demyeliniserende laesies: waarde van chemische verschuiving en diffusie-gewogen beeldvorming. Neuroradiology (2004) 46(6):421-6. doi:10.1007/s00234-004-1203-5
PubMed Abstract | CrossRef Full Text | Google Scholar
13. Kipfer S, Crook DW. Geïsoleerde bilaterale horizontale gaze palsy als eerste manifestatie van multiple sclerose. Mult Scler J (2014) 20(6):754-5. doi:10.1177/1352458513518627
CrossRef Full Text | Google Scholar
14. Bronstein AM, Rudge P, Gresty MA, Du Boulay G, Morris J. Abnormalities of horizontal gaze. Klinische, oculografische en magnetische resonantie beeldvormende bevindingen. II. Gaze palsy en internuclear ophthalmoplegia. J Neurol Neurosurg Psychiatry (1990) 53(3):200–7. doi:10.1136/jnnp.53.3.200
CrossRef Full Text | Google Scholar
15. Wingerchuk DM, Lennon VA, Pittock SJ, Lucchinetti CF, Weinshenker BG. Revised diagnostic criteria for neuromyelitis optica. Neurology (2006) 66(10):1485–9. doi:10.1212/01.wnl.0000216139.44259.74
PubMed Abstract | CrossRef Full Text | Google Scholar
16. Wingerchuk DM, Banwell B, Bennett JL, Cabre P, Carroll W, Chitnis T, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology (2015) 85:177–89. doi:10.1212/WNL.0000000000001729
CrossRef Full Text | Google Scholar
17. Kira J. The expanding phenotype of CLIPPERS: is it a disease or a syndrome? J Neurol Neurosurg Psychiatry (2012) 83(1):2–3. doi:10.1136/jnnp-2011-301626
CrossRef Full Text | Google Scholar
18. Henn V, Lang W, Hepp K, Reisine H. Experimental gaze palsies in monkeys and their relation to human pathology. Brain (1984) 107(2):619–36. doi:10.1093/brain/107.2.619
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Büttner-Ennever JA, Buttner U. A cell group associated with vertical eye movements in the rostral mesencephalic reticular formation of the monkey. Brain Res (1978) 151(1):31–47. doi:10.1016/0006-8993(78)90948-4
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Horn AKE. The reticular formation. Prog Brain Res (2006) 151:127–55. doi:10.1016/S0079-6123(05)51005-7
CrossRef Full Text | Google Scholar
21. Nakao S, Shiraishi Y, Oda H, Inagaki M. Direct inhibitory projection of pontine omnipause neurons to burst neurons in the Forel’s field H controlling vertical eye movement-related motoneurons in the cat. Exp Brain Res (1988) 70(3):632–6. doi:10.1007
CrossRef Full Text | Google Scholar
22. Bender MB. Brain control of conjugate horizontal and vertical eye movements: a survey of the structural and functional correlates. Brain (1980) 103(1):23–69. doi:10.1093/brain/103.1.23
PubMed Abstract | CrossRef Full Text | Google Scholar
23. Ranalli PJ, Sharpe JA. Vertical vestibulo-ocular reflex, smooth pursuit and eye-head tracking dysfunction in internuclear ophthalmoplegia. Brain (1988) 111(Pt 6):1299–317.
PubMed Abstract | Google Scholar
24. Bhidayasiri R, Plant GT, Leigh RJ. A hypothetical scheme for the brainstem control of vertical gaze. Neurology (2000) 54(10):1985–93.
PubMed Abstract | Google Scholar