Gonorroe: Treatment and Management Considerations for the Male Patient
US Pharm. 2016;41(8):41-44.
ABSTRACT: Gonorroe is de tweede meest voorkomende overdraagbare ziekte in de Verenigde Staten. Van 2010 tot 2014 steeg het percentage van deze seksueel overdraagbare aandoening met 10,5% in de VS. Cefixime, dat ooit het eerstelijnsmiddel was voor de behandeling van Neisseria gonorrhoeae, neemt snel in werkzaamheid af, evenals verschillende andere cefalosporines. Ook zijn er fluoroquinolon-resistente stammen van N gonorrhoeae gerapporteerd. Als gevolg daarvan is het gebruik van deze middelen afgenomen. De CDC beveelt momenteel een dubbele behandeling aan met ceftriaxon en azithromycine voor de meeste gonokokkeninfecties. Multiresistente gonorroe wordt een ernstige bedreiging voor de gezondheid in de VS
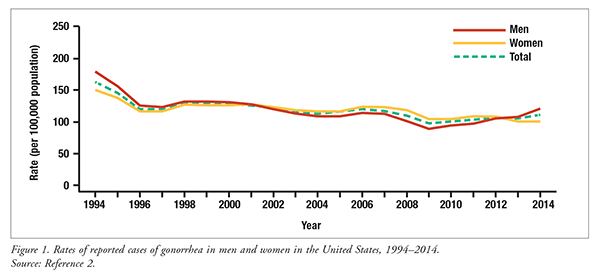
Neisseria gonorrhoeae is de tweede meest voorkomende overdraagbare ziekte in de Verenigde Staten, na Chlamydia trachomatis.1 De CDC schat dat >800.000 nieuwe gevallen van N gonorrhoeae-infectie elk jaar optreden in de Verenigde Staten.1 Van 2010 tot 2014 steeg het nationale percentage gerapporteerde N gonorroeae-infecties met 10,5%, van 100,2 gevallen tot 110,7 gevallen per 100.000 mensen (FIGUUR 1).2 Deze stijging is voornamelijk te wijten aan een toename van het aantal mannen dat N gonorroeae opliep.2
Classificatie
N gonorroeae-infecties kunnen worden geclassificeerd als ongecompliceerd of gecompliceerd. Ongecompliceerde infecties komen veel vaker voor en omvatten elke urogenitale, anogenitale of faryngeale infectie veroorzaakt door N gonorrhoeae die niet leidt tot bacteriëmie. Een N gonorrhoeae-infectie die resulteert in bacteriëmie en/of verspreiding van bacteriën naar gewrichten en weefsels wordt beschouwd als een gecompliceerde infectie.3,4
Risicofactoren
Risicofactoren voor N gonorrhoeae zijn seksueel contact met nieuwe of meerdere partners, seksueel contact met een persoon die gelijktijdig partners heeft, en seksueel contact met een persoon die momenteel is geïnfecteerd met N gonorrhoeae. Andere risicofactoren zijn inconsistent condoomgebruik tijdens seksueel contact met niet-monogame partners; eerdere geschiedenis van N gonorrhoeae-infectie; en het ruilen van seks voor geld, drugs of andere items.1
Om de verspreiding van de infectie te helpen voorkomen, beveelt de CDC aan dat alle seksueel actieve vrouwen van <25 jaar, evenals oudere vrouwen met meerdere risicofactoren, jaarlijks worden gescreend op N gonorrhoeae. Mannen die in het voorafgaande jaar seksueel contact hebben gehad met andere mannen, moeten ten minste jaarlijks worden gescreend op de plaats van mogelijke blootstelling (d.w.z. urethraal, rectaal, of faryngeaal). Mannen van <35 jaar en vrouwen van <30 jaar die in penitentiaire inrichtingen verblijven, moeten worden gescreend op N gonorroeae op het moment van opname, ongeacht de risicofactoren. Zwangere vrouwen van <25 jaar moeten worden gescreend bij het eerste prenatale bezoek.1
Klinische verschijnselen en symptomen
Veel genitale gonokokkeninfecties zijn asymptomatisch; deze infecties zijn echter vaker symptomatisch bij mannen dan bij vrouwen.5 De urogenitale verschijnselen bij mannen omvatten verschijnselen van urethritis of epididymitis, zoals dysurie of eenzijdige testiculaire zwelling.5 Mannen met extragenitale infecties van het rectum zijn vaak asymptomatisch, maar patiënten kunnen zich presenteren met tekenen van proctitis, zoals constipatie, rectale pijn en rectale bloedingen.5 Degenen met faryngeale gonokokkeninfecties zijn meestal asymptomatisch, maar als er symptomen aanwezig zijn, kunnen deze onder meer keelpijn en faryngeale exsudaten omvatten.5
Symptomen van N gonorrhoeae zetten mannen er vaak toe aan om medische hulp te zoeken voordat zich complicaties ontwikkelen, maar niet snel genoeg om overdracht op andere mensen te voorkomen. De meeste vrouwen blijven asymptomatisch tot de ontwikkeling van complicaties zoals bekkenontstekingsziekten.1
Verschillende seksueel overdraagbare en niet-seksueel overdraagbare ziekteverwekkers, evenals bepaalde niet-infectieuze processen, kunnen zich presenteren met tekenen en symptomen die vergelijkbaar zijn met die welke optreden bij N gonorrhoeae-infectie. Daarom moet een voorlopige diagnose op basis van de anamnese en lichamelijk onderzoek worden bevestigd door microbiologisch onderzoek.5 Nucleïnezuuramplificatietests (NAAT) worden meestal gebruikt voor de eerste microbiologische bevestiging van N gonorrhoeae; daarnaast kunnen kweken nodig zijn als antibioticaresistentie een probleem is. Bij mannen is een urethrale swab voldoende voor NAAT, maar bij vrouwen moet een vaginale of endometriale swab worden afgenomen. Ongeacht de symptomen moet de NAAT-methode worden uitgevoerd voorafgaand aan een bevestigde diagnose van N gonorrhoeae-infectie.5 Vermoedelijke N gonorrhoeae-infecties worden vaak empirisch behandeld voordat de NAAT is voltooid.4
Behandeling
N gonorrhoeae staat bekend om zijn vermogen om zich aan te passen aan en weerstand te bieden tegen microbiële therapieën. In 2015 werden geactualiseerde richtlijnen gepubliceerd, waaronder nieuwe behandelingsregimes voor multidrugresistente N gonorrhoeae.1 Zie TABEL 1 voor een overzicht van behandelingsregimes voor gonokokkeninfecties. De nieuwe aanbeveling voor de behandeling van ongecompliceerde gonokokkeninfecties van de cervix, urethra en rectum is voor een eenmalige dosis ceftriaxon 250 mg IM gegeven, naast een eenmalige dosis azitromycine 1 g oraal gegeven. Deze medicatie moet worden toegediend in de kliniek van de zorgverlener onder direct toezicht, indien mogelijk, om ervoor te zorgen dat de patiënt de therapie voltooit.1 Azitromycine heeft de voorkeur boven een tetracycline omdat het een lagere resistentiegraad van N gonorrhoeae heeft.
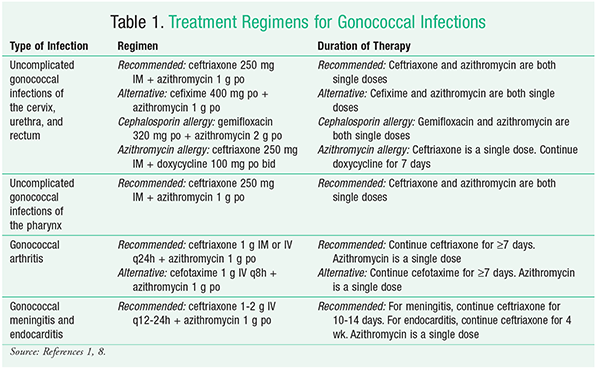
Een andere belangrijke overweging bij de therapeutische besluitvorming is de therapietrouw van de patiënt, die waarschijnlijker is bij een eenmalige orale dosis azitromycine dan bij een alternatieve therapie met meerdere doses. Bovendien is azitromycine een effectieve therapeutische optie voor ongecompliceerde genitale C trachomatis-infecties. Daarom is deze tweetherapieregeling een aantrekkelijke optie vanwege de mogelijkheid van gonokokken- en chlamydiale co-infectie.1 Doxycycline kan als alternatief worden gebruikt als de patiënt allergisch is voor azithromycine. Als doxycycline wordt gebruikt, moet het worden gedoseerd met 100 mg oraal tweemaal daags gedurende 7 dagen.1 Bij mannelijke patiënten kan doxycycline ook worden gebruikt voor de behandeling van epididymitis of proctitis veroorzaakt door gonokokkeninfecties.4
Als ceftriaxon niet beschikbaar is op het moment van behandeling, kan cefixime worden gebruikt als alternatief. N gonorrhoeae heeft echter een verhoogde resistentie tegen cefixime ontwikkeld. Daarom mag cefixime alleen worden gebruikt als ceftriaxon niet beschikbaar is.1,2 Bij gebruik moet cefixime worden gegeven als een eenmalige orale dosis van 400 mg.1 Als de patiënt een cefalosporine-allergie heeft, is een dubbele behandeling met eenmalige orale doses van gemifloxacine 320 mg en azitromycine 2 g een optie. Als alternatief kan gentamicine worden gegeven als een eenmalige dosis van 240 mg IM in plaats van de gemifloxacine.1
Gecompliceerde N gonorrhoeae-infecties van de farynx zijn veel uitdagender om uit te roeien dan ongecompliceerde urogenitale en anorectale infecties, en betrouwbare genezingspercentages van >90% van de infecties worden bereikt met zeer weinig antibiotische regimes.1 De CDC beveelt momenteel aan dat patiënten met ongecompliceerde gonokokkeninfecties van de farynx worden behandeld met een regime bestaande uit een eenmalige dosis ceftriaxon 250 mg IM naast een eenmalige orale dosis azitromycine 1 g. Klinische studies toonden aan dat de behandeling van farynxinfecties met ceftriaxon resulteerde in een genezingspercentage van 98,9%.1
Patiënten met ongecompliceerde gonokokkeninfecties van de cervix, urethra, en/of rectum behoeven geen vervolgonderzoek naar genezing als ze worden behandeld met een aanbevolen eerstelijns- of alternatief regime.1 Patiënten met ongecompliceerde N gonorrhoeae faryngeale infecties hebben geen test van genezing nodig als ze worden behandeld met ceftriaxon en azithromycine; echter, als een alternatief regime wordt gebruikt, moet de patiënt 14 dagen na de therapie terugkeren naar de praktijk van de arts om een test van genezing te ontvangen.1
Gecompliceerde gonokokkeninfecties zijn veel zeldzamer dan ongecompliceerde infecties en kunnen leiden tot ernstige aandoeningen, zoals septische artritis, endocarditis, en/of meningitis. Patiënten met gecompliceerde gonokokkeninfecties die artritis veroorzaken, moeten gedurende ten minste 7 dagen ceftriaxon 1 g IM of IV om de 24 uur krijgen, naast een eenmalige orale azithromycinedosis van 1 g. Als ceftriaxon niet beschikbaar is, kan cefotaxime 1 g om de 8 uur IV worden toegediend gedurende ten minste 7 dagen, naast een eenmalige orale azithromycinedosis van 1 g.1,6 CDC-richtlijnen stellen dat patiënten met het artritis-dermatitissyndroom kunnen worden teruggeschakeld op orale therapie op basis van antimicrobiële gevoeligheid zodra er gedurende 24 tot 48 uur klinische verbetering is opgetreden, voor een totale behandelingsduur van ten minste 7 dagen.1 Patiënten die gonorroe meningitis ontwikkelen, krijgen ceftriaxon 1 tot 2 g IV om de 12 tot 24 uur gedurende 10 tot 14 dagen, plus een eenmalige orale dosis azithromycine 1 g. Patiënten die gonorroe endocarditis ontwikkelen, moeten dezelfde middelen krijgen, maar ceftriaxon moet gedurende ten minste 4 weken worden toegediend.1
Antibioticaresistentie
Bij de behandeling van gonokokkeninfecties moeten zorgverleners zich bewust zijn van mogelijke antibioticaresistentie. Onderzoekers maken zich zorgen over de opkomst van N gonorrhoeae als superbug en zijn mogelijke toekomstige resistentie tegen alle klassen van antibiotica.7 Penicilline werd ooit op grote schaal gebruikt om N gonorrhoeae te behandelen, wat resulteerde in een mutatie die N gonorrhoeae in staat stelde beta-lactamase te produceren. Dit enzym is verantwoordelijk voor het afbreken van de bèta-lactamring van penicilline en maakt de bacterie ongevoelig voor de therapeutische effecten van penicilline.8 Quinolonen werden vroeger ook gebruikt als een optie voor de behandeling van gonokokken. In 2005 werd quinolon-resistente N gonorroeae gerapporteerd op 89% van de locaties van het Gonococcal Isolate Surveillance Project (een dienst die trends van N gonorroeae infecties in de V.S. controleert en rapporteert). Vanwege deze resistentie worden chinolonen niet langer aanbevolen voor de eerstelijnsbehandeling van elk type gonokokkeninfectie.3 Azitromycine monotherapie gegeven als eenmalige orale dosis van 2 g heeft effectiviteit tegen ongecompliceerde urogenitale gonorroe aangetoond; het wordt echter niet aanbevolen omdat N gonorrhoeae het vermogen heeft om gemakkelijk resistentie tegen macroliden te ontwikkelen en omdat dit regime de mogelijkheid van verhoogde gastro-intestinale bijwerkingen heeft.1,3,9 Hoewel cefalosporinen de geneesmiddelenklasse blijven die het meest effectief is voor de behandeling van gonokokkeninfecties, zijn er enige verminderingen in gevoeligheid gedocumenteerd.3,9
Sinds de jaren dertig is gonorroe behandeld met, en resistentie ontwikkeld tegen, sulfonamiden, penicilline, tetracycline, spectinomycine, quinolonen, macroliden, en sommige cefalosporinen.7 Antimicrobieel rentmeesterschap, voorschrijversbewustzijn en adequate patiëntenvoorlichting kunnen helpen voorkomen dat N gonorroeae resistentie ontwikkelt tegen ceftriaxon.
In 2012 heeft de Wereldgezondheidsorganisatie een wereldwijd actieplan ontwikkeld om antibioticaresistentie tegen N gonorroeae te verminderen.10 Het plan omvat het aanmoedigen van vroege opsporing en effectieve behandeling, het bevorderen van therapietrouw van patiënten, het voorlichten van patiënten, het verbeteren van de surveillance- en laboratoriumcapaciteiten, het vergroten van belangenbehartiging, en ervoor zorgen dat de juiste wet- en regelgevingsmechanismen aanwezig zijn.10
Overwegingen met betrekking tot preventie en behandeling
De juiste behandeling is van het grootste belang voor bestaande gonokokkeninfecties, maar preventieve maatregelen moeten ook worden overwogen en besproken met de patiënt. Het is van vitaal belang een nauwkeurige seksuele anamnese van de patiënt te verkrijgen. Hoewel het soms ongemakkelijk is om dit te doen, moeten de zorgverlener en de patiënt een openhartig gesprek hebben over het seksuele gedrag van de patiënt.11 De CDC benadrukt het gebruik van een seksueel overdraagbare aandoening (soa) en HIV-risicobeoordeling bij de counseling van hoogrisicopatiënten. Dit kan worden gedaan door gebruik te maken van de Vijf P’s, dat zijn gedetailleerde, open vragen die bedoeld zijn om meer informatie te verkrijgen over de seksuele partners van een patiënt, seksuele praktijken, zwangerschapspreventie, bescherming tegen soa’s, en de voorgeschiedenis van soa’s.1 De Vijf P’s methode bevordert een open gesprek tussen de zorgverlener en de patiënt voor een beter begrip van het risicoprofiel van de patiënt.
Omdat mannen met een gonokokkeninfectie vaak asymptomatisch zijn, kunnen zij gedurende langere tijd ongediagnosticeerd blijven, waardoor preventie een belangrijke prioriteit is in mannelijke populaties met een hoog risico. Consistent gebruik van condooms voor mannen moet aan alle patiënten worden aanbevolen.1
De partner van een patiënt met een gonokokkeninfectie moet worden doorverwezen voor evaluatie en waarschijnlijke behandeling als hij of zij seksueel contact met de patiënt heeft gehad binnen 60 dagen voor de diagnose of het begin van de symptomen, of als hij of zij de laatste seksuele partner van de patiënt was. Onbeschermde geslachtsgemeenschap moet worden vermeden tot 7 dagen na behandeling van beide partners, en zolang een van beide partners symptomatisch is.1
Conclusie
De meeste nieuwe N gonorrhoeae-infecties in de V.S. zijn ongecompliceerd en betreffen het urogenitale, anogenitale of faryngeale gebied. Gecompliceerde infecties die leiden tot bacteriëmie, septische artritis, endocarditis of meningitis komen minder vaak voor. Personen die zich bezighouden met onveilige seksuele praktijken en personen met een voorgeschiedenis van gonokokkeninfecties in het verleden lopen een verhoogd risico op het oplopen van N gonorrhoeae. Co-infectie met C trachomatis moet worden overwogen bij de keuze van de meest geschikte behandeling. Ceftriaxon en azithromycine zijn de aanbevolen eerstelijnsbehandeling voor de meeste N gonorrhoeae-infecties. Om herhalingsinfecties en de groei van potentiële resistentie tegen duale therapie te verminderen, moeten de preventiemaatregelen die in dit artikel zijn besproken worden benadrukt bij zowel pre-blootstelling als post-blootstelling patiëntenpopulaties. Vroege opsporing, geschikte antibioticakeuze, strikte naleving van multidosis behandelingsschema’s, en communicatie met de patiënt zijn van cruciaal belang voor de effectieve behandeling van gonorroe.
1. Workowski KA, Bolan GA; CDC. Richtlijnen voor de behandeling van seksueel overdraagbare aandoeningen, 2015. MMWR Recomm Rep. 2015;64:1-137.
2. CDC. Sexually Transmitted Disease Surveillance 2014. Atlanta, GA: U.S. Department of Health and Human Services; 2015.
3. Newman LM, Moran JS, Workowski KA. Update over de behandeling van gonorroe bij volwassenen in de Verenigde Staten. Clin Infect Dis. 2007;44(suppl 3):S84-S101.
4. Swygard H, Seña AC, Cohen MS. Behandeling van ongecompliceerde gonokokkeninfecties. UpToDate. www.uptodate.com/contents/treatment-of-uncomplicated-gonococcal-infections. Accessed February 12, 2016.
5. Ghanem KG. Klinische verschijnselen en diagnose van Neisseria gonorrhoeae infectie bij volwassenen en adolescenten. UpToDate. www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-neisseria-gonorrhoeae-infection-in-adults-and-adolescents. Accessed February 12, 2016.
6. Goldenberg DL, Sexton DJ. Gedissemineerde gonokokkeninfectie. UpToDate. www.uptodate.com/contents/disseminated-gonococcal-infection. Accessed February 17, 2016.
7. Unemo M, Nicholas RA. Emergence of multidrug-resistant, extensively drug-resistant and untreatable gonorrhea. Future Microbiol. 2012;7:1401-1422.
8. CDC. CDC Grand Rounds: de groeiende dreiging van multidrug-resistente gonorroe. MMWR Morb Mortal Wkly Rep. 2013;62:103-106.
9. Kidd S, Workowski KA. Management of gonorrhea in adolescents and adults in the United States. Clin Infect Dis. 2015;61(suppl 8):S785-S801.
10. Wereldgezondheidsorganisatie. Wereldwijd actieplan om de verspreiding en impact van antimicrobiële resistentie bij Neisseria gonorrhoeae te beheersen. Genève, Zwitserland: Wereldgezondheidsorganisatie; 2012.
11. McKie RA. Seksueel overdraagbare aandoeningen. www.ahcmedia.com/articles/78496-sexually-transmitted-diseases. Accessed May 1, 2016.