Insulinedosering bij hyperkaliëmie – Is It a One Size Fits All?
Auteurs: Kayvan Moussavi, PharmD, BCCCP (Assistant Professor- Department of Pharmacy Practice, Marshall B. Ketchum University College of Pharmacy), Scott Fitter, PharmD, BCCCP (Clinical Pharmacy Specialist- Emergency Department, Loma Linda University Medical Center) // Edited by: Alex Koyfman, MD (@EMHighAK) en Brit Long, MD (@long_brit)
Acknowledgements
De auteurs willen Joshua Garcia, PharmD, BCPS (Assistant Professor, Marshall B. Ketchum University College of Pharmacy) bedanken voor het redigeren van dit artikel.
Casus
Een 58-jarige vrouw van 90 kg met hypertensie, obesitas en ESRD die drie keer per week dialyseert, komt vanuit haar dialysekliniek naar de afdeling Spoedeisende Hulp (SEH) voor hypertensie. De patiënte was gepland voor dialyse vandaag, maar de kliniek merkte op dat de bloeddruk van de patiënte 200/120 was en verzocht om de patiënte te behandelen voor hypertensieve crisis op de SEH. De patiënt heeft vandaag geen dialyse gekregen. De patiënte heeft geen klachten maar verklaart dat zij vanmorgen haar medicijnen niet heeft ingenomen. Bij de beoordeling constateert u het volgende:
- Voeding: BP 210/120, HR 100 (sinus tachycardie), RR 16, Sat 97% op RA, T 98,8 F, GCS 15
- EKG: binnen normale grenzen
- Labs van belang: potassium 6.5 mmol/L, glucose 71 mg/dL
- Huismedicatie: metoprolol, nifedipine, losartan, hydrochloorthiazide, aspirine, sevelamer, cinacalcet, ijzersulfaat, en B-complex vitamine
Onderzoek toont een patiënt zonder tekenen van benauwdheid. Omdat de patiënt hypertensief is, maar geen nieuwe of verergerende orgaanschade lijkt te hebben, bestelt u de thuisdoses metoprolol, nifedipine, losartan, en hydrochloorthiazide voor de patiënt. U wilt ook de hyperkaliëmie van de patiënt behandelen. U geeft een nefrologisch consult voor dringende dialyse en overweegt om calciumgluconaat 1000 mg intraveneus (IV), albuterol 10 mg verneveld, insuline standaard 10 eenheden IV met dextrose 50% 25 gram IV te bestellen; u vraagt zich echter af of de insuline hypoglykemie bij uw patiënt kan veroorzaken. De bloedglucose van de patiënt is 71 mg/dL, op de grens van hypoglykemie.
Moet u uw insuline- of dextrose-dosering bij deze patiënt aanpassen?
Inleiding
Hyperkaliëmie is een veel voorkomende, potentieel dodelijke klinische aandoening die vaak voorkomt bij patiënten met chronische nierziekte (CKD), acuut nierletsel (AKI), hart- en vaatziekten, diabetes mellitus, of bij patiënten die verschillende medicijnen gebruiken, zoals angiotensine-converting-enzyme (ACE)-remmers of angiotensine-receptorblokkers (ARB).1-4 Behandelingsopties zijn onder meer calcium, bèta-2 agonisten (bv. albuterol), natriumbicarbonaat, ionenwisselende harsen (bv. natriumpolystyreensulfonaat of Kayexalate®), lusdiauretica, dialyse en insuline.2,4 Deze opties hebben verschillende werkingsmomenten, duur van de klinische effecten, bijwerkingenprofielen en gemak bij het inleiden.2 Insuline is een populaire optie vanwege het snelle begin van de werking (~20 minuten), de matige duur van het effect (4-6 uur), en de mogelijkheid om het IV toe te dienen.2 Regelmatige 10 eenheden IV insuline met 25 gram dextrose IV is een veelgebruikt schema voor de behandeling van hyperkaliëmie.2,5-7 Insuline is echter niet vrij van risico’s en kan patiënten blootstellen aan het risico op het ontwikkelen van hypoglykemie, zelfs na gelijktijdige toediening met dextrose.5,6,8-13
Laten we eens kijken naar het gebruik van insuline bij hyperkaliëmie en bespreken welke overwegingen moeten worden gemaakt bij de beslissing over het gebruik ervan.
Het werkingsmechanisme van insuline bij hyperkaliëmie14,15
Insuline veroorzaakt een intracellulaire verschuiving van kalium door Na+-H+antiporters te stimuleren, waardoor de instroom van natrium wordt bevorderd. Verhoogde intracellulaire natriumconcentraties leiden tot de activering van de Na+-K+ATPase transporter, die intracellulair natrium uitwisselt voor extracellulair kalium. Een dosis van 10 eenheden IV-insuline verlaagt het serumkaliumgehalte naar schatting met 0,6 tot 1,2 mEq/L in 1 uur.16
Risicofactoren voor hypoglykemie tijdens behandeling met insuline
Hypoglykemie secundair aan IV-insulinetoediening is een goed gedocumenteerde complicatie bij de behandeling van hyperkaliëmie. In één onderzoek met patiënten met end-stage renal disease (ESRD) die regelmatig 10 eenheden insuline met 25 gram dextrose kregen toegediend, had 75% van de patiënten een bloedglucose <55mg/dL een uur na de behandeling.16Recentere studies hebben hypoglykemiepercentages tussen 8,7% en 28,6% gerapporteerd.5,9,11Mogelijke risicofactoren voor hypoglykemie als gevolg van intraveneuze insulinetoediening zijn:
- Lager gewicht van de patiënt (bijv. minder dan 60 kg)11,17
- Patiënten zonder een diagnose diabetes mellitus17
- Lager glucose vóór de behandeling (bijv.b.v. minder dan 140 mg/dL)13,17
- Vrouwelijk geslacht13
ESRD draagt ook bij aan hypoglykemische voorvallen na IV-insulinetoediening als gevolg van een verminderde klaring van insuline, waardoor de werkingsduur wordt verlengd.17 Patiënten met ESRD hebben ook een verminderde renale gluconeogenese, waardoor ze vatbaar zijn voor nuchtere hypoglykemie en een verminderde afgifte van glucagon.17
Evaluatie van de insulinedosering bij hyperkaliëmie
Er zijn verschillende studies die strategieën voor insulinedosering bij hyperkaliëmie hebben vergeleken.8-10,13,18 In deze studies werden patiënten die 10 eenheden kregen vergeleken met lagere doses, zoals 5 eenheden of 0,1 eenheid/kg, en werd het kaliumverlagend vermogen en de incidentie van hypoglykemie beoordeeld.8-10,13,18 Hypoglykemie werd over het algemeen gedefinieerd als bloedglucose lager dan 70 mg/dL; er waren echter uiteenlopende definities van ernstige hypoglykemie en de duur van de controle op hypoglykemie na insulinetoediening.8-10,13,18
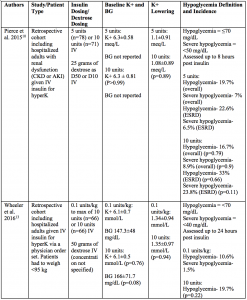
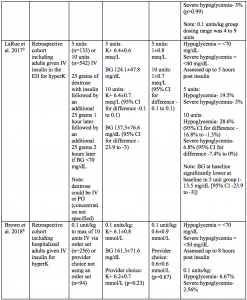
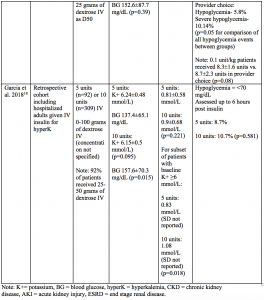
To summarize:8-10,13,18
- There are currently no prospective trials examining efficacy or safety of different insulin dosing regimens for hyperkalemia.
- Several studies have compared 10 unit dosing to 5 units or 0.1 units/kg IV.
- Patients in these studies were typically given 25 to 50 grams of dextrose concurrently with insulin.
- Mean pre-insulin potassium levels were generally between 6 to 6.5 mmol (or meq) per liter.
- Mean post-insulin potassium levels were not different between higher or lower insulin dosing strategies and generally ranged from a decrease of 0.5 tot 1,4 mmol (of meq) per liter.
- Eén onderzoek toonde aan dat bij patiënten met een kaliumgehalte van 6 mmol/L of meer op de uitgangswaarde, een dosering van 10 eenheden een grotere gemiddelde kaliumverlaging gaf dan 5 eenheden (1,08 vs. 0,83 mmol/L; p=0,018).18
- Patiënten die lagere insulinedoses kregen, hadden vergelijkbare of lagere percentages hypoglykemie dan patiënten die hogere insulinedoses kregen.De percentages ernstige hypoglykemieën waren in alle onderzoeken vergelijkbaar.
- In alle onderzoeken varieerden de percentages hypoglykemieën in de lagere insulinedoseringsgroepen van 6,67% tot 22,6% versus 5,8% tot 33% in de hogere doseringsgroepen.
Evaluatie van dextrose-dosering bij hyperkaliëmie
Een andere overweging bij insulinebehandeling is de toediening van dextrose. Traditioneel wordt aanbevolen om naast insuline 25 gram dextrose (meestal als 50% dextroseoplossing) als een IV-bolus toe te dienen als de bloedglucose voor de behandeling lager is dan 250 mg/dL.2,7 Een potentieel probleem van deze benadering is dat de hyperglykemische effecten van een dextrosebolus mogelijk niet dezelfde duur hebben als de hypoglykemische effecten van insuline. Dextrosebolussen duren doorgaans 60 minuten, terwijl de effecten van insuline bij sommige patiënten 4 tot 6 uur of langer kunnen aanhouden.2 Dit verschil in glykemische dekking wordt aangetoond in de volgende studies:
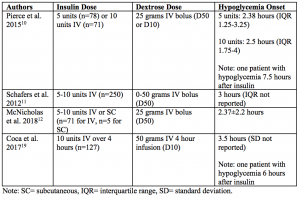
Volgens deze studies treedt hypoglykemie meestal 2,5 tot 3,5 uur na insulinetoediening op.10-12,19 Dit suggereert dat de werkingsduur van dextrose korter is dan de werkingsduur van insuline en dat patiënten mogelijk meerdere uren na insuline een herhaalde dosis dextrose nodig hebben, zelfs als dextrose gelijktijdig werd toegediend.
De benaderingen van dextrose-dosering door Wheeler e.a. en Coca e.a. bieden een leidraad voor strategieën om hypoglykemie na insuline te voorkomen. Wheeler et al. merkten op dat wanneer patiënten 50 gram als bolus en 0,1 eenheden/kg insuline kregen toegediend, hypoglykemie werd waargenomen bij 10,6% van de patiënten.13 Coca et al. merkten op dat wanneer patiënten 50 gram als een vier uur durend infuus kregen toegediend, hypoglykemie werd waargenomen bij 6,1% van de patiënten.19 Van belang is dat patiënten in dit onderzoek ook 10 eenheden insuline kregen toegediend als een vier uur durend infuus.19 De percentages hypoglykemie in deze twee studies waren aanmerkelijk lager dan hypoglykemiepercentages in andere studies (bijv. 28,6% bij degenen die 10 eenheden insuline kregen in LaRue et al.).9,13,19 Een andere benadering is het toedienen van herhaalde dextrosebolussen enkele uren na de initiële dextrosebolus, zoals beschreven door LaRue et al. (b.v. 25 gram een uur na de initiële dextrose dosis).9 De percentages hypoglykemieën in deze studie varieerden echter van 19,5% (insuline 5 eenheden) tot 28,6% (insuline 10 eenheden) en waren hoger dan de percentages die in andere studies werden gerapporteerd.9
Monitoring na behandeling
Zoals eerder beschreven, lijkt hypoglykemie na insulinebehandeling het vaakst voor te komen 2,5 tot 3,5 uur na insulinetoediening, zelfs als tegelijkertijd druivensuiker werd gegeven.10-12,19 Bij sommige patiënten kan hypoglykemie zelfs optreden 6 tot 7,5 uur na insulinetoediening.10,19 Op basis van deze bevindingen is het redelijk om tot 4 à 6 uur na insulinetoediening elk uur de bloedglucose te controleren. Dit is zelfs nog belangrijker bij patiënten die niet in staat zijn om te communiceren dat zij symptomen van hypoglykemie ervaren (bijv. dementie, mechanische beademing, veranderde mentale status). Het proactief bestellen van dextrose wanneer dit nodig is voor hypoglykemie kan bijdragen aan een snelle behandeling van patiënten met hypoglykemie na insulinebehandeling (bijv. dextrose 50% 25 gram IV wanneer dit nodig is voor bloedglucose lager dan 70 mg/dL).
Patiënten zonder risicofactoren voor hypoglykemie na insuline
Als patiënten geen risicofactoren voor hypoglykemie na insuline hebben, is geen wijziging van de traditionele praktijk nodig. Sommige bronnen bevelen aan dextrose achter te houden als de bloedglucose voor de behandeling hoger is dan 250 mg/dL.7 Het controleren van de bloedglucose gedurende 4 tot 6 uur na insuline wordt echter nog steeds aanbevolen, ongeacht het aantal risicofactoren dat de patiënt heeft voor hypoglykemie.
Oplossing van de casus
Omwille van de lage voorglucose van de patiënt, het ontbreken van een diabetes mellitus voorgeschiedenis, en de slechte nierfunctie besluit u nu eenmalig insuline regulier 5 eenheden IV met dextrose 50% 50 gram IV te geven en opdracht te geven tot point-of-care glucosecontrole om het uur gedurende 6 uur. U beveelt ook dextrose 50% 25 gram IV indien nodig voor bloedglucose lager dan 70 mg/dL.
6 uur later zijn de volgende vitale functies en labuitslagen genoteerd: Bloeddruk 150/100, hartslag 85, kalium 5,5 mmol/L, glucose 99 mg/dL. De patiënt heeft in deze periode geen hypoglykemie-episoden ervaren, hoewel er een uur na insuline een glucosemeting van 183 mg/dL was. De herhaalde glucosemetingen varieerden van 95 tot 140 mg/dL, en geen enkele vereiste interventie. De patiënt wordt vervolgens opgenomen in de dienst interne geneeskunde voor dialyse. Uitstekend werk!
Take home points:
- Insuline is een uitstekende optie voor de behandeling van hyperkaliëmie vanwege het snelle begin, de matige werkingsduur en de mogelijkheid om het intraveneus toe te dienen.
- Patiënten met een verhoogd risico op hypoglykemie bij behandeling van hyperkaliëmie met insuline zijn onder meer patiënten met een laag voorbehandelingsglucose (bijv. minder dan 140 mg/dL), geen voorgeschiedenis van diabetes mellitus, vrouwelijk geslacht, abnormale nierfunctie (AKI of CKD), lager lichaamsgewicht (bijv. minder dan 60 kg), en personen die grotere hoeveelheden insuline krijgen (bijv. 10 eenheden of meer).
- Strategieën om het risico van hypoglykemie te verminderen, kunnen bestaan uit het toedienen van minder insuline (bijv. 5 eenheden in plaats van 10 eenheden), meer dextrose (bijv.bijvoorbeeld 50 gram in plaats van 25 gram), of het infuseren van dextrose over een langere periode (bijvoorbeeld een infuus van 4 uur in plaats van een snelle bolus).
- In de meeste onderzoeken lijkt het geven van minder insuline (bijvoorbeeld 5 eenheden) niet minder kaliumverlagend effect te hebben in vergelijking met hogere doses (bijvoorbeeld 10 eenheden); in één onderzoek werd echter een grotere kaliumverlaging gevonden na 10 eenheden versus 5 eenheden bij patiënten met een uitgangskalium van 6 mmol/L of hoger.
- Omdat insuline een langere werkingsduur kan hebben bij mensen met een nierdisfunctie, moeten patiënten gedurende ten minste 4 tot 6 uur na ontvangst van insuline worden gecontroleerd op hypoglykemie.
Referenties/Verder lezen
- Kovesdy CP. Updates in hyperkaliëmie: Uitkomsten en therapeutische strategieën. Rev Endocr Metab Disord. 2017. 18(1):41-47.
- Weisberg LS. Beheer van ernstige hyperkaliëmie. Crit Care Med. 2008;36(12):3246-51.
- Palmer BF. Managing hyperkalemia caused by inhibitors of the renin-angiotensin-aldosterone system. N Engl J Med. 2004;351:585-92.
- Mahoney BA, Smith WA, Lo DS, et al. Spoedeisende interventies voor hyperkaliëmie. Cochrane Database Syst Rev. 2005(2):CD003235.
- Scott NL, Klein LR, Cales E, et al. Hypoglycemia as a complication of intravenous insulin to treat hyperkalemia in the emergency department. Am J Emerg Med. 2018; S0735-6757(18)30379-6.
- Harel Z, Kamel KS. Optimal Dose and Method of Administration of Intravenous Insulin in the Management of Emergency Hyperkalemia: A Systematic Review. PLoS One. 2016;11(5):e0154963.
- Weiner DI, Wingo CS. Hyperkaliëmie: een potentiële stille moordenaar. J Am Soc Nephrol. 1998. 9: p. 1535-1543.
- Brown K, Setji TL, Hale SL, et al. Assessing the Impact of an Order Panel Utilizing Weight-Based Insulin and Standardized Monitoring of Blood Glucose for Patients With Hyperkalemia. Am J Med Qual;2018:1062860618764610.
- LaRue HA, Peksa GD, Shah SC. A Comparison of Insulin Doses for the Treatment of Hyperkalemia in Patients with Renal Insufficiency. Farmacotherapie. 2017;37(12):1516-1522.
- Pierce DA, Russell G, Pirkle JL. Incidence of Hypoglycemia in Patients With Low eGFR Treated With Insulin and Dextrose for Hyperkalemia. Ann Pharmacother. 2015;49(12):1322-6.
- Schafers S, Naunheim R, Vijayan A, et al. Incidentie van hypoglykemie na behandeling met op insuline gebaseerde acute stabilisatie van hyperkaliëmie. Tijdschrift voor Ziekenhuisgeneeskunde. 2012;7(3):239-242.
- McNicholas BA, Pham MH, Carli K, et al. Behandeling van hyperkaliëmie met een lage-dosis insulineprotocol is effectief en resulteert in verminderde hypoglykemie. Kidney Int Rep. 2018;3(2):328-336.
- Wheeler DT, Schafers SJ, Horwedel TA, et al. Op gewicht gebaseerde insulinedosering voor acute hyperkaliëmie resulteert in minder hypoglykemie. J Hosp Med. 2016;11(5):355-7.
- Li T, Vijayan A. Insuline voor de behandeling van hyperkaliëmie: een tweesnijdend zwaard? Clin Kidney J. 2014;7:239-241.
- Sterns RH, Grieff M, Bernstein PL. Behandeling van hyperkaliëmie: iets ouds, iets nieuws. Kidney Int. 2016; 89(3):246-54.
- Allon M, Copkney C. Albuterol en insuline voor de behandeling van hyperkaliëmie bij hemodialysepatiënten. Kidney International. 1990;38:869-872.
- Apel J, Reutrakul S, Baldwin D. Hypoglykemie bij de behandeling van hyperkaliëmie met insuline bij patiënten met eindstadium nierziekte. Clin Kidney J. 2014;7(3):248-50.
- Garcia J, Pintens M, Morris A, et al. Verminderde versus conventionele dosis insuline voor de behandeling van hyperkaliëmie. Journal of Pharmacy Practice. 2018;XX(X):1-5.
- Coca A, Valencia AL, Bustamante J, et al., Hypoglykemie na intraveneuze insuline plus glucose voor hyperkaliëmie bij patiënten met een verminderde nierfunctie. PLoS One. 2017;12(2):e0172961.