Gonorrea: Considerazioni sul trattamento e la gestione per il paziente maschio
US Pharm. 2016;41(8):41-44.
ABSTRACT: La gonorrea è la seconda malattia trasmissibile più comune negli Stati Uniti. Dal 2010 al 2014, il tasso di questa malattia a trasmissione sessuale è aumentato del 10,5% negli Stati Uniti. Il cefixime, che una volta era l’agente di prima linea per il trattamento della Neisseria gonorrhoeae, sta rapidamente perdendo efficacia, come diverse altre cefalosporine. Allo stesso modo, sono stati segnalati ceppi di N gonorrhoeae resistenti al fluorochinolone. Di conseguenza, l’uso di questi agenti è diminuito. Il CDC attualmente raccomanda un doppio trattamento con ceftriaxone e azitromicina per la maggior parte delle infezioni gonococciche. La gonorrea multiresistente sta diventando una seria minaccia per la salute negli Stati Uniti
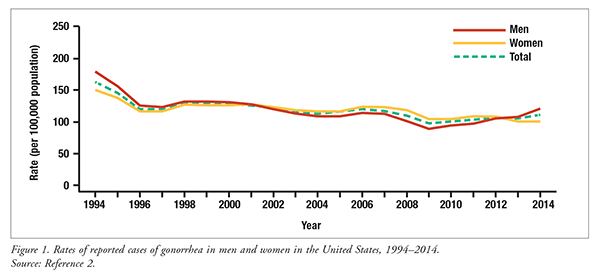
Neisseria gonorrhoeae è la seconda malattia trasmissibile più comune negli Stati Uniti, dietro Chlamydia trachomatis.1 Il CDC stima che >800.000 nuovi casi di infezione da N gonorrhoeae si verificano ogni anno negli Stati Uniti.1 Dal 2010 al 2014, il tasso nazionale di infezione da N gonorrhoeae riportato è aumentato del 10,5%, da 100,2 casi a 110,7 casi per 100.000 persone (FIGURA 1).2 Questo aumento è dovuto principalmente ad un aumento del numero di maschi che hanno contratto N gonorrhoeae.2
Classificazione
Le infezioni da N gonorrhoeae possono essere classificate come non complicate o complicate. Le infezioni non complicate sono molto più comuni e comprendono qualsiasi infezione urogenitale, anogenitale o faringea causata da N gonorrhoeae che non risulta in batteriemia. Un’infezione da N gonorrhoeae che ha come risultato la batteriemia e/o la diffusione dei batteri alle articolazioni e ai tessuti è considerata un’infezione complicata.3,4
Fattori di rischio
I fattori di rischio per N gonorrhoeae includono il contatto sessuale con partner nuovi o multipli, il contatto sessuale con un individuo che ha partner concorrenti, e il contatto sessuale con una persona che è attualmente infettata da N gonorrhoeae. Altri fattori di rischio includono l’uso incoerente del preservativo durante i contatti sessuali con partner non monogami; la storia precedente di infezione da N gonorrhoeae; e lo scambio di sesso per denaro, droga o altri oggetti.1
Per aiutare a prevenire la diffusione dell’infezione, il CDC raccomanda che tutte le donne sessualmente attive di età < 25 anni, così come le donne più anziane con più fattori di rischio, siano sottoposte a screening per N gonorrhoeae ogni anno. Gli uomini che hanno avuto contatti sessuali con altri uomini nell’anno precedente dovrebbero essere sottoposti a screening almeno annuale nel sito di possibile esposizione (cioè uretrale, rettale o faringeo). Gli uomini di età < 35 anni e le donne di età < 30 anni che risiedono in strutture correzionali dovrebbero essere sottoposti a screening per N gonorrhoeae al momento dell’assunzione, indipendentemente dai fattori di rischio. Le donne incinte di <25 anni dovrebbero essere sottoposte a screening alla prima visita prenatale.1
Segni e sintomi clinici
Molte infezioni genitali da gonococco sono asintomatiche; tuttavia, queste infezioni hanno più probabilità di essere sintomatiche negli uomini che nelle donne.5 I sintomi urogenitali maschili includono segni di uretrite o epididimite, come disuria o gonfiore testicolare unilaterale.5 I maschi con infezioni extragenitali del retto sono spesso asintomatici, ma i pazienti possono presentare segni di proctite, come costipazione, dolore rettale e sanguinamento rettale.5 Quelli con infezioni gonococciche faringee sono solitamente asintomatici, ma se i sintomi sono presenti, possono includere mal di gola ed essudati faringei.5
I sintomi di N gonorrhoeae spesso spingono gli uomini a cercare assistenza medica prima dello sviluppo di complicazioni, ma non abbastanza presto per prevenire la trasmissione ad altre persone. La maggior parte delle donne rimane asintomatica fino allo sviluppo di complicazioni come la malattia infiammatoria pelvica.1
Diversi patogeni trasmessi sessualmente e non, così come alcuni processi non infettivi, possono presentarsi con segni e sintomi simili a quelli che si verificano nell’infezione da N gonorrhoeae. Pertanto, una diagnosi preliminare basata sull’anamnesi e sull’esame fisico deve essere confermata attraverso test microbiologici.5 Il test di amplificazione dell’acido nucleico (NAAT) è tipicamente utilizzato per la conferma microbiologica iniziale di N gonorrhoeae; inoltre, le culture possono essere richieste se la resistenza agli antibiotici è una preoccupazione. Per i maschi, un tampone uretrale è sufficiente per il NAAT, ma le donne dovrebbero ricevere un tampone vaginale o endometriale. Indipendentemente dai sintomi, il metodo NAAT dovrebbe essere attuato prima di una diagnosi confermata di infezione da N gonorrhoeae.5 Le sospette infezioni da N gonorrhoeae sono spesso trattate empiricamente prima del completamento della NAAT.4
Trattamento
N gonorrhoeae è ben noto per la sua capacità di adattarsi e resistere alle terapie microbiche. Le linee guida aggiornate sono state pubblicate nel 2015, includendo nuovi regimi di trattamento per N gonorrhoeae multiresistente.1 Vedere la TABELLA 1 per una sintesi dei regimi di trattamento per le infezioni gonococciche. La nuova raccomandazione per il trattamento delle infezioni gonococciche non complicate della cervice, dell’uretra e del retto prevede una singola dose di ceftriaxone 250 mg somministrata per via IM, oltre a una singola dose di azitromicina 1 g somministrata per via orale. Questi farmaci devono essere somministrati nell’ambulatorio dell’operatore sanitario sotto diretta supervisione, se possibile, per garantire che il paziente completi la terapia.1 L’azitromicina è preferita alla tetraciclina perché ha un tasso inferiore di resistenza a N gonorrhoeae.
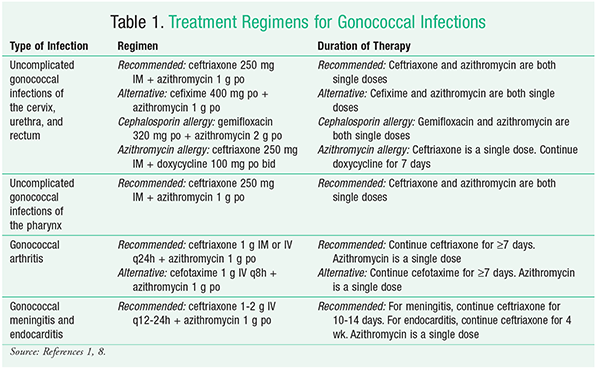
Un’altra considerazione chiave nel processo decisionale terapeutico è l’aderenza del paziente, che è più probabile con una dose orale una tantum di azitromicina che con una terapia alternativa multidose. Inoltre, l’azitromicina è un’opzione terapeutica efficace per le infezioni genitali non complicate da C trachomatis. Pertanto, questo regime di doppia terapia è un’opzione interessante a causa della possibilità di coinfezione gonococcica e clamidia.1 La doxiciclina può essere usata come alternativa se il paziente è allergico all’azitromicina. Se si usa la doxiciclina, deve essere dosata a 100 mg per via orale due volte al giorno per 7 giorni.1 Nei pazienti maschi, la doxiciclina può anche essere usata per trattare l’epididimite o la proctite causata da infezioni gonococciche.4
Se il ceftriaxone non è disponibile al momento del trattamento, il cefixime può essere usato come alternativa. Tuttavia, N gonorrhoeae ha sviluppato una maggiore resistenza al cefixime. Per questo motivo, la cefixima dovrebbe essere usata solo quando il ceftriaxone non è disponibile.1,2 Quando viene usata, la cefixima dovrebbe essere data come una singola dose orale di 400 mg.1 Se il paziente ha un’allergia alla cefalosporina, un trattamento doppio con singole dosi orali di gemifloxacina 320 mg e azitromicina 2 g è un’opzione. In alternativa, la gentamicina può essere somministrata come dose singola di 240 mg IM al posto della gemifloxacina.1
Le infezioni non complicate da N gonorrhoeae della faringe sono molto più difficili da sradicare rispetto alle infezioni non complicate urogenitali e anorettali, e tassi di cura affidabili del >90% delle infezioni sono raggiunti da pochissimi regimi antibiotici.1 Il CDC attualmente raccomanda che i pazienti con infezioni gonococciche non complicate della faringe siano trattati con un regime che consiste in una singola dose di ceftriaxone 250 mg IM in aggiunta a una singola dose orale di azitromicina 1 g. Studi clinici hanno dimostrato che il trattamento delle infezioni faringee con ceftriaxone ha portato a un tasso di guarigione del 98,9%.1
I pazienti con infezioni gonococciche non complicate della cervice, dell’uretra e/o del retto non richiedono un test di follow-up di guarigione se sono trattati con un regime raccomandato di prima linea o alternativo.1 I pazienti con infezioni faringee non complicate da N gonorrhoeae non richiedono un test di guarigione se sono trattati con ceftriaxone e azitromicina; tuttavia, se viene usato un regime alternativo, il paziente deve tornare nell’ufficio del medico 14 giorni dopo la terapia per ricevere un test di guarigione.1
Le infezioni gonococciche complicate sono molto più rare delle infezioni non complicate e possono portare a condizioni gravi, come artrite settica, endocardite e/o meningite. I pazienti con infezioni gonococciche complicate con conseguente artrite dovrebbero ricevere ceftriaxone 1 g IM o IV ogni 24 ore per un minimo di 7 giorni, oltre a una singola dose di azitromicina orale di 1 g. Se il ceftriaxone non è disponibile, cefotaxime 1 g ogni 8 ore può essere somministrato IV per un minimo di 7 giorni e accompagnato da una singola dose di azitromicina orale di 1 g.1,6 Le linee guida del CDC affermano che i pazienti con sindrome artrite-dermatite possono essere passati alla terapia orale guidata dalle suscettibilità antimicrobiche una volta che si è notato un miglioramento clinico da 24 a 48 ore, per una durata totale della terapia di almeno 7 giorni.1 I pazienti che sviluppano la meningite gonorroica ricevono ceftriaxone da 1 a 2 g IV ogni 12-24 ore per 10-14 giorni, più una singola dose orale di azitromicina 1 g. I pazienti che sviluppano l’endocardite gonorroica dovrebbero ricevere gli stessi agenti, ma il ceftriaxone dovrebbe essere somministrato per almeno 4 settimane.1
Resistenza antibiotica
Nel trattare le infezioni gonococciche, i fornitori dovrebbero essere consapevoli della possibile resistenza antibiotica. I ricercatori sono preoccupati per l’emergere di N gonorrhoeae come un superbug e la sua potenziale resistenza futura a tutte le classi di antibiotici.7 La penicillina era una volta ampiamente utilizzata per trattare N gonorrhoeae, con conseguente mutazione che ha permesso a N gonorrhoeae di produrre beta-lattamasi. Questo enzima è responsabile della rottura dell’anello beta-lattamico della penicillina e rende i batteri non suscettibili agli effetti terapeutici della penicillina.8 Anche i chinoloni erano precedentemente impiegati come opzione di trattamento del gonococco. Nel 2005, N gonorrhoeae resistente al chinolone è stato segnalato nell’89% delle località del Gonococcal Isolate Surveillance Project (un servizio che monitora e riporta le tendenze delle infezioni da N gonorrhoeae negli Stati Uniti). A causa di questa resistenza, i chinoloni non sono più raccomandati per il trattamento di prima linea di qualsiasi tipo di infezione gonococcica.3 La monoterapia con azitromicina somministrata in una singola dose orale di 2 g ha dimostrato efficacia contro la gonorrea urogenitale non complicata; tuttavia, non è raccomandata perché N gonorrhoeae ha la capacità di sviluppare facilmente resistenza ai macrolidi e perché questo regime ha il potenziale per maggiori effetti collaterali gastrointestinali.1,3,9 Anche se le cefalosporine rimangono la classe di farmaci più efficace per il trattamento delle infezioni gonococciche, sono state documentate alcune riduzioni della suscettibilità.3,9
Dagli anni ’30, la gonorrea è stata trattata con, e ha sviluppato resistenza a, sulfamidici, penicillina, tetraciclina, spectinomicina, chinoloni, macrolidi e alcune cefalosporine.7 La stewardship antimicrobica, la consapevolezza del prescrittore e un’adeguata educazione del paziente possono aiutare a prevenire che N gonorrhoeae sviluppi una resistenza al ceftriaxone.
Nel 2012, l’Organizzazione Mondiale della Sanità ha sviluppato un piano d’azione globale per ridurre la resistenza agli antibiotici per N gonorrhoeae.10 Il piano include l’incoraggiamento della diagnosi precoce e del trattamento efficace, la promozione della compliance del paziente, l’educazione dei pazienti, il miglioramento della sorveglianza e delle capacità di laboratorio, l’aumento della difesa e la garanzia che siano in atto meccanismi legislativi e normativi appropriati.10 Promuovere la compliance del paziente è particolarmente importante quando vengono impiegati regimi di trattamento multidose.
Prevenzione e considerazioni sulla gestione
Un trattamento appropriato è di fondamentale importanza per le infezioni gonococciche esistenti, ma anche le misure preventive devono essere considerate e discusse con il paziente. Ottenere un’accurata storia sessuale dal paziente è vitale. Anche se a volte è scomodo farlo, l’operatore sanitario e il paziente devono avere una discussione franca sul comportamento sessuale del paziente.11 Il CDC sottolinea l’uso di un’infezione sessualmente trasmissibile (STI) e la valutazione del rischio HIV nella consulenza ai pazienti ad alto rischio. Ciò può essere realizzato con l’uso delle Cinque P, che sono domande dettagliate e aperte, progettate per ottenere maggiori informazioni sui partner sessuali del paziente, sulle pratiche sessuali, sulla prevenzione della gravidanza, sulla protezione dalle IST e sulla storia passata delle IST.1 Il metodo delle Cinque P favorisce una conversazione aperta tra l’operatore sanitario e il paziente per una migliore comprensione del profilo di rischio del paziente. Dopo la valutazione del rischio, può essere intrapresa una consulenza personalizzata basata sulle risposte.
Perché i maschi con un’infezione gonococcica sono spesso asintomatici, possono rimanere non diagnosticati per un lungo periodo di tempo, il che rende la prevenzione una priorità chiave nelle popolazioni maschili ad alto rischio. L’uso costante del preservativo maschile dovrebbe essere raccomandato a tutti i pazienti.1
Il partner di un paziente con un’infezione gonococcica dovrebbe essere indirizzato per una valutazione e un probabile trattamento se ha avuto un contatto sessuale con il paziente nei 60 giorni precedenti la diagnosi o la comparsa dei sintomi, o se è stato l’ultimo partner sessuale del paziente. I rapporti sessuali non protetti devono essere evitati fino a 7 giorni dopo il trattamento di entrambi i partner e fino a quando uno dei due partner è sintomatico.1
Conclusione
La maggior parte delle nuove infezioni da N gonorrhoeae negli Stati Uniti non sono complicate e coinvolgono l’area urogenitale, anogenitale o faringea. Le infezioni complicate con conseguente batteriemia, artrite settica, endocardite o meningite sono meno comuni. Gli individui che si impegnano in pratiche sessuali non sicure e quelli con una storia di infezioni gonococciche passate sono a maggior rischio di contrarre N gonorrhoeae. La coinfezione con C trachomatis deve essere considerata nella selezione del trattamento più appropriato. Ceftriaxone e azitromicina sono il regime di prima linea raccomandato per la maggior parte delle infezioni da N gonorrhoeae. Per ridurre le infezioni ripetute e la crescita della resistenza potenziale alla doppia terapia, le misure di prevenzione discusse in questo articolo devono essere enfatizzate sia nelle popolazioni di pazienti pre-esposizione che in quelle post-esposizione. La diagnosi precoce, la selezione antibiotica appropriata, la stretta aderenza ai regimi di trattamento multidose e la comunicazione con il paziente sono fondamentali per la gestione efficace della gonorrea.
1. Workowski KA, Bolan GA; CDC. Linee guida per il trattamento delle malattie sessualmente trasmissibili, 2015. MMWR Recomm Rep. 2015;64:1-137.
2. CDC. Sorveglianza delle malattie sessualmente trasmesse 2014. Atlanta, GA: U.S. Department of Health and Human Services; 2015.
3. Newman LM, Moran JS, Workowski KA. Aggiornamento sulla gestione della gonorrea negli adulti negli Stati Uniti. Clin Infect Dis. 2007;44(suppl 3):S84-S101.
4. Swygard H, Seña AC, Cohen MS. Trattamento delle infezioni gonococciche non complicate. UpToDate. www.uptodate.com/contents/treatment-of-uncomplicated-gonococcal-infections. Accesso 12 febbraio 2016.
5. Ghanem KG. Manifestazioni cliniche e diagnosi dell’infezione da Neisseria gonorrhoeae negli adulti e negli adolescenti. UpToDate. www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-neisseria-gonorrhoeae-infection-in-adults-and-adolescents. Accessed February 12, 2016.
6. Goldenberg DL, Sexton DJ. Infezione gonococcica disseminata. UpToDate. www.uptodate.com/contents/disseminated-gonococcal-infection. Accessed February 17, 2016.
7. Unemo M, Nicholas RA. Emergenza della gonorrea multi-farmaco-resistente, estensivamente resistente ai farmaci e non trattabile. Futuro Microbiol. 2012;7:1401-1422.
8. CDC. CDC Grand Rounds: la crescente minaccia della gonorrea multiresistente ai farmaci. MMWR Morb Mortal Wkly Rep. 2013;62:103-106.
9. Kidd S, Workowski KA. Gestione della gonorrea negli adolescenti e negli adulti negli Stati Uniti. Clin Infect Dis. 2015;61(suppl 8):S785-S801.
10. Organizzazione mondiale della sanità. Piano d’azione globale per controllare la diffusione e l’impatto della resistenza antimicrobica in Neisseria gonorrhoeae. Ginevra, Svizzera: Organizzazione mondiale della sanità; 2012.
11. McKie RA. Malattie sessualmente trasmissibili. www.ahcmedia.com/articles/78496-sexually-transmitted-diseases. Accesso 1 maggio 2016.