Gotta: Fattori di rischio, diagnosi e trattamento
La gotta può essere estremamente dolorosa e invalidante, ma è estremamente curabile in quasi tutti i pazienti. È importante identificarla e trattarla presto per evitare il dolore e le complicazioni. La gotta è un problema principale nel piede, ma può coinvolgere anche molte altre articolazioni.
- Introduzione
- Chi soffre di gotta e perché?
- Quali articolazioni sono coinvolte nell’artrite gottosa, e perché è più comune nel piede?
- Come si presenta un attacco di gotta? Come si presenta un piede o un dito del piede con la gotta?
- Come viene diagnosticata la gotta?
- Come può essere trattato un attacco di gotta?
- Come può essere prevenuto un attacco di gotta?
- Quando viene presa in considerazione la chirurgia per la gotta?
- Quali sono i possibili trattamenti futuri della gotta?
- Sommario
- Dischi
- Altre informazioni
Introduzione
La gotta è un’antica malattia associata a depositi di acido urico, soprattutto nelle articolazioni e nei reni.
Gli egiziani identificarono il dolore locale al piede, nell’alluce, come una malattia specifica nel 2640 a.C., prima che la parola “gotta” fosse mai usata. Fu descritta da Ippocrate, che notò il suo alto rapporto tra uomini e donne e la sua associazione con l’alcol. Il dottor Thomas Sydenham (1624-1689) descrisse i grumi di acido urico (chiamati tofi) che si possono vedere nella gotta, basandosi sulla sua sofferenza personale. Fino all’inizio del XIX secolo, tuttavia, la gotta non era ben separata da altri tipi infiammatori di artrite. Solo nel 20° secolo sono state chiarite le vie di produzione dell’acido urico nel corpo, e la capacità dei cristalli di acido urico di produrre infiammazione articolare è stata dimostrata.
La gotta può essere estremamente dolorosa e invalidante, ma è estremamente curabile in quasi tutti i pazienti. È più comune nell’alluce, ma anche nel mesopiede, nella caviglia e nel ginocchio (vedi il punto 3 qui sotto per maggiori dettagli su come la gotta coinvolge queste e altre articolazioni)
È importante identificarla e trattarla presto per evitare il dolore e le complicazioni. Le donne non sono esenti dal rischio di gotta, e cominciano a “recuperare” con gli uomini dopo aver raggiunto la menopausa.
Anche se l’alcol può provocare attacchi di gotta, la genetica è molto più importante dell’alcol nel definire chi ha la gotta, e molti che non bevono mai alcol soffrono di gotta. Infatti, si crede che le famiglie reali francesi che soffrivano di gotta abbiano sviluppato questa condizione più a causa dell’avvelenamento da piombo dalle botti usate per il loro vino che dal vino stesso, poiché il piombo ferisce i reni e compromette la loro capacità di rimuovere l’acido urico dal sistema. Questa situazione è stata imitata in tempi più recenti quando i bevitori di “moonshine whiskey”, spesso fatto in radiatori contenenti piombo, hanno sviluppato una gotta associata all’avvelenamento da piombo (“gotta saturnina”). Anche l’eccesso di peso corporeo è stato associato alla gotta. Il borghese ricco e in sovrappeso con la gotta è un’immagine classica europea del 19° secolo, ma in realtà la gotta colpisce le persone di tutte le classi economiche.
La gotta è una malattia comune. È stato stimato che ci possono essere fino a cinque milioni di persone che soffrono di gotta negli Stati Uniti. Stime ancora più prudenti danno questo numero a più di due milioni (stima della Mayo Clinic). Studi di popolazione sia della Mayo Clinic che di Taiwan hanno mostrato aumenti significativi nella prevalenza della gotta di recente rispetto ai primi anni ’90.
La prevalenza della gotta è aumentata sia nelle persone anziane che in quelle più giovani. L’aumento nei giovani non è spiegato, ma l’aumento negli anziani, almeno in parte, è legato all’aumento della durata della vita, all’aumento del peso (l’obesità è associata alla gotta) e all’aumento dell’uso di diuretici. I diuretici sono usati comunemente per l’ipertensione, per esempio, ed elevano i livelli ematici di acido urico e possono aumentare il rischio di gotta.
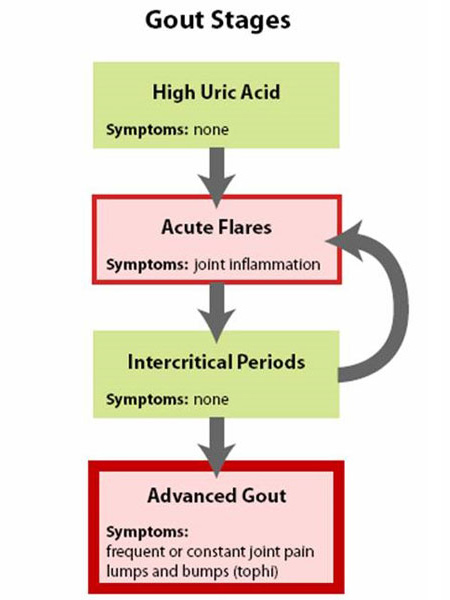
Figura 1: Fasi della gotta
![]()
![]()
Figura 2A e B: Alluce normale (A) e alluce con tofo gottoso (B)
La gotta è meglio compresa considerandola in quattro fasi (Figura 1: Fasi della gotta).
- La prima fase è un acido urico elevato senza gotta o calcoli renali, una fase che non ha sintomi e generalmente non viene trattata.
- La seconda fase è l'”attacco acuto” – con dolore e infiammazione.
- La terza fase è il “tempo tra gli attacchi” quando una persona si sente normale ma è a rischio di recidiva.
- La fase finale è “l’artrite gottosa cronica”, dove ci sono “grumi” di acido urico, o tofi (Figura 2a e 2b: Illustrazione dell’articolazione normale dell’alluce e del tofo gottoso), frequenti attacchi di gotta acuta, e spesso un certo grado di dolore anche tra gli attacchi (Figura 3: progressione della gotta).
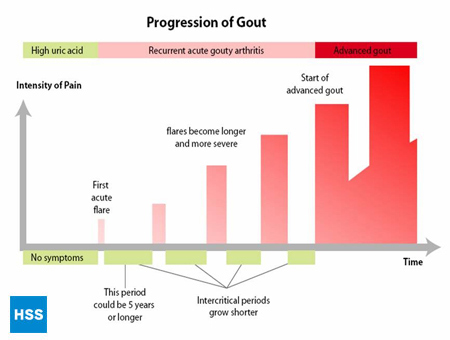
Figura 3: Progressione della gotta
(Torna all’inizio dell’articolo)
Chi soffre di gotta e perché?
La gotta è chiaramente associata ad un accumulo di acido urico. L’acido urico è prodotto come parte del metabolismo del corpo delle purine, che sono prodotte quando il corpo scompone una qualsiasi delle molte sostanze contenenti purine, compresi gli acidi nucleici dalla nostra dieta o dalla scomposizione delle nostre stesse cellule.
La figura 4, sul lato sinistro, mostra un percorso semplificato dalle purine all’acido urico, e sulla destra mostra come funzionano i farmaci per la gotta, che sono discussi ulteriormente nelle sezioni 5 e 6 di seguito (Figura 4: Percorso dalle purine all’acido urico). A seconda del laboratorio, i valori normali di acido urico vanno da 3,6 mg/dl a 8,3 mg/dl. Più alto è il livello di acido urico nel sangue, maggiore è il rischio di depositi di acido urico nelle articolazioni e conseguenti attacchi di gotta.
Nei mammiferi diversi dall’uomo e dalle grandi scimmie, l’enzima uricasi rompe l’acido urico nella più solubile allantoina, che può essere escreta più facilmente nelle urine. Gli esseri umani, privi di questo enzima, presentano livelli più elevati di acido urico e sono quindi soggetti alla gotta.
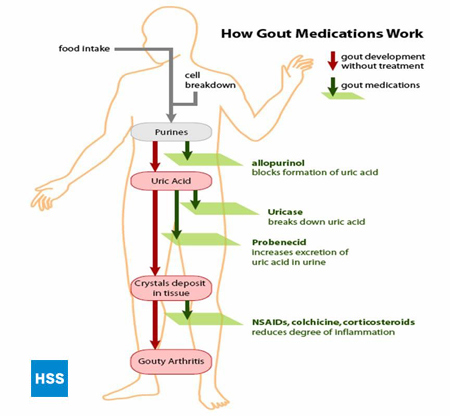
Figura 4: Percorso dalle purine all’acido urico
La gotta può svilupparsi in una persona o perché produce troppo acido urico o perché non è in grado di immetterne abbastanza nelle urine (o entrambi). La causa più comune della gotta (circa il 90% dei casi) è l’incapacità di espellere abbastanza acido urico nelle urine. Questa incapacità può verificarsi per una serie di ragioni. Il più comune è un difetto genetico in sostanze chiamate trasportatori di anioni organici nel rene, che porta a un eccessivo riassorbimento di acido urico dal rene e quindi a troppo acido urico nel sangue. Tuttavia, un difetto nell’escrezione dell’acido urico può verificarsi anche a causa di farmaci, come i diuretici, l’aspirina a basso dosaggio o l’alcol. Un’escrezione difettosa di acido urico si verifica anche quando i reni funzionano male.
Circa il 10% dei casi di gotta sono dovuti a una sovrapproduzione di acido urico. Quando l’acido urico è sovrapprodotto, è alto non solo nel sangue ma anche nelle urine, aumentando il rischio sia di gotta che di calcoli renali. Alcune persone producono eccessivamente acido urico a causa di un difetto genetico in un enzima della via di degradazione delle purine (vedi Figura 4) che porta a un’iperattività di questa via. Poiché le cellule contengono DNA e il DNA contiene purine, tutto ciò che aumenta la scomposizione delle cellule nel corpo può portare a più acido urico e gotta. Per esempio, se un paziente sta ricevendo la chemioterapia per un tumore, quando il trattamento uccide le cellule tumorali si può sviluppare un attacco di gotta o un calcolo renale come risultato della scomposizione delle purine da quelle cellule.
Anche gli alimenti possono portare alla sovrapproduzione di acido urico, come le carni e i sughi di carne e la birra, che contengono alti livelli di purine.
Gli uomini hanno la gotta più delle donne, e in età più giovane; il rapporto uomo-donna è 9:1. L’età più comune di insorgenza è dai 40 ai 60 anni. La gotta è abbastanza rara nelle donne fino alla menopausa. Una teoria è che gli estrogeni bloccano il trasportatore di scambio anionico (vedi sopra) nel rene, causando l’escrezione di più acido urico nelle urine, e quindi abbassando il livello di acido urico nel sangue. La gotta inizia più comunemente tra i 40 e i 60 anni, anche se può iniziare prima dei 40 anni per coloro che hanno una predisposizione genetica, e può anche verificarsi per la prima volta quando qualcuno ha 80 anni.
In alcuni casi, le lesioni possono scatenare un attacco di gotta. Una “stub of the toe” può portare ad un attacco di gotta se c’erano già abbastanza cristalli di acido urico a saturare la cartilagine.
Qualunque sia il meccanismo dell’acido urico elevato, l’evento chiave nella gotta è il movimento dei cristalli di acido urico nel liquido articolare. I meccanismi di difesa del corpo, compresi i globuli bianchi (neutrofili) fagocitano i cristalli di acido urico, il che porta al rilascio di sostanze chimiche infiammatorie (chiamate citochine) che causano tutti i segni dell’infiammazione, tra cui calore, rossore, gonfiore e dolore. Questo ciclo recluta anche più globuli bianchi nell’articolazione, il che accelera il processo infiammatorio.
Quando si pensa alla gotta, un modello utile è stato proposto da Wortmann.1 I cristalli di acido urico possono essere pensati come fiammiferi, che possono rimanere in silenzio o essere accesi. I cristalli possono essere presenti per anni nella cartilagine, o anche nel fluido articolare, senza causare infiammazione. Poi, ad un certo punto, a causa del numero crescente di cristalli o di un altro fattore incitante, i fiammiferi vengono “colpiti” e inizia l’infiammazione. Questa analogia è importante sia per concettualizzare i cristalli di acido urico nell’articolazione che per capire i vari tipi di trattamento della gotta (vedi sotto), alcuni dei quali attaccano l’infiammazione (versare acqua sui fiammiferi accesi) e altri che rimuovono i cristalli di acido urico (togliere i fiammiferi).
(Torna all’inizio dell’articolo)
Quali articolazioni sono coinvolte nell’artrite gottosa, e perché è più comune nel piede?
Come tutti gli altri tipi conosciuti di artrite, la gotta ha particolari articolazioni che tende ad attaccare, e il piede è la posizione più comune della gotta. La gotta favorisce in particolare l’articolazione dell’alluce, conosciuta come la prima articolazione metatarso-falangea, che è la prima articolazione coinvolta nel 75% dei pazienti ed è infine coinvolta in oltre il 90% di quelli con questa condizione. (Figura 5: Posizione degli attacchi di gotta). Si pensa che questa articolazione sia particolarmente coinvolta nella gotta perché è l’articolazione che riceve le più alte libbre per pollice quadrato di pressione quando si cammina o si corre. Anche la caviglia, il mesopiede e il ginocchio sono luoghi comuni per la gotta, così come la borsa che ricopre il gomito. Più tardi nella gotta, se non trattata, possono essere coinvolte più articolazioni, comprese le dita e i polsi. L’articolazione della spalla è molto raramente coinvolta dalla gotta e l’anca essenzialmente mai.
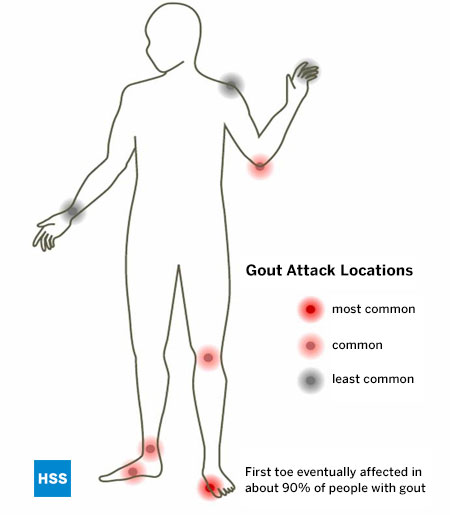
Figura 5: Localizzazione degli attacchi di gotta
Come appare e si sente un attacco di gotta? Che aspetto ha un piede o un alluce con la gotta?
Quando si verifica la gotta, l’articolazione tende ad essere estremamente dolorosa ed è calda, rossa e gonfia (Figura 6: Alluce con attacco acuto di gotta). L’infiammazione che fa parte di un attacco di gotta è sistemica, per cui febbre e brividi, stanchezza e malessere non sono rari nel quadro di un attacco di gotta.
![]()
Figura 6: Alluce con attacco acuto di gotta
Gout attacks can occur in joints that look normal, or in joints that have easily visible deposits of uric acid. Questi depositi sono chiamati tofi (Vedi Figure: 7a e 7b: tofi sul piede e sul tendine d’Achille, Figura 8: tofi sul gomito, Figura 9: tofi sulle mani, e Figura 10: grande tofo del dito) e possono essere in numerose posizioni, ma specialmente sui piedi e sui gomiti. Nella Figura 9, il mignolo della mano destra è bendato perché è stato appena rimosso del liquido da esso, che ha dimostrato innumerevoli cristalli di acido urico.
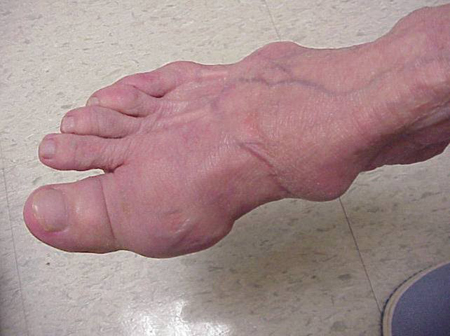
Figura 7a: Tofi su piede
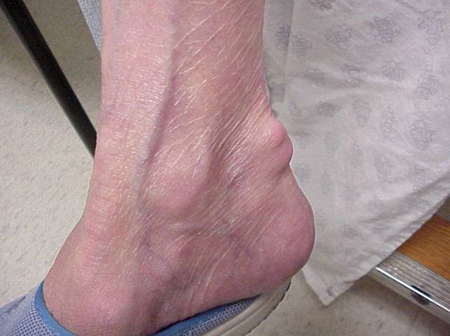
Figura 7b: Tophus sopra il tendine d’Achille
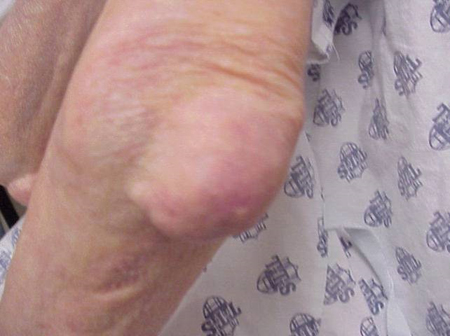
Figura 8: Tophus su gomito
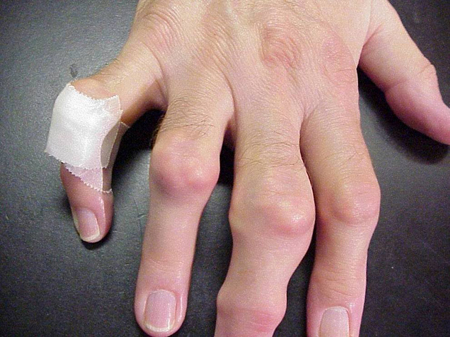
Figura 9: Tophi su mani
![]()
Figura 10: Grande tofo del dito
Mentre alcuni attacchi di gotta si risolvono rapidamente da soli, la maggior parte va avanti per una settimana, diverse settimane o anche di più se non viene trattata. Dato che gli attacchi di gotta sono di solito abbastanza dolorosi e spesso rendono difficile camminare, la maggior parte delle persone che soffrono di gotta richiedono un trattamento specifico per la loro condizione dolorosa.
(Torna all’inizio dell’articolo)
Come si diagnostica la gotta?
Siccome il trattamento della gotta dura tutta la vita, è molto importante fare una diagnosi definitiva. In un caso chiaro, un medico di base può fare la diagnosi di gotta con un alto livello di fiducia, ma spesso ci sono due o più possibili cause per un dito del piede infiammato o un’altra articolazione che ha alcune delle caratteristiche della gotta.
In genere, la diagnosi viene fatta identificando i cristalli di acido urico nel liquido articolare o in una massa di acido urico (tofo). Questi possono essere visti mettendo una goccia di liquido su un vetrino ed esaminandolo con un microscopio polarizzatore, che sfrutta il modo in cui i cristalli di acido urico piegano la luce. Un non reumatologo, quando possibile, può rimuovere il fluido dall’articolazione aspirandolo con un piccolo ago e inviarlo a un laboratorio per l’analisi. Un reumatologo ha probabilmente un attacco polarizzatore sul suo microscopio nel suo ufficio. I cristalli di gotta hanno una forma aghiforme e sono gialli o blu, a seconda di come sono disposti sul vetrino (Vedi Figura 11: Cristalli di acido urico al microscopio a luce polarizzata).
![]()
Figura 11: Cristalli di acido urico in microscopia a luce polarizzata
Ci sono molte circostanze in cui, per quanto ideale possa essere, non è disponibile alcun fluido o altro campione da esaminare, ma è necessario fare una diagnosi di gotta. Un insieme di criteri è stato stabilito per aiutare a fare la diagnosi di gotta in questo contesto (vedi Tabella 1- Diagnosi di gotta quando non è possibile l’identificazione dei cristalli).2
Questi criteri sfruttano le caratteristiche della gotta che la separano da altri tipi di artrite infiammatoria, come l’artrite reumatoide. Per esempio, l’infiammazione della gotta tende a raggiungere un massimo entro 24 ore, mentre altri tipi di artrite tendono ad evolvere più lentamente. Allo stesso modo, la presenza di rossore su un’articolazione, il coinvolgimento dell’articolazione “bunion” e un alto livello di acido urico nel sangue sono tutte caratteristiche che rendono la gotta più probabile. La diagnosi di gotta viene fatta in presenza di 6 dei 10 criteri elencati nella tabella 1.
Tabella 1: Diagnosticare la gotta quando non è possibile identificare i cristalli
Idealmente, saranno presenti 6 delle 10 caratteristiche seguenti:
- L’infiammazione raggiunge il massimo entro un giorno (accelerazione rapida dell’infiammazione).
- Avere una storia di episodio simile di infiammazione
- Attacco di artrite in una singola articolazione.
- Rossore su un’articolazione coinvolta (la gotta è altamente infiammatoria)
- Involgimento della base dell’alluce su un lato (il sito più comune per la gotta)
- Involgimento delle articolazioni al centro del piede
- Elevazione dell’acido urico sulle analisi del sangue
- Riscontri radiografici di gonfiore delle articolazioni che non è simmetrico
- Il fluido articolare è testato per le infezioni ed è negativo.
- Le radiografie mostrano cambiamenti caratteristici della gotta, incluse cisti nell’osso ed erosioni.
Quando viene fatta la diagnosi di gotta, l’individuo deve essere valutato per le complicazioni della gotta:
- Collegamenti di acido urico (tofi) devono essere ricercati, e possono essere in numerose posizioni (vedi figure 7-10).
- Si dovrebbe indagare su un’anamnesi di calcoli renali, poiché un paziente con gotta e calcoli renali richiederà probabilmente un abbassamento più rapido e aggressivo dell’acido urico (vedi sotto) rispetto a uno senza calcoli, per cercare di prevenire la formazione di calcoli ricorrenti.
- Un paziente con la gotta ha dimostrato in un’ampia gamma di studi di essere a più alto rischio di malattia coronarica, e dovrebbe avere una valutazione appropriata al rischio coronarico (per esempio, test di laboratorio per il colesterolo e il livello di trigliceridi).3
È importante che il danno alle ossa causato dalla gotta sia diagnosticato, poiché il danno documentato è una chiara indicazione per una terapia a lungo termine (vedi sotto). Una volta che il danno è iniziato, è importante ridurre il livello totale di acido urico nel corpo, il che, per equilibrio, fa sì che l’acido urico esca dalle articolazioni. Questo perché i livelli di acido urico nel sangue e nelle articolazioni raggiungono un certo livello, chiamato “stato stazionario”, ad un dato livello di acido urico nel sangue. Se il livello nel sangue si riduce, anche il livello di acido urico nelle articolazioni diminuirà gradualmente. Questo porta gli attacchi di gotta a diminuire o a cessare completamente nel tempo, e i tofi a riassorbirsi e a ridursi o a scomparire completamente.
Possono essere presi diversi approcci per abbassare l’acido urico totale del corpo. La produzione di acido urico può essere diminuita nel corpo (per esempio, con l’allopurinolo, vedi sotto) o l’escrezione di acido urico può essere aumentata (per esempio, con il probenecid, vedi sotto). I cristalli possono anche essere scomposti nel corpo (vedi 7a qui sotto, per quanto riguarda il Rasburicase, e 7b qui sotto, per quanto riguarda l’uricasi pegilata), ma l’uso di questo meccanismo è ancora in fase di studio in questo momento. Questo può aiutare a prevenire ulteriori danni.
I raggi X sono la tecnica di imaging standard per la gotta (vedi figure 12-17: Figura 12: Gotta alla base del primo dito del piede; Figura 13: Gotta alle articolazioni distali delle dita; Figura 14: Cambiamento gottoso e calcificazione dei tessuti molli alla base del primo dito del piede; Figura 15: Distruzione gottosa a più articolazioni delle dita; Figura 16: Erosione gottosa all’ulna prossimale del gomito; Figura 17: Ampio tophus visto come massa di tessuto molle al gomito) ma in casi speciali, come quando la gotta deve essere separata dall’infezione o dal tumore, sarà utile la risonanza magnetica (RMN) (Figura 18: RMN del ginocchio che mostra massa di tessuto molle gottoso ed erosione della rotula) o gli ultrasuoni (Figura 19: Studio Power Doppler che mostra infiammazione gottosa alla base del primo dito del piede).
![]()
Figura 12: Gout of the Base of the 1st Toe
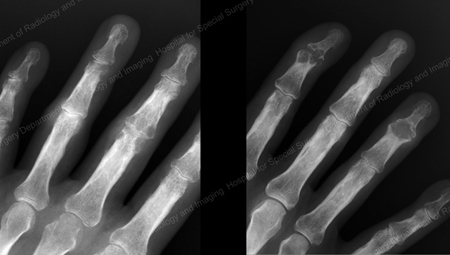
Figure 13: Gout of the Distal Finger Joints
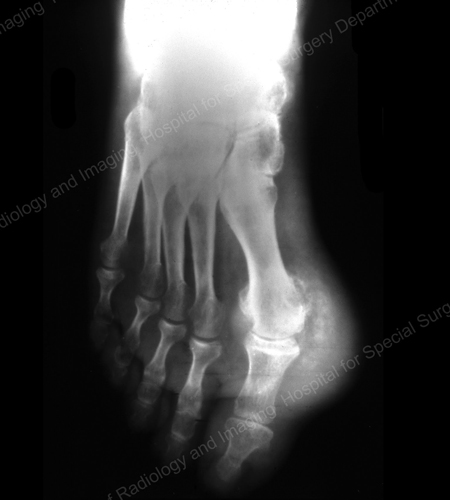
Figure 14: Gouty Change and Soft Tissue Calcification about the Base of the 1st Toe
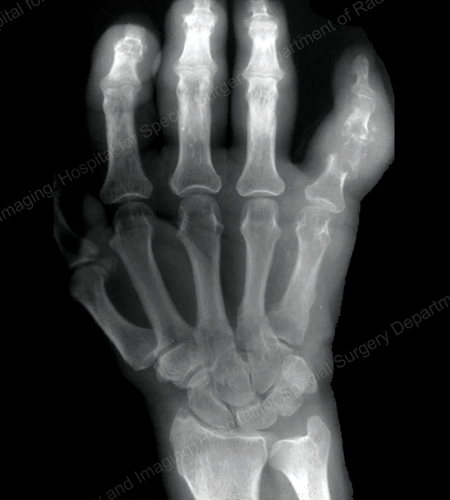
Figure 15: Gouty Destruction at Multiple Finger Joints
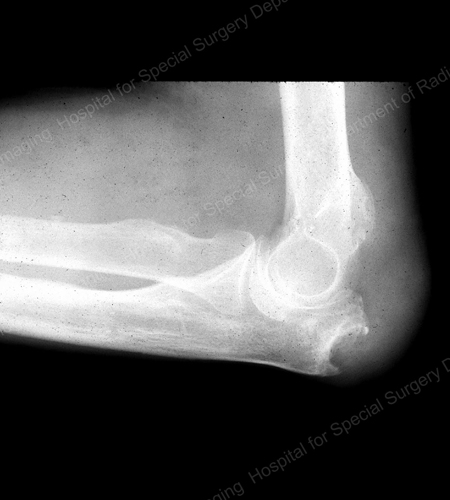
Figure 16: Gouty Erosion at the Proximal Ulna at the Elbow
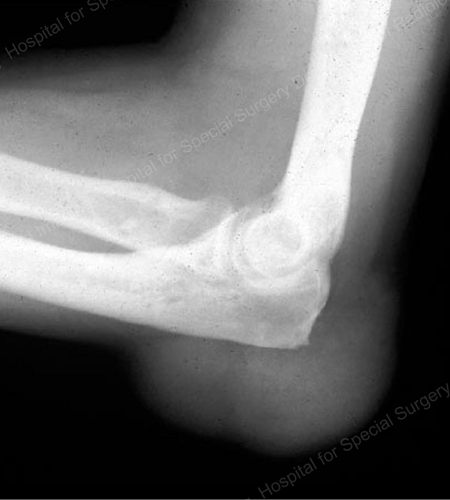
Figure 17: Large Tophus Seen as Soft Tissue Mass at the Elbow
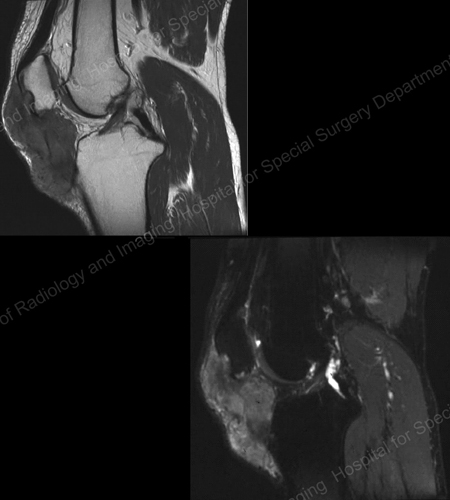
Figura 18: MRI of the Knee Show Gouty Soft Tissue Mass Erosion of the Kneecap
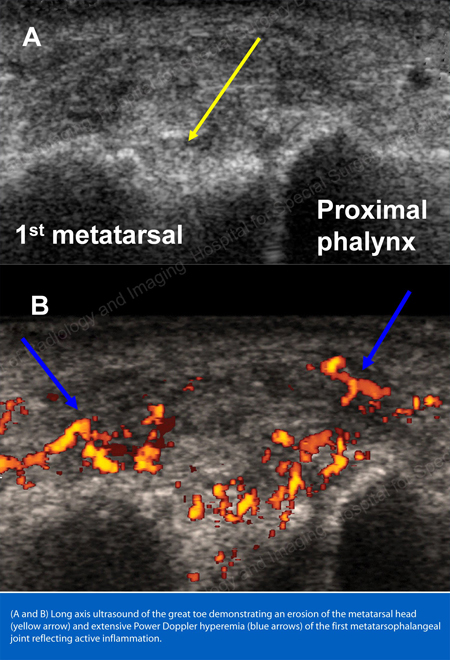
Le articolazioni rosse e calde, insieme alla rapida accelerazione del dolore articolare, suggeriscono fortemente la gotta, e l’identificazione dei tofi, se presenti (vedi figure 7-10) aiutano ulteriormente.
Sforzo speciale dovrebbe essere fatto per distinguere la gotta dagli altri tipi di artrite indotta da cristalli. Per esempio, la pseudogotta, causata da un diverso tipo di cristallo (pirofosfato di calcio), causa lo stesso tipo di articolazione calda e rossa e la stessa rapida accelerazione del dolore della gotta. La pseudogotta può essere distinta vedendo ai raggi X i depositi di calcio all’interno delle articolazioni, che si deposita in modo diverso rispetto alla gotta. Quando il fluido viene esaminato da un’articolazione infiammata nella pseudogotta, il cristallo specifico causante può essere visto.
Un terzo tipo di artrite indotta da cristalli, la malattia da deposito di idrossiapatite, ha un tipo di cristallo che necessita di studi speciali (uno di questi studi è la microscopia elettronica) per l’identificazione. La presenza di questi altri tipi di infiammazione legata ai cristalli enfatizza ulteriormente il valore dell’identificazione dei cristalli di acido urico come causa dell’artrite di un particolare paziente ogni volta che è possibile, per assicurare che venga trattata la condizione corretta.
(Torna all’inizio dell’articolo)
Come può essere trattato un attacco di gotta?
La gestione di un attacco acuto di gotta è molto diversa dalla prevenzione degli attacchi successivi. Vedi Figura 4 per l’approccio generale al trattamento e alla prevenzione della gotta.
I trattamenti usati per la prevenzione, come l’allopurinolo (vedi sotto) possono effettivamente peggiorare le cose se somministrati durante un attacco, e quindi devono essere trattenuti fino a quando l’attacco si è risolto per diverse settimane.
Ci sono una serie di misure che possono aiutare a risolvere un attacco di gotta. Vedi la tabella 2 per un riassunto delle strategie di trattamento della gotta acuta. Un principio è che il trattamento di un attacco di gotta dovrebbe essere istituito rapidamente, poiché un trattamento rapido può spesso essere ricompensato con un rapido miglioramento.
Se un attacco di gotta viene lasciato durare più di un giorno o giù di lì prima di iniziare il trattamento, la risposta al trattamento può essere molto più lenta.
Tabella 2: Farmaci per trattare gli attacchi acuti di gotta
- Farmaci antinfiammatori non steroidei (FANS) o inibitori COX-2
Esempi di FANS: Naproxen 500mg due volte al giorno, indometacina 25mg tre volte al giorno. Esempio di inibitore COX-2: celecoxib 200mg due volte al giorno. Possibili effetti collaterali: Aumento della pressione sanguigna, gonfiore alle caviglie, mal di stomaco, ulcera (l’uso a lungo termine può avere un aumento del rischio di infarto o ictus, ma l’uso della gotta è generalmente a breve termine). Usare con cautela in caso di problemi renali o epatici.- Corticosteroidi antinfiammatori
Esempi di corticosteroidi antinfiammatori: Prednisone 40mg primo giorno, 30mg secondo giorno, 20mg terzo giorno, 10mg quarto giorno. Possibili effetti collaterali: Aumento della pressione sanguigna, aumento dello zucchero nel sangue, cambiamenti di umore. Uso a breve termine, come nella gotta, generalmente molto meglio tollerato dell’uso a lungo termine. Usare con cautela se diabetici.- Colchicina
In passato, alte dosi di colchicina sono state utilizzate per gli attacchi di gotta, ma questo tendeva a causare diarrea in un gran numero di pazienti. È stato dimostrato che dosi più basse di colchicina sono efficaci quanto alte dosi per un attacco di gotta, e molto meglio tollerate. Supponendo che non ci siano altri problemi medici che richiedono una dose regolata, per un attacco di gotta un paziente dovrebbe ricevere due compresse di colchicina, 0,6 mg ciascuna, appena possibile dopo l’inizio di un attacco di gotta. Riceverebbe poi un’ulteriore compressa un’ora dopo. La dose di colchicina deve essere regolata nei pazienti con una funzione renale significativamente ridotta. La colchicina ha interazioni con alcuni altri farmaci, in particolare con la claritromicina (Biaxin®).- Iniezioni locali di steroidi
Esempio di iniezioni di steroidi: dosi diverse usate a seconda della grandezza dell’articolazione coinvolta, e molteplici preparazioni disponibili. Possibili effetti collaterali: 1-2% delle volte, può verificarsi una reazione locale all’iniezione, e l’articolazione può peggiorare temporaneamente il giorno dopo, richiedendo l’applicazione di ghiaccio. Nei diabetici, una singola iniezione locale può temporaneamente aumentare la glicemia.
a) Misure fisiche nel trattamento di un attacco acuto di gotta: È importante scendere dal piede se l’attacco di gotta è nell’estremità inferiore. Cercare di ignorare l’attacco può portare ad una durata più prolungata. È stato dimostrato che il ghiaccio locale aiuta (per non più di 10 minuti alla volta, per evitare danni alla pelle). L’elevazione delle gambe è utile per alcuni.
b) Farmaci per la gotta acuta:
- Gli agenti antinfiammatori non steroidei e gli inibitori COX-2 sono il pilastro della terapia degli attacchi acuti di gotta nei pazienti che non hanno controindicazioni. Questi farmaci includono agenti come il naprossene (Naprosyn®), l’ibuprofene (Motrin®), il celecoxib (Celebrex®), l’indometacina (Indocin®) e molti altri. Questi agenti diminuiscono in modo affidabile l’infiammazione e il dolore della gotta. Tuttavia, i pazienti con ulcere, ipertensione, malattie coronariche e ritenzione di liquidi devono fare attenzione con questi agenti, anche per i brevi cicli (di solito 3-7 giorni) necessari per risolvere un attacco di gotta. Le dosi di agenti antinfiammatori non steroidei necessarie per risolvere un attacco di gotta sono sul lato più alto, poiché è necessario un effetto antinfiammatorio completo. Vedi esempi di dosaggio nella tabella 2. I livelli di dosaggio da banco, per esempio l’ibuprofene a 200 mg, due compresse tre volte al giorno, sono spesso insufficienti.
- I corticosteroidi, come il prednisone e il metilprednisolone (Medrol®), sono agenti antinfiammatori che sono abbastanza efficaci contro gli attacchi di gotta. Gli steroidi antinfiammatori sono molto diversi nell’azione e negli effetti collaterali rispetto agli steroidi ormonali maschili. Gli steroidi antinfiammatori hanno dei rischi a lungo termine, come l’assottigliamento delle ossa e le infezioni, ma il loro rischio per una terapia a breve termine (per esempio, 3-7 giorni) è relativamente basso. Questi agenti possono aumentare la pressione sanguigna e lo zucchero nel sangue, quindi possono essere un problema per quelli con ipertensione non controllata o diabete mellito non controllato.
- La colchicina (Colcrys®) ha un ruolo sia nella prevenzione che nel trattamento degli attacchi di gotta (vedi sotto per la discussione del suo ruolo nella prevenzione). Vedi i dettagli sulla colchicina per gli attacchi di gotta nella tabella 2. Una caratteristica interessante della colchicina è la sua specificità. Per esempio, può risolvere un attacco di gotta, ma non aiuta un attacco di artrite reumatoide. Se il livello di colchicina si accumula troppo, come potrebbe accadere se una dose abituale viene data a un paziente con una grave malattia renale, può verificarsi una tossicità, come la soppressione della produzione di cellule del sangue. In passato, la colchicina veniva usata anche per via endovenosa oltre che per via orale. L’uso endovenoso può essere molto efficace, e non causa diarrea per questa via, ma questo agente deve essere somministrato con estrema attenzione, poiché un errore nel dosaggio può bloccare la produzione di cellule del sangue da parte del midollo osseo, e potenzialmente essere fatale. Per questo motivo, la colchicina endovenosa è oggi usata molto raramente. I pazienti spesso chiedono perché la colchicina, che è stata disponibile in forma non marcata per molti anni, è ora un farmaco di marca (Colcrys®). Questo è il risultato dello sforzo della FDA di rivedere e standardizzare la produzione di farmaci che sono stati in giro per molto tempo e non sono stati precedentemente rivisti dalla FDA. La colchicina è uno dei pochi farmaci per i quali sono stati fatti nuovi studi (per esempio, sulle interazioni farmacologiche e sulla rivalutazione del dosaggio) in cui la FDA ha concesso lo status di marchio a un produttore nonostante la forma senza marchio fosse disponibile da tempo.
- L’iniezione locale di preparazioni cristalline di corticosteroidi può essere un’opzione eccellente se una persona ha un singolo attacco di gotta articolare. Le formulazioni iniettate includono metilprednisolone acetato (Depo-Medrol®), triamcinolone (Aristospan®), e betametasone (Celestone®). Di questi preparati, il betametasone è quello che dura meno a lungo nell’articolazione, ma la gotta tende ad essere autolimitata in poche settimane, in ogni caso, quindi questa opzione può avere abbastanza successo. Il vantaggio del betametasone è una minore probabilità di un temporaneo peggioramento delle crisi il giorno dopo l’iniezione, che è la reazione avversa più comune alle iniezioni locali di steroidi. L’iniezione locale comporta anche un rischio molto piccolo di introdurre un’infezione nell’articolazione, ma ha il vantaggio che se la gotta non è ancora stata definitivamente diagnosticata, un campione di liquido può essere ottenuto attraverso lo stesso ago e analizzato per la presenza di cristalli di acido urico.
(Torna all’inizio dell’articolo)
Come si può prevenire un attacco di gotta?
Il ruolo della dieta nella prevenzione della gotta: Dal momento che gli alimenti possono scatenare direttamente gli attacchi di gotta, è chiaro che i pazienti con la gotta dovrebbero ricevere una consulenza su quali sono più propensi a indurre gli attacchi. Il controllo della dieta può essere sufficiente in un paziente con acido urico leggermente elevato, per esempio, 7,0 mg/dl (notando che qualsiasi livello di acido urico superiore a 6,0 è considerato elevato per un paziente con la gotta, anche se all’interno di quello che il laboratorio chiama “range di normalità”)
Per quelli con un livello più alto, per esempio, 10.0 mg/dL, la dieta da sola di solito non previene la gotta. Per questi ultimi, anche una dieta molto rigorosa riduce l’acido urico nel sangue solo di circa 1 mg/dL – non abbastanza, in generale, per evitare che l’acido urico precipiti nelle articolazioni. La soglia in cui i pazienti con la gotta sembrano ridurre drasticamente il loro numero di attacchi è quando il loro livello di acido urico viene portato al di sotto di 6,0 mg/dL.4
Con le qualifiche di cui sopra, l’attenzione alla dieta nei pazienti con la gotta è utile, e soprattutto quando si iniziano i farmaci per abbassare l’acido urico (che possono, paradossalmente, inizialmente scatenare attacchi di gotta). Ci sono alcuni principi di base della dieta nella gotta che hanno resistito a diversi studi: limitare la carne rossa e gli intingoli di carne, limitare i crostacei e limitare l’alcol, specialmente la birra.5,6 La carne rossa e i crostacei (per esempio, capesante, gamberi e cozze) dovrebbero, idealmente, essere consumati meno frequentemente, in porzioni più piccole (per esempio, 3 once). Tutti i tipi di alcol causano un maggiore riassorbimento dell’acido urico da parte dei reni, aumentando i livelli di acido urico nel sangue, ma la birra ha il suo alto livello di purine e quindi contribuisce all’aumento dell’acido urico nel sangue in due modi diversi. Le proteine vegetali vengono scomposte in purine, ma non sembrano essere un fattore significativo che contribuisce alla gotta. I latticini a basso contenuto di grassi, nonostante la proteina leggera venga scomposta in purina, non sembrano contribuire al rischio di gotta (e potrebbero addirittura essere protettivi).5 Alcuni carboidrati, come la farina d’avena, il germe di grano e la crusca hanno un contenuto moderato di purina ma non hanno dimostrato di essere fattori di rischio significativi per la gotta. Per coloro che sono interessati a raggiungere il massimo abbassamento dell’acido urico con la dieta, due “Gout Haters Cookbooks” sono elencati nella sezione “Books about Gout” qui sotto. e tutti e quattro i loro libri di cucina possono essere acquistati online.
b) Il ruolo dell’attività fisica nella prevenzione della gotta: Insieme alla dieta, l’attività fisica può aiutare a perdere peso, e la gotta è stata associata al sovrappeso.7 Nei pazienti con gotta consolidata, specialmente se le radiografie hanno dimostrato un danno articolare nel piede, un programma di esercizi a basso impatto è ragionevole. Un programma di esercizio combinato con la dieta nella gotta può ridurre il rischio di attacchi.7 Se un attacco sembra essere in arrivo nell’estremità inferiore, i pazienti sono ben consigliati di provare a scendere dai loro piedi, poiché l’impatto sembra peggiorare gli attacchi di gotta. Gli indizi di un attacco di gotta in arrivo includono gonfiore locale, calore, rossore e tenerezza in un’articolazione, specialmente nel piede, nella caviglia o nel ginocchio. Alcuni pazienti hanno febbre e brividi come primo avvertimento che un attacco di gotta sta arrivando.
c) Il ruolo dei farmaci nella prevenzione della gotta: (vedere la tabella 3 per un riassunto dei farmaci per prevenire gli attacchi di gotta.)
Tabella 3: Farmaci per prevenire gli attacchi di gotta
- Allopurinolo e febuxostat: per diminuire la produzione di acido urico
- Probenecid e lesinurad: per aumentare l’escrezione di acido urico
- Pegloticase: per aumentare la scomposizione dell’acido urico
- Colchicina: per diminuire la capacità dei cristalli di acido urico di causare infiammazione.
1. Farmaci standard nella prevenzione degli attacchi di gotta:
i. Colchicina (Colcrys®): usando l’analogia dei “fiammiferi” discussa sopra1, l’uso della colchicina può essere visto come “smorzare” i “fiammiferi” dell’acido urico. La colchicina non abbassa le riserve di acido urico del corpo, ma diminuisce l’intensità della reazione infiammatoria del corpo a questi cristalli. Studi recenti hanno dimostrato che almeno un meccanismo d’azione della colchicina è quello di agire per prevenire una cascata di reazioni che portano alla produzione di interleuchina 1-beta, che è una proteina infiammatoria (citochina), importante nell’infiammazione della gotta.8
Quando viene usata come una o due compresse al giorno (0,6 mg ciascuna), la maggior parte delle persone tollera bene questo farmaco, e questa dose può aiutare a prevenire attacchi di gotta. Alcuni medici iniziano la colchicina dopo un attacco di gotta molto grave o due moderatamente gravi, e oltre questo, usano l’allopurinolo. Se un paziente ha due attacchi di gotta negli stessi 12 mesi, è generalmente raccomandato che sia trattato con un farmaco per abbassare l’acido urico, cosa che la colchicina non fa. Vedi sotto per la discussione degli agenti che abbassano l’acido urico, allopurinolo e probenecid. C’è un raro effetto sui nervi e sui muscoli con l’uso a lungo termine della colchicina, e un esame del sangue del muscolo (CPK) è monitorato a circa sei mesi di intervallo nei pazienti che assumono colchicina su base regolare. La colchicina ha anche un ruolo importante quando i pazienti iniziano la terapia con l’allopurinolo (vedi sotto) per prevenire l’aumento degli attacchi di gotta che può avvenire quando si inizia l’allopurinolo. La colchicina, in quel caso, viene spesso ritirata a circa sei mesi, supponendo che non si siano verificati attacchi di gotta.
ii. Allopurinolo: Questo agente è attualmente il farmaco più comunemente usato per la prevenzione della gotta. L’allopurinolo blocca l’enzima xantina ossidasi, che blocca la scomposizione delle purine, diminuendo così la quantità totale di acido urico nel corpo. L’allopurinolo è efficace nel prevenire la gotta indipendentemente dal meccanismo dell’acido urico elevato. Se una persona sta producendo troppo acido urico o ha difficoltà ad espellerlo attraverso i reni, la diminuzione della produzione di acido urico da parte dell’allopurinolo porta allo stesso obiettivo: una diminuzione dell’acido urico totale del corpo.
In una settimana dall’assunzione della dose, l’acido urico è significativamente abbassato dall’allopurinolo. La reazione avversa più comune all’allopurinolo è un aumento degli attacchi di gotta all’inizio della terapia. Per questo motivo viene inizialmente spesso iniziato insieme alla colchicina (vedi sopra), in modo che mentre le “partite “1 vengono lentamente rimosse, quelle rimanenti vengono “smorzate”. Altre reazioni avverse all’allopurinolo includono rash cutaneo, anormalità degli esami del sangue del fegato, e occasionalmente un calo della conta dei globuli bianchi. L’ampicillina, un antibiotico, sembra causare più eruzioni cutanee nei pazienti che già assumono allopurinolo. Un effetto collaterale raro ma molto grave è la sindrome da ipersensibilità all’allopurinolo, che può presentarsi con gravi eruzioni cutanee insieme a gravi anomalie del fegato e dei globuli bianchi. Questa sindrome è stata segnalata per essere più probabile se il paziente ha una funzione renale anormale.9 Anche se c’è qualche dibattito significativo su questo punto10, è generalmente concordato che i pazienti con funzione renale anormale dovrebbero iniziare l’allopurinolo a basse dosi e costruire, per garantire che l’allopurinolo è efficacemente escreto. Il livello di acido urico in questi pazienti è seguito da vicino, e il livello di acido urico è usato come una guida come la dose di allopurinolo è lentamente aumentato. La gravità della sindrome da ipersensibilità all’allopurinolo ci ricorda che devono essere usati criteri specifici per decidere quali pazienti devono essere trattati con l’allopurinolo (vedi Tabella 4: Ragioni per usare farmaci per abbassare l’acido urico).
Tabella 4: Motivi per usare farmaci per abbassare l’acido urico
- Gotta con più di due attacchi all’anno, sia a causa della sovrapproduzione di acido urico o difficoltà ad espellerlo
- Collezioni croniche visibili di acido urico (tofi)
- Acido urico elevato nelle urine (oltre 800mg per 24 ore), soprattutto se storia di calcoli renali
- Fallimento di altre opzioni per controllare l’artrite della gotta (per esempio, fallimento di probenecid)
- Quando una persona sta ricevendo la chemioterapia per una leucemia o un linfoma e si prevede che molte cellule tumorali saranno uccise (poiché uno dei prodotti di degradazione delle cellule è purina che viene scomposta in acido urico)
iii. Febuxostat (Uloric®): questo farmaco è stato approvato dalla FDA nel febbraio 2009 per trattare i pazienti con la gotta abbassando i loro livelli di acido urico. Funziona in modo simile all’allopurinolo in quanto inibisce la xantina ossidasi, un enzima chiave nel percorso che produce l’acido urico, e quindi riduce il livello totale di acido urico nel corpo.
Come l’allopurinolo, l’effetto collaterale più comune del febuxostat è l’aumento della gotta dopo l’inizio del farmaco. Come con l’allopurinolo, è ragionevole, quando possibile, aggiungere un farmaco preventivo, come la colchicina, per almeno i primi sei mesi dopo l’inizio di febuxostat per aiutare ad evitare le ricadute della gotta. Più tardi, come l’acido urico totale del corpo diminuisce, questo generalmente non sarà più necessario.
Un vantaggio potenziale di febuxostat è che è strutturalmente abbastanza diverso dall’allopurinolo, e quindi probabilmente può essere utilizzato in pazienti che sono allergici all’allopurinolo. Solo un numero limitato di pazienti che erano allergici all’allopurinolo sono stati studiati fino ad oggi, ma il farmaco è stato tollerato in quei pazienti. Un altro vantaggio è che la sua escrezione è gestita più dal fegato che dal rene, a differenza dell’allopurinolo, e febuxostat può quindi avere qualche vantaggio nei pazienti con disfunzione renale.
A differenza dell’allopurinolo, che interagisce con il warfarin (Coumadin®), febuxostat non ha avuto questa interazione quando studiato. Febuxostat è approvato dalla FDA per iniziare a 40 mg al giorno, e se l’acido urico non ha raggiunto l’obiettivo (meno di 6,0 mg/dl) dopo due settimane di trattamento, la dose può essere aumentata a 80 mg al giorno. La dose di 80mg di febuxostat ha portato più pazienti a meno di 6mg/dL di acido urico che 300mg di allopurinolo, la dose di allopurinolo più comunemente usata. I reumatologi spesso regolano le dosi di allopurinolo più alte di 300 mg quando necessario per raggiungere l’obiettivo dell’acido urico, anche se la letteratura sulle dosi più alte di allopurinolo è limitata.
I pazienti con un livello di acido urico controllato e che stanno bene con l’allopurinolo sembrerebbero non avere motivo di passare a questo nuovo agente, in considerazione del costo inferiore dell’allopurinolo e dei 40 anni di storia di una sicurezza complessiva molto buona (vedi discussione “Allopurinolo” sopra).
Nel marzo del 2018, è stato pubblicato uno studio sulla sicurezza cardiaca dell’allopurinolo rispetto al febuxostat. Questo studio ha esaminato 5000 pazienti, tutti con una storia di malattia cardiovascolare, sia attacco cardiaco, ictus, minictus o necessità di un intervento chirurgico urgente al cuore per malattia coronarica. Lo studio ha esaminato se una combinazione di esiti cardiovascolari (infarto, ictus, morte cardiaca, mini-ictus, chirurgia cardiaca urgente per malattia coronarica) erano più comuni nel gruppo allopurinolo o febuxostat. Per la combinazione di questi risultati, i due farmaci erano uguali. Tuttavia, la morte cardiaca era più alta nel gruppo febuxostat. Ci sono stati alcuni problemi con l’interpretazione dello studio, dal momento che quasi tutti i pazienti che sono morti avevano già smesso il loro farmaco per la gotta, se allopurinolo o febuxostat. C’era anche un alto tasso di abbandono nello studio di 5 anni. Molti reumatologi non pensano che questo sia uno studio definitivo, e ci sono altri dati che non mostrano un aumento del rischio cardiaco con febuxostat. Tuttavia, la FDA ha interpretato questo studio e messo un avvertimento su febuxostat che dovrebbe essere usato in seconda linea, dopo allopurinolo.
Ora che la FDA ha messo questo avvertimento su febuxostat, anche in persone con anomalie renali sarebbe probabile iniziare allopurinolo prima. Per le persone già su febuxostat che non hanno mai preso allopurinolo, è una decisione individuale caso se passare a allopurinolo. È una decisione difficile, dal momento che stanno tollerando febuxostat e potrebbe non tollerare allopurinolo. L’allopurinolo ha un rischio più elevato di gravi reazioni cutanee in persone con anomalie della funzione renale, e le persone con questa anomalia sono spesso quelle su febuxostat. Dopo aver considerato tutti questi dati, molti pazienti in questa situazione hanno scelto di rimanere su febuxostat, ma ogni persona, con il proprio medico, prende questa decisione.
iv. Probenecid: Questo farmaco aumenta la quantità di acido urico che viene escreto nelle urine, diminuendo la quantità che viene riassorbita dai reni. I farmaci che possono far uscire più acido urico nelle urine sono chiamati agenti uricosurici. Il probenecid è il principale di questi agenti usato negli Stati Uniti. Il probenecid può avere successo nel portare l’acido urico nel sangue al di sotto di 6,0, e ridurre o prevenire gli attacchi di gotta.
Come l’allopurinolo, un numero maggiore di attacchi di gotta può verificarsi quando si inizia il probenecid, e per questo motivo la colchicina è spesso data per i primi sei mesi di terapia. A differenza dell’allopurinolo, tuttavia, all’inizio della terapia il probenecid può aumentare l’acido urico urinario, che potrebbe portare allo sviluppo di un calcolo renale. Per questo motivo, è ragionevole controllare un campione di urina di 24 ore per l’acido urico prima di iniziare il probenecid, e se questo risultato è >800mg/24 ore, questa terapia dovrebbe essere riconsiderata. Se il risultato è borderline, come minimo si consiglia al paziente di bere più liquidi, per aiutare a prevenire i calcoli renali all’inizio del trattamento. Ci sono anche farmaci che possono cambiare l’acidità dell’urina, e alcalinizzando l’urina in tal caso il rischio di calcoli renali può essere diminuito (l’acido urico è più solubile nel mezzo alcalino, quindi meno probabile che cristallizzi). Il probenecid può anche causare un’eruzione cutanea, ma sembra meno probabile che l’allopurinolo causi una reazione di ipersensibilità molto grave. Probenecid non è efficace se un paziente ha una disfunzione renale. Dimostrazione dell’efficacia di lesinurad, in combinazione con l’allopurinolo, nel portare i pazienti al loro obiettivo di acido urico.
12 Sundy JS et al: Reduction of Plasma Urate Levels Following Treatment With Multiple Doses of Pegloticase (Polyethylene Glycol-Conjugated Uricase) in Patients With Treatment-Failure Gout: Risultati di uno studio randomizzato di fase II. Arthritis Rheum 58:9, 2882-2891, 2008.
13 Sundy JS et al: Efficacia e sicurezza di Pegloticase (PGL) per via endovenosa nella gotta da fallimento di trattamento (TFG): Risultati di Gout-1 e Gout-2. European League Against Rheumatism Abstract THU0446, giugno 2009. Abstract da European League Against Rheumatism Meeting 2009
14 Baraf, HSB et al: Reduction of tophus size with pegloticase (PGL) in treatment failure gout (TFG): Results from Gout-1 and Gout-2, European League Against Rheumatism Abstract OP-0047, June 2009. Abstract da European League Against Rheumatism Meeting 2009
15 So A et al: A pilot study of IL-1 inhibition by anakinra in acute gout. Arthritis Research & Therapy 9(2):R28, 2007. I primi dati che l’anakinra è stato efficace nel flares gotta.
16 Terkeltaub R et al: L’inibitore interleuchina 1 in rilonacept nel trattamento dell’artrite gottosa cronica: risultati di un placebo-controllato, monosequenza crossover, non randomizzato, studio pilota in singolo cieco. Annals of Rheumatic Disease 68:1613-1617, 2009
17 So A at al: Canakinumab (ACZ885) Vs. Triamcinolone Acetonide per il trattamento delle crisi acute e la prevenzione delle crisi ricorrenti nei pazienti con artrite gottosa refrattari o controindicati ai FANS e/o alla colchicina. American College of Rheumatology Abstract LB4, ottobre 2009. Abstract dall’American College of Rheumatology Meeting, Ottobre 2009
18 Fitz-patrick D et al: Abstract 150: Effects of a Purine Nucleoside Phosphorylase Inhibitor, BCX4208, on the Serum Uric Acid Concentrations in Patients with Gout. Abstract from the American College of Rheumatology Meeting November 2010.
(Go back to top of article)
Updated: 12/18/2017
Authors

Attending Physician, Hospital for Special Surgery
Professor of Clinical Medicine, Weill Cornell Medical College