Il futuro dell’insulina: 6 alternative alle iniezioni di insulina
Perché iniettiamo insulina, comunque?
Ci sono – forse presto ci saranno – diverse ragioni. Per esempio, l’insulina si rompe durante la digestione. L’insulina è una proteina polipeptidica, ma nel momento in cui ha passato il guanto di sfida di vari enzimi e succhi, finisce per essere solo un singolo peptide, che è un po’ inutile.
Anche se funzionasse, non funzionerebbe abbastanza bene. L’insulina deve essere misurata in modo specifico per affrontare le specificità della tua glicemia. Cibo, esercizio fisico, stress – ci sono una moltitudine di condizioni che possono influenzare i tuoi livelli di zucchero.
L’insulina iniettata arriva direttamente nel sangue con il minimo sforzo. Non si scompone o cambia molto, perché va direttamente nel grasso sottocutaneo. L’insulina è accuratamente progettata per funzionare in un tempo particolare; ecco perché abbiamo insuline a lunga durata d’azione, ad azione rapida e molti altri tipi di insulina. Se l’insulina andasse direttamente nel flusso sanguigno, sarebbe assorbita troppo rapidamente.
Il trattamento dell’insulina è un processo attentamente coreografato. Solo attraverso l’iniezione funziona esattamente come dovrebbe.
Quelli di voi che sono aggiornati sul diabete sbadiglieranno e roteeranno gli occhi al mio impegno vecchio stile per l’insulina iniettata. Conoscete il vostro Afrezza dal vostro Exubera, e sapete che trattamenti insulinici alternativi efficaci potrebbero essere proprio dietro l’angolo.
Ma tali sviluppi non sono ancora arrivati, e i paragrafi precedenti spiegano perché. Queste sono le sfide che i produttori devono affrontare: vogliamo sviluppare una forma più conveniente di trattamento insulinico, ma come la facciamo funzionare meticolosamente?
Perché l’insulina iniettata ha i suoi problemi: per prima cosa, è scomoda – a nessuno piace pungersi con gli aghi, anche se è di importanza vitale; il processo di superamento della fobia degli aghi per alcune persone con diabete di tipo 1 è straziante; e le iniezioni di insulina possono rendere la pelle grassa e piena di lividi.
Certo, le cose vanno meglio di una volta – poco dopo la sua invenzione, le iniezioni di insulina erano simili a pugnalarsi con un ago da maglia – ma un’alternativa meno sgradevole sarebbe gradita.
C’è una ricca storia di forme alternative di trattamento dell’insulina.

Chi sa che tipo di tecnologia insulinica vedremo in futuro? Fonte: wallstreetotc.com
6. Insulina nasale
Anche l’insulina nel naso non è l’ideale. Ma è stata provata. Il suo scopo era di consegnare l’insulina direttamente al cervello. Non è mai stata usata veramente come trattamento per il diabete di tipo 1. Piuttosto, i ricercatori erano interessati ad esso come un trattamento per le condizioni cognitive come l’Alzheimer, che è fortemente legato ai danni cerebrali causati da alti livelli di glucosio nel sangue.

Sorprendentemente, la gente non ha preso a Exubera. Fonte immagine: images.dailytech.com
5. Exubera
Introdotto nel 2006, ritirato nel 2007 – Exubera era una bella idea. Sfortunatamente, era enorme, il che era problematico per due motivi: era difficile da portare in giro, e aveva un aspetto un po’ strano, davvero.
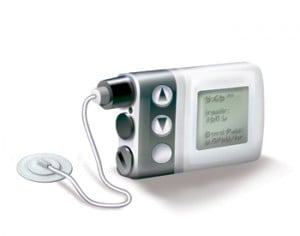
Fonte immagine: uofmchildrenshospital.org
4. Pompe di insulina
Le pompe di insulina sono ancora un po’ invasive, ma eliminano la necessità di tutte le auto-punture. Invece, sono attaccate usando un catetere posto sotto la pelle. Il bolo di insulina viene consegnato automaticamente, con gli utenti in grado di regolare quando e quanto.

Fonte: in-pharmatechnologist.com
3. Afrezza
Afrezza è un’insulina inalata ad azione rapida. E, a differenza del famigerato Exubera, è davvero minuscola, circa la dimensione del tuo pollice. È solo un’insulina per i pasti, attenzione: avrai ancora bisogno delle tue iniezioni basali. Mentre Afrezza è stato approvato dalla US Food and Drug Administration, non ci sono ancora buone notizie per il mercato britannico.

Il giovane Xavier Hames, il primo destinatario di qualcosa di vicino a un pancreas artificiale. Fonte: Guardian.co.uk
2. Pancreas artificiale
Il pancreas artificiale non è ancora arrivato, ma è un’idea piuttosto stimolante. In teoria, il pancreas artificiale rileverà bassi livelli di glucosio nel sangue e smetterà di somministrare insulina in risposta. Per molto tempo, la cosa più vicina che abbiamo avuto è stata una pompa di insulina combinata e un monitor di glucosio nel sangue – non i due dispositivi avvolti insieme con nastro adesivo come si sta immaginando, ma un dispositivo separato che combina entrambe le tecnologie.
A gennaio, abbiamo visto una svolta, quando Xavier Hames di quattro anni è stato dotato del primo pancreas artificiale. Si tratta di una pompa che sa quando i suoi livelli di glucosio nel sangue sono bassi e smette di fornire l’insulina, senza la necessità di regolare la pompa manualmente. Il problema è che il dispositivo costa più di 5.000 sterline.
Da allora, una signora di Norfolk ha dato alla luce un bambino sano usando il pancreas artificiale.

. Fonte: nbcnews.com
1. Pancreas bionico
Il pancreas bionico è ancora meglio. Come il pancreas artificiale, il pancreas bionico può rilevare bassi livelli di glucosio nel sangue, a quel punto smetterà di somministrare insulina. A differenza del pancreas artificiale, il pancreas bionico può anche somministrare glucagone, rendendolo capace di trattare l’ipoglicemia.
Si hanno due pompe – una per l’insulina e una per il glucagone – e un iPhone. Attraverso l’uso della tecnologia Bluetooth, le due pompe possono comunicare tramite l’iPhone e stabilire quanto di ciascuna è necessario, sulla base del monitoraggio continuo del glucosio. A me sembra che potrebbe essere usato da Terminator, ma sono facilmente sconcertato dalla tecnologia.
Il pancreas bionico è stato sviluppato dai ricercatori della Boston University. Il team spera di condurre il test clinico finale più tardi quest’anno, e di averlo sul mercato entro la fine del 2017.