強直性脊椎炎(軸性脊椎関節炎)
Original Editor – Thomas Rodeghero Top Contributors – Laura Ritchie, Kalyani Yajnanarayan, Mathieu Henrotte, Vanwymeersch Celine and Jack Rubotham
定義/説明

Defense: The Disease: Ankylosing Spondylitis.Disease: Ankilosing Spondylitis.Disease: Ankilosing Spondylitis.Disease: Ankilosing Spondylitis.Odysseydivpng
軸索性脊椎関節炎は、脊椎および骨盤の血清反応陰性脊椎関節炎です。 軸性脊椎関節炎という用語は、脊椎関節炎国際学会評価軸性脊椎関節炎(ASAS)分類基準が策定された2009年以降にのみ使用されています。
軸椎関節炎は、非放射線性軸椎関節炎と放射線性軸椎関節炎の両方を有する患者を説明するために使用されます。 非放射線性軸椎関節炎は、レントゲンには映らないが、MRIで変化が見られる。
軸椎関節炎は主に脊椎に発症し、炎症性変化によって背中の痛み、こわばり、運動低下が起こります。 仙腸関節、骨端部関節、肋椎関節、椎間板関節に病変を生じることが多いです。 特徴的な炎症性腰痛を引き起こし、構造的、機能的な障害と生活の質の低下をもたらします。 患部の関節は、関節包や軟骨のレベルで骨が形成されるため、徐々に硬くなり、敏感になっていきます。 関節の可動域が狭くなり、進行すると背骨が竹のように見えることから、「竹の子背骨」とも呼ばれます。
あまり知られていませんが、軸椎関節炎は、特に腰、膝、足首、肩、首などの末梢の関節痛を引き起こすこともあります。 滑膜関節、軟骨関節、腱や靭帯の付着部位が侵されます。
臨床的に重要な解剖学
ASにおける痛みは、仙腸関節炎、付着器炎、および脊椎炎によって引き起こされる可能性があります。 まず、背中の腰の部分にあり、背骨と骨盤をつなぐ仙腸関節が損傷します。 その後、靭帯や腱が骨と一体化している「靭帯炎」へと炎症が移行します。 最終的には、背骨がこの炎症の影響を受けることになります。 脊椎は通常24個の椎骨からなり、靭帯で結合され、椎間板で分離されています。
ASと診断された患者さんは、椎間板の間や周辺の靭帯にカルシウムが沈着します。
椎間板ヘルニアは、椎骨の縁から環状線維に向かって骨化が進行し、骨化した骨は骨棘(こっきょくごう)と呼ばれます。
疫学・病因

人口の0.1~1.4%が発症する病気です。 男女比は、放射線性軸椎関節炎が2:1、非放射線性軸椎関節炎が1:1である。 発症は一般に20~40歳代です。 45歳以上で発症する症例は5%未満です。 ASは、ラテンアメリカ(1万人あたり平均10.2人)よりもヨーロッパ(1万人あたり平均23.8人)およびアジア(1万人あたり平均16.7人)で多く見られます。
ASの病因は完全に解明されていません。
ASの病因は完全には解明されていませんが、遺伝的背景と環境要因の複雑な相互作用の強い関連性が確立されています。 研究により、遺伝的背景、微生物感染、内分泌異常、免疫反応などの要因が、ASの発生に関係していることが示されています。 また、ASと主要組織適合性ヒト白血球抗原(HLA)-B27の直接的な関係も明らかにされています。 この抗原の正確な役割は不明ですが、ASにつながる誘因抗原の受容体として作用していると考えられています。 HLA-B27は、強直性脊椎炎患者の90〜95%に認められますが、健常者における発現率は6〜9%です。 また、環境因子や細菌因子も引き金となることがあります。
初期には、軟骨下骨に肉芽組織が浸潤して小さな病変が生じ、最終的には関節びらん(隣接する軟骨が歪んで非常に不規則な表面を形成する)に至ります。 環状骨に生じたこれらの病変は、やがて骨化し、脊椎の癒合効果をもたらし、外観は竹に似ています。 脊椎では、椎骨と椎間板の環状線維の接合部で発生します。
滑膜が患部組織の場合、マクロファージやリンパ球による浸潤が見られます。 その後、軟骨または線維組織が瘢痕状の線維芽細胞の浸潤により置換され、急速に骨化します。 線維軟骨、靭帯、骨膜に隣接する骨の炎症反応は、しばしば極めて重篤なものとなります。 脊椎が最初に侵された場合、感染性椎間板炎に類似していることがあり、治療者にとってさらなる混乱の原因となることがある。
炎症性腰痛の特徴・臨床像
炎症性腰痛は、以下の特徴のうち2つ以上が存在する場合に考慮されるべきものである。 さらに、4つ以上の特徴があれば診断可能と考えられる。
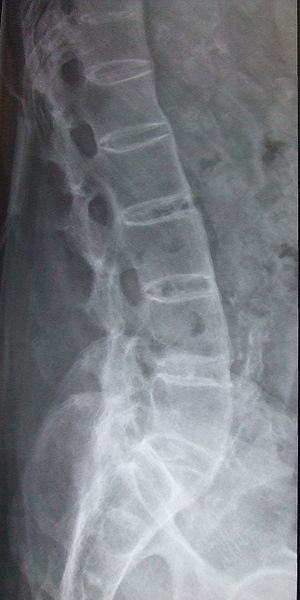

- 仙腸関節(SI)および臀部領域の背部痛の陰湿な発症(交互の臀部痛として現れる)、それが進行して脊椎全体を含む
- 発症年齢45歳未満
- 3ヶ月以上の期間
- 30 分以上続く朝の硬直
- 夜の後半に痛みで目を覚ますこと。
- 痛みとこわばりは運動不足で増加し、運動で改善する
よりASに特化すると、次の臨床的特徴を説明することができます。
- 末梢の関節、眼、皮膚、および心臓と腸のシステムの関与
- 眼疾患は、虹彩毛様体炎または結膜炎として患者の約25%で発生します
- 軸骨格以外の関節は、炎症性関節炎および滑膜炎で関与し得ます。 The hips, shoulder and knees are commonly and most severely affected of the extremity joints
- Complaints of intermittent breathing difficulties due to a reduction in chest expansion. This reduction in chest wall excursion, notably less than 2 cm, can be a characteristic of AS because chest wall excursion is an indicator of decreased axial skeleton mobility
- Intermittent low-grade fever, fatigue, or weight loss can occur
Differential Diagnosis
Common disorders to consider as differential diagnoses with AS are:
- Degenerative Disc Disease
- Herniated Intervertebral Disc
- Fractures and/or dislocation
- Osteoarthritis
- Spinal Stenosis
- Spondylolisthesis, Spondylolysis, and Spondylosis
- Reactive arthritis
- Inflammatory bowel-
- Diffuse idiopathic skeletal hyperostosis (DISH)
- Rheumatoid arthritis
- Psoriatic arthritis
- Reiter症候群(非対称性仙腸炎で軽快)
診断手順
ASの診断には、自覚症状と身体診察を十分に組み合わせて行われることが多いようです。 検査データおよび画像検査 一般的な検査データとしては、HLA-B2抗原や炎症プロセスを示す物質の有無を調べる血液検査があります。
プライマリケアでの診断基準
- 特に足底筋膜やアキレス腱の乳突炎、足趾炎、関節炎などの末梢症状
- ASや関連疾患の家族歴があること。 強直性脊椎炎、乾癬、ぶどう膜炎、反応性関節炎、または炎症性腸疾患を持つ第一度または第二度の親族
- 炎症性腰痛症状
- 乾癬、炎症性腸疾患またはぶどう膜炎の病歴
- 脊髄感染や癌などの原因が除外された場合のCRPの高値。 これは炎症のマーカーでもあり、AS患者の50-70%に認められます。 AS患者のCRP値は、> 6mg/L(軽度上昇)から20~30mg/L
- 非ステロイド性抗炎症薬で24~48時間治療後に改善する背痛
- HLA-B27 テストが陽性であった。 HLA B27はAS患者の80-90%で陽性であり、白人集団とアフリカ系アメリカ人でより高い陽性率を示す。 HLA-B27抗原は、腸や関節の他の炎症性疾患にも存在する
- X線やMRIで仙腸関節炎
- 赤血球沈降速度(ESR). これは炎症のための血液検査で、AS患者の約3分の1では、疾患の増悪時に観察可能なESRの上昇が見られますが、他の疾患でも高いESRを引き起こすことがあります
臨床検査は特異的で、ASを確定するよりむしろ他の診断の除外に役立つことが多いのです。 他の臨床症状と組み合わせることで、より正確な診断ができることも少なくありません。
医用画像によるASの検出
- X線は、初期段階では正常である場合もありますが、確立した疾患では伝統的に最も有用な画像手段と考えられてきました
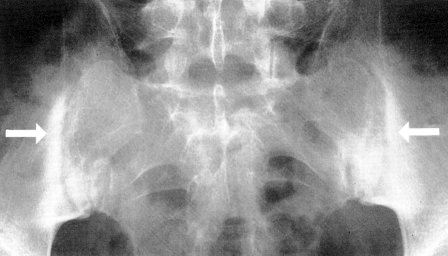
X線には疾患により骨が摩耗した領域が写し出されています。 背骨の間の靭帯が石灰化するため、背骨の椎骨が融合し始めるかもしれません。
- MRI検査でも、仙腸関節炎を示唆する炎症が検出されます。 仙腸関節のMRIは、単純X線検査やCT検査よりも感度が高く、仙腸関節炎を示すことができます。 仙腸関節炎は、最初は関節の下部のぼかしとして示され、その後、骨びらんまたは硬化が起こり、関節の広がりまたは最終的な融合が起こります
- 椎体の四角形
- 竹の子状の外観
- Hatchet deformity
- S軟骨下びらん。 SI関節の腸骨側の硬化および増殖
- 恥骨結合の橋渡しまたは融合
間靭帯石灰化は短剣状の外観になり得る
軸性脊椎関節炎の診断には、以前は修正ニューヨーク分類基準(mNYCC)が使用されていました。 mNYCCは、臨床所見とX線写真を組み合わせたものである。 X線写真所見は0から4のスケールで評価され、0は正常所見、4は完全な強直を表す。
- 両側のSI関節のX線写真でグレード3または4で、少なくとも1つの臨床所見がある
- 片側でグレード3または4(または両側でグレード2)、2つの臨床所見がある
患者は、以下の臨床基準のうち少なくとも1つを満たしている必要がある。
- 少なくとも3ヶ月間、腰痛と肩こりがあり、運動により改善する。
- 矢状面(横方向)および前頭面(前方および後方)における腰椎の動きが制限されている
- 年齢と性別で補正した正常値に対して、胸部の拡張が減少している
等級付け
- 少なくとも一つの臨床基準に加えて、患者が明確なASであると分類される場合があります。 放射線学的基準を満たす
- 3つの臨床的基準が存在する場合、または臨床的基準を満たす兆候や症状なしに放射線学的基準が存在する場合、ASの可能性が高いと診断されます
強直性脊椎炎および軸索関節炎
修正ニューヨーク基準(1984)はやや特異的です。 しかし、初期疾患の判定には不感症であることが判明した。 さらに、観察者間、観察者間の診断のばらつきが大きいため、仙腸関節の単純X線写真に依存することになる。 仙腸関節の炎症は、ASの症状を持つ患者において、従来のX線写真で異常がないと思われる場合でも、MRIで確認することができる。 また、同じMRI技術で、多くの患者さんで脊椎の炎症も確認されています。 MRIでこれらの病態が検出された結果、「軸椎関節炎」(上記の定義/説明の項を参照)という病名が生まれました。
2009年に、脊椎関節炎国際学会 (ASAS) は、これらの画像、臨床、および検査基準に裏付けられた軸椎関節炎の分類基準を作成しました。 この基準では、45歳以前に3ヶ月以上の腰痛があり、MRIやX線写真で仙腸関節炎が確認され、脊椎関節炎に特徴的な臨床所見を1つ以上有する場合に診断が成立するとしています。
要約すると、ASAS基準で述べられているように、軸椎関節炎の診断は、非放射線性軸椎関節炎と古典的強直性脊椎炎(放射線性軸椎関節炎)の2つのサブセットから構成されています。
成果指標
- Schober Test
- Oswestry Disability Index (ODI)
- Neck Disability Index (NDI)
- Visual Analogue Scale
- Patient Specific Functional Scale
Outcome Measures
- Oswestry Disability Index
- Neck Disability Index
- ODI
- ODI
- Patient Special Functional Scaleli
評価スケール
- Bath Ankylosing Spondylitis Metrology Index (BASMI)
- Revised Leeds Disability Questionnaire (RLDQ)
- European Quality of Life (EuroQoL)
- Bath AS Disease Activity Index (BASDAI.)
評価スケール
*1:バースAS病活動性指標(BASAI)。 0-100)
- AMOR criteria for Spondyloarthritis
- BASFI index ( Bath Ankylosing Spondylitis Functional Index)
- BAS-G index ( Bath Ankylosing Spondylitis Global Index)
Laboratory values, such as the CRP, are used to monitor the effectiveness of medication treatments.
Examination
A thorough physical examination, particularly of the musculoskeletal system, is needed. 病気の初期には、臨床症状がほとんどないこともあります。 仙腸関節や脊椎(頚部を含む)の検査、胸郭の拡張や股関節・肩関節の可動域の測定、咬合炎の兆候の検索は、ASの早期診断に欠かせないものです。
動画1: ショーバーテストの目的は腰椎の可動性を評価することで、本人が自覚していなくても異常がある場合があります。
動画2:腰椎側屈テストも腰椎の可動性を測定するためのテストです。
動画3:強直性脊椎炎が中背部で発症すると、正常な胸の広がりが損なわれる可能性があります。 胸郭拡張検査の目的は、胸郭の可動性を評価することです。
動画4:トラガス-ウォールテストは頸部の運動性を測定するためのテストです。
内科的治療
第一選択の薬物治療: NSAIDs
非ステロイド性抗炎症薬は、主に強直性脊椎炎(AS)の患者さんに、脊椎や他の関節の痛みやこわばりといった炎症症状を抑えるために使用されます。 ただし、NSAIDsは病気の原因を変えるものではなく、症状にのみ作用することを忘れてはいけません。 ASによく使われるNSAIDsは、トルメチン、スリンダク、ナプロキセン、ジクロフェナク、インドメタシンで、最も効果があります。
セカンドラインの治療法。 副腎皮質ステロイドとDMARDs
NSAIDsに抵抗性の場合、副腎皮質ステロイド注射やメトトレキサートやスルファサラジンなどの疾患修飾性抗リウマチ薬(DMARDs)が処方されることがある。 しかし、副腎皮質ステロイドはエビデンスに基づいた治療成績が得られず、DMARDsは末梢性関節疾患の治療にのみ有効であることが証明されています。
生物学的製剤
Tumor Necrosis Factor Inhibitors(抗TNF-α療法)
研究により、強直性脊椎炎患者には仙腸関節に炎症性サイトカインの腫瘍壊死因子(TNF)メッセンジャーRNAと蛋白が豊富にあることが分かっています。 そのため、抗腫瘍壊死因子治療薬の使用が有効であることが証明されています。
ビホスホネート
ビホスホネートは骨のターンオーバーに良い結果をもたらします。 ネリドロネートとパミドロネートはアミノ型ビホスホネートで、TNF阻害剤であるインフリキシマブと同様の効果があります。
理学療法管理
理学療法は、ASの治療に不可欠な部分です。 痛みの緩和、脊椎の可動性と機能的能力の向上、朝のこわばりの軽減、姿勢の変形の矯正、可動性の向上、患者の心理社会的状態の改善などを目的としています。 リハビリテーションの主な側面には、教育、個人に合わせた運動プログラム、自宅またはグループベースの環境で行う身体活動の概要が含まれます。
教育
Sweeneyらが行った研究によると、長期にわたる自宅でのセルフケアに関する教育が有効であると証明されています。 研究により、限られた教育や情報がいかにリハビリのアドヒアランスを悪くするかが強調されています。 セルフケアと教育パッケージには、教育ブックレットやビデオ、リマインダーステッカー、進行表などが含まれます。 運動プログラムの失敗や成功は、決められたプログラムを守るかどうかで決まりますが、それには動機づけ、参加、時間が必要です。
治療段階
初期/急性期
初期のASは朝の硬直と脊椎の痛みで特徴付けられます。
主な目的
- 関節のこわばりに起因する、びまん性で強い痛みのコントロール、
- プロプリオセプションの回復、関節の安定性の回復。 restoring normal postural patterns and reduction of pain
- Interventions for pain management along with pharmacological treatment prevents compensatory postures
Secondary Objective
- Maintain the elasticity of the pelvis and spine to enable good respiratory function
Remission Phase
The remission phase of AS is characterised by pain, restricted mobility of the spine +/- peripheral joints
Primary Objective
- Divided into short and long term goals.
- Short term goals include the improvement of body function and reduction of pain,
- Long-term goals include pain control, improvement in activities of daily living, general function and quality of life.
慢性期
ASの慢性期は、拡散した強直の形成によって特徴付けられ、その結果、脊椎は完全に硬直し、曲がった起立姿勢を取る。
主要目標
- 患者が残存機能を維持して、できるだけ自律性を保証できるようにすること。
- 理学療法の重要性と身体への認識に関する教育は、ASのこの段階での鍵となります。
- 手技療法によるクリニックでのセッションは、患者が自宅での運動プログラムを続けられるようにするために不可欠です。
理学療法管理への配慮
- 疲労はリウマチ性疾患ではよくある訴えです。 定期的な休憩、長時間同じ姿勢で座ることの回避、身体活動の維持、良好な睡眠衛生によって管理することができます。
- AS患者は、数日から数週間続く疾患活動性亢進の再燃に悩まされることがある。
- 関節保護管理は、人間工学の原則をADL活動に適用し、機能的能力を維持する。
- 患者のコンプライアンスは、個人が直面する障壁を決定し、プログラムに患者の運動の好みを含め、退屈を避けるために異なる運動の種類やグループセラピーを使用することによって達成できる。
- 患者の自己管理には、患者-医療者間の関係を築くことに加え、患者の状態や管理方法について患者を教育することが重要である。 例えば、靴の管理では、スリッポンを使用したり、スツールの上に足を上げたり、反対側の膝に乗せたりすることができる。 首の痛みやこわばりのために運転が困難になることがあります。運転に関するアドバイスとしては、長時間の移動の際には休憩を取り、背中やお尻の下に小さな枕を使って姿勢を良くすることが挙げられます。
Clinical Bottom Line
軸索状脊椎関節炎は、原因不明の慢性炎症性リュウマチ性疾患です。 罹患した関節は、関節包と軟骨のレベルでの骨形成により、徐々に硬く、敏感になっていきます。 これにより、構造的・機能的な障害や、生活の質の低下を招くことがあります。 最も影響を受ける部位は、軸性骨格と仙腸関節です。 薬物療法(非ステロイド性抗炎症薬、生物学的製剤など)と理学療法の併用が推奨されます。 理学療法は、主に可動域訓練や呼吸訓練、姿勢の矯正に取り組みます。
Resources
To download the PDF click here Living with a Chronic Disease – The Story of Ankylosing Spondylitis
 |
Ankylosing Spondylitis
This presentation, created by Kyle Martin, Robby Martin, Haley Metzner, and Stacey Potter; Texas State DPT Class. View the presentation |
- 1.0 1.1 Dubreuil M, Deodhar AA. Axial spondyloarthritis classification criteria: the debate continues. Curr Opin Rheumatol. 2017; 29(4): 317-322.
- Martey C. Overview of Spondyloarthropathies Course. Physioplus 2020.
- 3.0 3.1 Sieper J, Poddubnyy D. Axial spondyloarthritis. Lancet. 2017;v390(10089):v73-84.
- Martey C. Overview of Spondyloarthropathies Course. Physioplus 2020.
- Wenker KJ, Quint JM. Ankylosing Spondylitis. . In: StatPearls . Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK470173/
- 6.0 6.1 6.2 6.3 6.4 6.5 Laura A, Haftel H. Juvenile Ankylosing Spondylitisの初期症状としての肩、膝、股関節の痛み: このような場合、「スポーツ・フィジカル・セラピー」(Journal of Orthopaedic & Sports Physical Therapy)、1998Feb ;27(2):167-172. https://www.jospt.org/doi/10.2519/jospt.1998.27.2.167
- 7.0 7.1 7.2 7.3 7.4 7.5 Giles L, Singer K. The clinical anatomy and management of back pain series, Volume 2 Clincal Anatomy and Management of Thoracic Spine Pain, Butterworth Heinemann, 2000: 61-66から入手可能です。
- 8.0 8.1 8.2 8.3 8.4 Mills K, Page G, Siwek R. A color atlas of low back pain(腰痛カラーアトラス)。 ロンドン:ウルフメディカルパブリケーションズ,1990。
- 9.0 9.1 9.2 9.3 9.4 9.5 9.6 9.7 Andersson G, McNeill T. Lumbar spine syndromes, evaluation and treatment.腰痛症、評価と治療。 ニューヨーク。 Springer-Verlag Wien,1989:180-181.
- 10.00 10.01 10.02 10.03 10.04 10.05 10.06 10.07 10.08 10.09 10.10 10.11 10.12 10.13 10.14 10.15 10.16 10.17 10.18 10.19 10.20 10.21 Nava T. 理学療法による強直性脊椎炎患者に対するリハビリテーション. Beyond Rheumatol .2019 Dec 20 ;1(2):37-6. Available from: http://beyond-rheumatology.org/index.php/br/article/view/6
- 11.0 11.1 11.2 11.3 Dean L, Jones G, MacDonald A, Downham C, Sturrock R, Macfarlane G. Global prevalence of ankylosing spondylitis.強直性脊髄炎の世界的な流行状況。 リューマトロジー(Rheumatology) . 2014 Apr ; 53(4), 650-657. Available from https://academic.oup.com/rheumatology/doi.org/10.1093/rheumatology/ket387
- 12.0 12.1 12.2 Watad A, Bridgewood C, Russell T, Marzo-Ortega H, Cuthbert R, McGonagle D. The early phases of ankylosing spondylitis: emerging insights from clinical and basic science.強直性脊椎炎初期相の臨床と基礎科学からの新たな洞察。 フロンティアーズ・イン・イミュノロジー。 2018 Nov 16;9:2668.
- 13.0 13.1 Alvarez I, López de Castro JA. HLA-B27と脊椎関節症の免疫遺伝学。 Curr Opin Rheumatol. 2000;12(4):248-253
- Braggings S. Back care, a clinical approach. ロンドン。 ロンドン:チャーチルリビングストン、2000:49から50まで。
- 15.0 15.1 15.2 15.3 15.4 Taurog JD, Chhabra A, Colbert RA. 強直性脊椎炎と軸索性脊椎関節炎。 ニューイングランド・ジャーナル・オブ・メディシン。 2016 Jun 30;374(26):2563-74.
- 16.0 16.1 Baaj A, Praveen V, Mummaneni S, Uribe R, Vaccaro S, Mark S. Handbook of spine surgery.日本脊椎外科学会誌. ニューヨーク:Thieme, 2010:180-182.
- 17.0 17.1 17.2 Andersson G, McNeill T. Lumbar spine syndromes, evaluation and treatment. New York: Springer-Verlag Wien,1989:180-181.
- Kataria R, Lawrence B. Spondyloarthropathies. Am Fam Physician , 2004 Jun ;69(12):2853-2860. https://pubmed.ncbi.nlm.nih.gov/15222650/
- Goodman C, Snyder T. Differential Diagnosis for Physical Therapists(理学療法士のための鑑別診断): 理学療法士のための鑑別診断:紹介のためのスクリーニング。 St. Louis, MO: Saunders Elsevier: 2007. 539
- 20.0 20.1 20.2 20.3 20.4 Baaj A, Praveen V, Mummaneni S, Uribe R, Vaccaro S, Mark S. Handbook of Spine Surgery(脊椎手術ハンドブック)。 ニューヨーク:Thieme, 2010:180-182.
- 21.00 21.01 21.02 21.03 21.04 21.05 21.06 21.07 21.08 21.09 21.10 21.11 21.12 Mandl P, Navarro-Compán V, Terslev L, Aegerter P, Van der Heijde D, D’Agostino M, Baraliakos X, Pedersen S, Jurik A, Naredo E, Schueller-Weidekamm C, Weber U, Wick M, Bakker P, Filippucci E, Conaghan P, Rudwaleit M, Schett G, Sieper J, Tarp S, Marzo-Ortega H, Østergaard, M.(以下「MCI」)。 臨床現場における脊椎関節炎の診断と管理における画像診断の使用に関するEULARの勧告。 Ann Rheum Dis , 2015 Apr ;74(7):1327-1339. https://ard.bmj.com/content/74/7/1327
- Slobodin G, Eshed I. Non-Radiographic Axial Spondyloarthritis.より入手可能です。 Isr Med Assoc J. 2015; 17(12): 770-6.
- 23.0 23.1 van der Linden S, Valkenburg HA, Cats A. Ankylosing spondylitisの診断基準に関する評価. Arthritis Rheum. 1984; 27(4): 361-8.
- 24.0 24.1 24.2 24.3 24.4 Jordan C, Rhon D. Adhesive Capsulitisとしてマスクされた強直性脊椎炎の鑑別診断と管理。 このような場合、「医療従事者であること」、「整形外科医であること」、「スポーツ理学療法士であること」、「整形外科医であること」、「スポーツ理学療法士であること」を考慮する必要があります。
- 25.0 25.1 Bullough G, Boachie-Adjei O. Atlas of spinal diseases. Hampshire:Gower Medical Publishing, 1987.
- bjchealthAU. Modified Schober’s Test. Available from: http://www.youtube.com/watch?v=B9RaFB5BwrQ
- bjchealthAU. Lumbar Side Flexion Test. Available from: http://www.youtube.com/watch?v=c-IeFZkPEoE
- bjchealthAU. Chest Expansion Test. Available from: http://www.youtube.com/watch?v=SumtVr5c1Qg
- Living with a Chronic Disease – The Story of Ankylosing Spondylitis