Insulin Dosing in Hyperkalemia – Is It a One Size Fits All?
著者。 Kayvan Moussavi, PharmD, BCCCP (Assistant Professor- Department of Pharmacy Practice, Marshall B. Ketchum University College of Pharmacy), Scott Fitter, PharmD, BCCCP (Clinical Pharmacy Specialist- Emergency Department, Loma Linda University Medical Center) // Edited by: Alex Koyfman, MD (@EMHighAK) and Brit Long, MD (@long_brit)
謝辞
この記事を編集してくださった Joshua Garcia, PharmD, BCPS (Assistant Professor, Marshall B. Ketchum University College of Pharmacy) に感謝の意を表します。
症例
高血圧,肥満,週3回透析中のESRDの既往を持つ58歳,90kgの女性が,高血圧のため透析クリニックから救急部(ED)に来院する。 患者は本日透析予定であったが、クリニックから患者の血圧が200/120であることを指摘され、EDで高血圧クリーゼの治療を依頼された。 本日は透析を受けなかった。 患者は特に不満はないが、今朝は薬を飲まなかったと言う。
- バイタル。 BP 210/120、HR 100(洞性頻脈)、RR 16、RAで土97%、T 98.8 F、GCS 15
- 心電図:正常範囲内
- 注目すべき検査値:カリウム6.0。5 mmol/L、グルコース71 mg/dL
- 家庭内薬:メトプロロール、ニフェジピン、ロサルタン、ヒドロクロロチアジド、アスピリン、セベラマー、シナカルセット、硫酸鉄、B複合ビタミン
検査では、苦痛の兆候のない患者であることが判明しました。 この患者は高血圧だが、新たな臓器障害や悪化はないようなので、メトプロノール、ニフェジピン、ロサルタン、ヒドロクロロチアジドの自宅用量を注文する。 また、この患者の高カリウム血症を治療したい。 腎臓内科に緊急透析を依頼し、グルコン酸カルシウム1000mgの静脈内投与、アルブテロール10mgのネブライザー、インスリンレギュラー10単位とブドウ糖50%25gの静脈内投与を検討している。
この患者の血糖値は71mg/dLで、低血糖に近い状態ですが、インスリンやブドウ糖の投与量を変更すべきでしょうか。
はじめに
高カリウム血症は、慢性腎臓病(CKD)、急性腎障害(AKI)、心血管疾患、糖尿病、またはアンジオテンシン変換酵素(ACE)阻害薬やアンジオテンシン受容体遮断薬(ARB)などのさまざまな薬剤を服用する患者にしばしば見られる、潜在的に致死の臨床条件です。1-4 治療法としては、カルシウム、β2アゴニスト(アルブテロールなど)、炭酸水素ナトリウム、イオン交換樹脂(ポリスチレンスルホン酸ナトリウム、ケイキサレート®など)、ループ利尿薬、透析、インスリンなどがあります2,4。 これらの選択肢は、作用の開始時期、臨床効果の持続時間、副作用のプロファイル、開始の容易さなどが異なります。 インスリンは、作用発現が早く(約20分)、効果持続時間が中程度(4~6時間)、静脈内投与が可能であることから、人気のある選択肢です。2 インスリン通常10単位とブドウ糖25gの静脈内投与は、高カリウム血症治療によく利用されるレジメンです2、5、7 しかし、インスリンにはリスクがないわけではなく、ブドウ糖と同時投与しても低血糖が生じるリスクが患者にあることが分かっています5、6、8、13
高カリウム血症に対するインスリンの使用について検討し、使用方法を決定する際に考慮すべき点について述べます。
高カリウム血症におけるインスリンの作用機序14,15
インスリンはNa+-H+アンチポーターを刺激してカリウムの細胞内移動を起こし、ナトリウム流入を促進させます。 細胞内ナトリウム濃度の上昇は、Na+-K+ATPaseトランスポーターの活性化を引き起こし、細胞内ナトリウムを細胞外カリウムに交換する。 インスリン静注10単位の投与は、1時間で血清カリウム値を0.6~1.2mEq/L下げると推定されている16
インスリン治療中の低血糖の危険因子
インスリン静注に伴う低血糖は、高カリウム血症の治療において十分に立証される合併症である。 末期腎不全(ESRD)の患者にインスリン通常10単位と25gのブドウ糖を投与したある研究では、患者の75%が治療後1時間に血糖値<55mg/dL を経験しました16。最近の研究では、低血糖率は8.7%~28.6%と報告されています5,9,11インスリン静脈投与による低血糖の潜在的な危険因子は以下の通りです。
- 患者の体重が少ない(例:60kg未満)11,17
- 糖尿病の診断を受けていない患者17
- 前処理血糖値が低い(例.g. 140mg/dL未満)13,17
- 女性性別13
ESRDはまた、インスリンの作用時間を延長させ、インスリンのクリアランスが減少するため、インスリン静注後の低血糖事象に寄与する17。 ESRDの患者はまた、腎臓での糖新生が低下しており、グルカゴン放出の低下と同様に空腹時低血糖の素因となる17
高カリウム血症におけるインスリン投与評価
いくつかの研究では、高カリウム血症におけるインスリン投与戦略を比較している8-10,13,18。 これらの研究では、10単位を投与された患者と、5単位や0.1単位/kgなどの低用量とを比較し、カリウム低下能と低血糖の発生率を評価した。低血糖は、一般に血糖値が70mg/dL未満と定義されたが、重症低血糖の定義やインスリン投与後の低血糖に対する監視期間は様々であった8~10、13、18
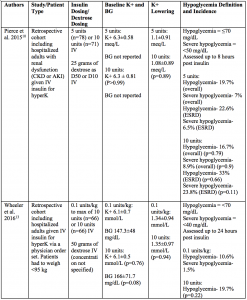
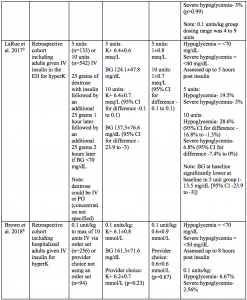
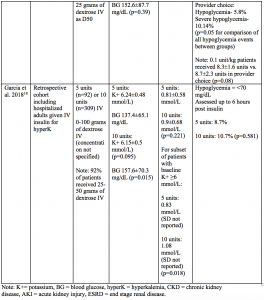
To summarize:8-10,13,18
- There are currently no prospective trials examining efficacy or safety of different insulin dosing regimens for hyperkalemia.
- Several studies have compared 10 unit dosing to 5 units or 0.1 units/kg IV.
- Patients in these studies were typically given 25 to 50 grams of dextrose concurrently with insulin.
- Mean pre-insulin potassium levels were generally between 6 to 6.5 mmol (or meq) per liter.
- Mean post-insulin potassium levels were not different between higher or lower insulin dosing strategies and generally ranged from a decrease of 0.
- ある研究では、ベースラインのカリウムが6mmol/L以上の患者において、10単位投与は5単位よりも大きな平均カリウム減少をもたらしたことがわかりました(1.08 vs. 0.83 mmol/L、p=0.018)18
- 低いインスリン投与量の患者は高いインスリン投与量の患者と比較して低血糖が同等または低い割合となりました。
- すべての研究において、低インスリン用量群における低血糖の割合は6.67%~22.6%であったのに対し、高用量群では5.8%~33%でした。
高カリウム血症のブドウ糖投与評価
インスリン治療中のもう一つの考慮事項はブドウ糖の投与です。 伝統的に、治療前の血糖値が250mg/dL未満の場合、インスリンと同時にブドウ糖25g(通常はブドウ糖50%溶液)を静脈内ボーラス投与することが推奨されてきた2,7。このアプローチの潜在的な問題は、ブドウ糖ボーラスの高血糖作用がインスリンの血糖降下作用と同じ持続時間を持たない可能性があるということである。 2 血糖値の範囲におけるこのギャップは、以下の研究で実証されています:
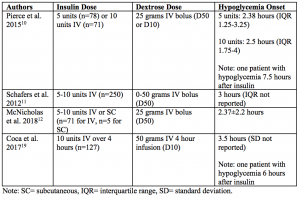
これらの研究によると、低血糖はインスリン投与後2時間半から3時間半に起こる傾向があります10-12,19。
WheelerらとCocaらによるブドウ糖投与へのアプローチは、インスリン投与後の低血糖を予防する戦略の指針を与えてくれます。 Wheelerらは、患者に50gのボーラスと0.1単位/kgのインスリンを投与した場合、10.6%の患者に低血糖が観察されたと述べています13。Cocaらは、患者に50gを4時間の点滴として投与した場合、低血糖が6.1%の患者に観察されたと指摘しています19。 これら2つの研究における低血糖の発生率は、他の研究における低血糖の発生率(例えば、LaRueらによるインスリン10単位投与群では28.6%)よりも明らかに低いものであった9、13、19 もう一つの方法は、LaRueらによる最初のブドウ糖ボーラス投与の数時間後にブドウ糖ボーラス投与を再度行うことである。 (しかし、本研究における低血糖の発生率は19.5%(インスリン5単位)~28.6%(インスリン10単位)で、他の研究で報告された率よりも高いものでした9。
治療後のモニタリング
先に述べたように、インスリン治療後の低血糖は、ブドウ糖を同時に投与した場合でも、インスリン投与後2時間半から3時間半に最もよく起こるようです。10-12、19 一部の患者は、インスリン後6時間から7時間半の低血糖を経験することさえあります。 これは、低血糖の症状があることを伝えられない患者(例:認知症、機械的人工呼吸、精神状態の変化)においては、さらに重要です。 低血糖のために必要に応じてブドウ糖を積極的に注文すれば、インスリン治療後に低血糖を指摘された患者の迅速な治療に役立つ(例:血糖値が70mg/dL未満なら必要に応じてブドウ糖50%25gを静脈内注射)。
インスリン投与後に低血糖の危険因子がない患者
患者がインスリン投与後に低血糖の危険因子を持っていない場合、従来のやり方を修正する必要はない。 しかし、患者が低血糖の危険因子をいくつ持っているかにかかわらず、インスリン投与後4~6時間は1時間ごとに血糖を監視することが依然として推奨されている。
ケース解決
患者の治療前のグルコースが低く、糖尿病の病歴がなく、腎機能が低いため、あなたは今一度ブドウ糖50%50gを含むインスリン通常5単位を静脈投与し、6時間毎ポイントオブケアグルコースチェックを依頼することにしました。 また、血糖値が70mg/dL未満の場合は必要に応じてブドウ糖50%25gを点滴するよう指示します。
6時間後のバイタルと検査結果は以下のとおりです。 BP 150/100、HR 85、カリウム 5.5mmol/L、グルコース 99mg/dL。 インスリン投与1時間後にグルコース183mg/dLを示したが、この間、患者は低血糖を経験しなかった。 グルコース測定値は95~140mg/dLで推移し、介入を必要とするものはなかった。 その後、患者は透析のために内科に入院する。
持ち帰るポイント:
- インスリンは、その迅速な発症、中程度の作用時間、および静脈内投与が可能なことから、高カリウム血症の管理にとって優れた選択肢です。
- インスリンによる高カリウム血症治療中の低血糖のリスクが高い患者には、治療前のグルコースが低い(e.g.. 140mg/dL未満)、糖尿病の既往がない、女性、腎機能異常(AKIまたはCKD)、低体重(例えば、60kg未満)、およびインスリンの量が多い(例えば、10単位以上)患者が含まれる。
- 低血糖のリスクを減少させる戦略としては、インスリン投与量を減らす(例えば、10単位の代わりに5単位)、ブドウ糖を多く与える(例えば。g. 25gの代わりに50g)、またはより長い期間にわたってブドウ糖を注入する(例えば、急速ボーラスの代わりに4時間の注入)。
- ほとんどの研究で、少ないインスリン(例えば5単位)を与えることは、高用量(例えば
- インスリンは腎機能障害者では作用時間が長くなるため、インスリン投与後少なくとも4~6時間は低血糖を監視する必要がある。 高カリウム血症の最新情報。 アウトカムと治療戦略。 Rev Endocr Metab Disord. 2017. 18(1):41-47.
- Weisberg LS. 重症高カリウム血症の管理。 Crit Care Med. 2008;36(12):3246-51.
- Palmer BF. レニン-アンジオテンシン-アルドステロン系の阻害剤によって引き起こされる高カリウム血症の管理。 N Engl J Med. 2004;351:585-92.
- Mahoney BA, Smith WA, Lo DS, et al.高カリウム血症に対する緊急介入。 Cochrane Database Syst Rev. 2005(2):CD003235.
- Scott NL, Klein LR, Cales E, et al. 救急部における高カリウム血症治療のためのインスリン静脈内投与の合併症としての低血糖症。 Am J Emerg Med. 2018; S0735-6757(18)30379-6.
- ハレルZ、カメルKS. 救急高カリウム血症の管理におけるインスリン静注の最適な投与量と投与方法。 システマティックレビュー。 PLoS One. 2016;11(5):e0154963.
- Weiner DI, Wingo CS. 高カリウム血症:潜在的なサイレントキラー。 J Am Soc Nephrol. 1998. 9: p. 1535-1543.
- Brown K, Setji TL, Hale SL, et al. Assessing the Impact of an Order Panel Utilizing Weight-Based Insulin and Standardized Monitoring of Blood Glucose for Patients With Hyperkalemia.高カリウム血症患者に対する体重ベースのインスリンと血糖の標準的なモニタリングを活用したオーダーパネルの影響について。 Am J Med Qual;2018:1062860618764610.
- LaRue HA, Peksa GD, Shah SC. 腎不全患者における高カリウム血症治療のためのインスリン用量の比較。 ファーマコセラピー. 2017;37(12):1516-1522.
- Pierce DA, Russell G, Pirkle JL. 高カリウム血症に対してインスリンとブドウ糖で治療された低eGFR患者における低血糖の発生率。 Ann Pharmacother. 2015;49(12):1322-6.
- Schafers S, Naunheim R, Vijayan A, et al. Insulin-based acute stabilization of hyperkalemia treatmentに続く低血糖の発生率. ジャーナル・オブ・ホスピタル・メディシン。 2012;7(3):239-242.
- McNicholas BA, Pham MH, Carli K, et al. 低用量インスリンプロトコルによる高カリウム血症の治療は有効で、低血糖を減少させる結果になる。 Kidney Int Rep. 2018;3(2):328-336.
- Wheeler DT, Schafers SJ, Horwedel TA, et al. 急性高カリウム血症に対する体重ベースのインスリン投与は低血糖を少なくする結果をもたらす。 J Hosp Med. 2016;11(5):355-7.
- Li T, Vijayan A. Insulin for the treatment of hyperkalemia: a double-edged sword? Clin Kidney J. 2014;7:239-241.
- Sterns RH, Grieff M, Bernstein PL. 高カリウム血症の治療。 something old, something new. Kidney Int. 2016; 89(3):246-54.
- Allon M, Copkney C. Albuterol and insulin for treatment of hyperkalemia in hemodialysis patients.血液透析患者の高カリウム血症に対するアルブテロールとインスリン。 腎臓国際。 1990;38:869-872.
- Apel J, Reutrakul S, Baldwin D. End-stage renal disease患者におけるインスリンによる高カリウム血症治療における低血糖症。 Clin Kidney J. 2014;7(3):248-50.
- Garcia J, Pintens M, Morris A, et al.Reduced versus conventional dose insulin for hyperkalemia treatment.高カリウム血症治療における減量インスリンと通常用量インスリンの比較。 ジャーナル・オブ・ファーマシー・プラクティス。 2018;XX(X):1-5.
- Coca A, Valencia AL, Bustamante J, et al.、腎機能低下患者における高カリウム血症に対するインスリン+ブドウ糖の静注後の低血糖.Journal of Pharmacy Practice. PLoS One. 2017;12(2):e0172961.