Frontiers in Neurology
Introduktion
Bilateral horisontell blickförlamning är ett sällsynt fenomen som orsakas av ett bilateralt avbrott i fascikulus medianus longitudinalis, abducenskärnan eller den paramedian pontina retikulära formationen (PPRF) (1, 2). De typer av ögonrörelser som kan påverkas vid skador på hjärnstammen omfattar horisontella och vertikala långsamma ögonrörelser, förföljande rörelser, vestibulära och optokinetiska reaktioner samt snabba ögonrörelser, inklusive frivilliga eller framkallade saccader och snabba faser av vestibulära och optokinetiska stimuli. Vergenskontrollen kan påverkas av lesioner i mellanhjärnan.
Horisontell blickparalys har beskrivits som en följd av infarkt (3), inflammation/demyelinisering som en del av multipel skleros (MS) eller neuromyelitis optica-spektrumstörningar (NMOSD) (2, 4, 5), blödning (6) och metastasering (7). Av de tidigare rapporterade icke-vaskulära/tumörrelaterade fallen hade fem av sex bilaterala horisontella gaze-palster och tre hade solitära lesioner på magnetisk resonanstomografi (MRT), lokaliserade till pontine tegmentum. Milea et al. (1) rapporterade två fall av bilateral internukleär oftalmoplegi (INO) som omvandlades till bilaterala horisontella gaze palper med enstaka T2-förstärkande lesioner på samma plats med samma morfologi som vår fallserie. De föreslog MS som en trolig diagnos.
Henderson beskrev en patient med horisontell diplopi vid vänster lateral blick och adduktionssvaghet (8). MRT av hjärnan visade en solitär T2 hyperintensiv hjärnstamlesion intill den fjärde ventrikeln, och diagnosen MS ställdes. I avsaknad av ytterligare klinisk information är det svårt att urskilja hur denna diagnos ställdes. Matsui et al. rapporterade en patient som klagade över horisontell diplopi med bilateral horisontell blickpares (9). Diagnosen Bickerstaffs hjärnstamencefalit (BBE) ställdes trots att de kliniska dragen inte stämde överens med diagnoskriterierna (10).
Här beskriver vi tre patienter med bilateral horisontell blickpares, som i varje fall orsakades av en solitär, inflammatorisk lesion som påverkade ponsens dorsala tegmentum och som sträckte sig framåt till området för fasciculus longitudinalis medianus (MLF). Vi anser att dessa tre fall belyser frågor om patogenesen för sådana syndrom och särskilt förhållandet mellan horisontell och vertikal blickprojektion i MLF.
I enlighet med det etiska kravet för vår institution, Royal Melbourne Hospital, erhölls informerat, skriftligt samtycke för användning av anonymiserade data från alla patienter.
Patient 1
En 38-årig man av turkiskt ursprung presenterade sig med akut intermittent diplopi, yrsel och kräkningar; han diagnostiserades med perifer vertigo och skrevs ut. En vecka senare presenterade han sig på nytt med vänstersidig ansiktsdomning. Hans personliga sjukdomshistoria, systemgenomgång och familjehistoria var obeaktade.
Visusskärpan var 0,63 OU, mätt på decimalskalan. Pupilldiametern var 5 mm bilateralt och icke reaktiv. Undersökningen av den okulära motiliteten (tabell 1) visade att alla horisontella ögonrörelser, frivilliga saccader, smooth pursuit, vestibulära och optokinetiska rörelser var helt misslyckade. Vertikala saccader, smooth pursuit och vestibulära rörelser var intakta vid klinisk undersökning, men detta utesluter inte möjligheten av en mindre långsamhet som skulle ha krävt okulografi för att identifieras. Den neurologiska undersökningen var i övrigt normal.
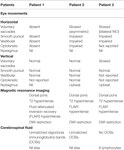
Tabell 1. Sammanfattning av de kliniska okulomotoriska fynden, fynden från MRT-bildgivningen och CSF-resultaten.
Hjärnans MRT visade en T2 och fluid-attenuated inversion recovery (FLAIR) hyperintensiv triangulär lesion inom den dorsala pons i golvet av den fjärde ventrikeln (Figur 1A). Läsionen uppvisade en lätt begränsad diffusion som matchades vid kartläggning av den uppenbara diffusionskoefficienten, vilket överensstämmer med rapporter i litteraturen som förekommer vid inflammatoriska/demyeliniserande lesioner (11, 12), och uppvisade ingen kontrastförstärkning. MRT av hjärnan och ryggraden var i övrigt okej. Läsionen i hjärnstammen ansågs ha egenskaper som överensstämde med demyelinisering, även om inga ytterligare lesioner sågs. Behçets sjukdom, vaskulit eller en mitotisk lesion övervägdes som differentialdiagnoser.
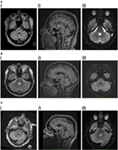
Figur 1. (A) I. Patient 1, axial fluid-attenuated inversion recovery (FLAIR) som visar en hyperintensiv lesion i det bakre pontina tegmentum. II. Saggital FLAIR visar vertikal utbredning av lesionen. III. Diffusionsviktad avbildning som visar mild diffusionsbegränsning. (B) I. Patient 2, axiell dual som visar hyperintensiv lesion i posterior pontin tegmentum. II. Saggital FLAIR visar vertikal utbredning av lesionen. III. Diffusionsviktad avbildning som visar mild diffusionsbegränsning. (C) I. Patient 3, axial flair som visar hyperintensiv lesion i posteriora pontina tegmentum, något mer signifikant på höger sida. II. Saggital FLAIR som visar vertikal utbredning av lesionen, något större än hos de två föregående patienterna, vilket stämmer överens med att det finns en viss fördröjning av vertikala saccader. III. Diffusionsviktad avbildning som visar mild diffusionsrestriktion.
Analys av cerebrospinalvätska (CSF) visade tre lymfocyter, inga polymorfer och inga röda blodkroppar, oligoklonala immunglobulinband (OCBs) sågs i CSF och var omatchade i serum. Det fanns minimalt förhöjt protein (0,46 g/l), men testet var negativt för anti-aquaporin 4 (Aq4). Serum Aq4 var likaså negativt. Testning för anti-gangliosid-antikroppar gjordes inte och anti-myelin-oligodendrocytglykoprotein (MOG)-antikroppar fanns inte tillgängliga vid tiden för den akuta sjukdomen men var negativa när de blev tillgängliga 2 år senare.
Patienten behandlades för förmodad demyelinisering och förbättrades efter 3 dagars intravenös (IV) behandling med 1 g metylprednisolon. Hans neurologiska undersökning hade återgått till det normala vid genomgång 3 veckor efter utskrivning. Seriella MRT-undersökningar av hjärnan har visat fullständig upplösning av pontinlesionen, utan att några nya lesioner setts, och inga ytterligare kliniska episoder under 2 år sedan den första presentationen.
Patient 2
En 46-årig kvinna som presenterade frontalhuvudvärk behandlades för migrän och reagerade initialt på naproxen och amitriptylin. Sex dagar senare presenterade hon sig på nytt med förvärrad huvudvärk, fotofobi, suddig syn, intermittent horisontell diplopi och fluktuerande ansiktsdomningar.
Hennes sjukdomshistoria och familjehistoria var oemotsägliga. Neuro-oftalmisk undersökning visade en synskärpa på 0,32 OU. Pupillära reaktioner rapporterades som något tröga men reaktiva bilateralt. Oculomotorisk undersökning sammanfattas i tabell 1. Det fanns en asymmetrisk bilateral horisontell blickpares, höger värre än vänster. Saccaderna till höger var begränsade i amplitud och långsamma. De vestibulära reaktionerna var asymmetriska med framkallade ögonrörelser som framkallades av dockhuvudets manöver och som var normala på vänster öga men begränsade på höger öga. De mer aktiva svaren på huvudets tryckrörelser var hypoaktiva bilateralt. Nystagmus i uppåtgående riktning var tydligast vid uppåtgående blick, men vid oftalmoskopi noterades även i primärt läge. Vertikala saccader, uppåt och nedåt var normala. Vertikal jämn förföljelse verkade intakt. Vertikala huvudstötar och optokinetiska reaktioner var kliniskt normala. Videookulografi var inte tillgänglig och sammantaget tolkades dessa resultat som förenliga med en mild försämring av den vertikala blicken. Den vertikala nystagmusen försvann efter två dagar. Hon hade också mild bilateral ansiktssvaghet, frånvarande senreflexer i de övre extremiteterna och mild gångataxi. Det kliniska intrycket var att hennes symtomkonstellation överensstämde med Miller Fisher-syndromet, BBE eller central demyelinisering, men utan bevis för att bekräfta diagnosen av dessa entiteter vid testning.
Magnetisk resonanstomografi hjärnan avslöjade ett solitärt, väldefinierat paramediskt fokus av T2-hyperintensitet i dorsala pons som uppvisade en lätt begränsad diffusion men ingen kontrastförstärkning (Figur 1B). MRT ryggrad var normal.
Nervledningsstudier visade bilateral facial motorisk axonal neuropati. CSF-analys påvisade OCBs (ojämnt) och förhöjt albumin (298 mg/l). Serum Aq4-antikroppar var negativa. Rutinmässiga CSF-resultat var normala, inklusive protein 0,4 g/l, antal vita blodkroppar (WCC) och antal röda blodkroppar (RCC) < 1. CSF var negativt för anti-AQP4, anti-GM1, anti-GQ1B och anti-myelin-oligodendrocytprotein-antikroppar.
Diagnosen var en lokaliserad encefalit som var begränsad till pons och som främst påverkade dorsalt tegmentum. Patienten behandlades med en 5-dagars kur av 2 g/kg IV immunglobulin. Under den följande veckan förbättrades oftalmoplegin avsevärt, reflexerna i de övre extremiteterna förbättrades och ataxin försvann. Inga nya symtom eller lesioner identifierades under 12 månaders uppföljning. Granskning vid 18 månader bekräftade fullständig klinisk återhämtning.
Patient 3
Denna 29-åriga man vaknade med svettningar och frossa, följt av bifrontal huvudvärk, postural svindel, illamående och kräkningar. Vid presentationen 12 timmar senare hade han horisontell diplopi och högersidig domningar. Han avslöjade en 5-dagars historia av symtom från övre luftvägarna, blockerade bihålor och en vaccination mot kikhosta som förstärkning 1 månad före symtomdebuten. Hans anamnes omfattade hypertoni, hypotyreos, ångest, irritabel tarm, fetma och icke-alkoholisk steatohepatit.
Magnetisk resonanstomografi i hjärnan avslöjade en vänstersidig icke-förstärkande T2 hyperintensiv dorsal pontinlesion, som uppvisade begränsad diffusion (figur 1C). CSF var anmärkningsvärt med förhöjda WCC på 8 × 106/l (7 lymfocyter, 1 neutrofil), RCC var 4 × 106/l och CSF-protein var 0,35 g/l. Detta diagnostiserades ursprungligen som ischemisk stroke, vid en annan institution, och medicinsk behandling för sekundärprevention påbörjades. Inga avvikelser hittades vid magnetresonansangiografi, hjärtövervakning, transesofagealt ekokardiogram, vaskulit- och trombofiliscreening.
Två veckor efter insjuknandet utvecklade han förändrad vänstersidig smak, vänster tunga, inre munhåla och domningar i ansiktet. Hans monokulära synskärpa var 1,0 OU, men den dynamiska synskärpan var 0,4 OU. Pupillerna reagerade normalt. Han uppvisade bilateral gazepares och INO (tabell 1). Huvudets tryckreaktioner var bilateralt hypoaktiva med lätt fördröjda uppåtriktade saccader och uppåtriktad nystagmus vid uppåtgående blick. Den övriga neurologiska undersökningen visade endast en mild vänster dysmetri.
En upprepad CSF-analys visade 3 leukocyter (odifferentierade), 27 röda blodkroppar och var negativ för OCB. MRI Brain utan kontrast avslöjade en förstoring av lesionen med persisterande begränsad diffusion. Utseendet rapporterades överensstämma med demyelinisering. Anti-gangliosid-antikroppar i serum, anti-aquaporin-4-antikroppar (AQP4) och anti-MOG-antikroppar var negativa.
Han behandlades med en 3-dagars kur med 1 g dagligen intravenöst metylprednisolon följt av 60 mg oralt prednisolon dagligen, som avvecklades långsamt efter 1 månad. En uppföljningsundersökning 8 veckor efter första presentationen visade en kvarvarande vänster INO och endast höger sensoriska symtom, och dessa försvann under de följande månaderna. Läsionen försvann helt vid uppföljande bilddiagnostik 3 månader senare.
Diskussion
Vi beskriver tre fall av bilateral horisontell blickpares, som sammanfaller med den akuta utvecklingen av en liten, väl avgränsad lesion i pontine tegmentum på MRT. Per definition representerar dessa fall kliniskt isolerade syndrom men i avsaknad av återkommande lesioner i 12-36 månaders uppföljning. Fenotypen har beskrivits vid MS, NMOSD, stroke och tumör (1, 4, 5, 8, 9, 13, 14). Patienter med dessa diagnoser tenderar dock att utveckla återfall och karakteristiska MRT-förändringar (4, 15). I våra fall finns det inte tillräckliga bevis för någon av dessa diagnoser vid presentationen eller vid uppföljningen. Vi fokuserar här på de föreslagna kliniska och anatomiska nyheter som de uppvisar.
Anti-GQ1b-spektrumstörningar kan påverka okulära rörelser och skulle potentiellt kunna uppvisa de kliniska egenskaper som vi har beskrivit. Miller-Fisher/BBE överlappningssyndrom övervägdes i det andra fallet, men dessa patienter tenderar att presentera sig med positiva anti-GQ1B-antikroppar och normal MRT-hjärna (13). Därför anser vi att en alternativ diagnos är mer sannolik. Även om NMOSD kan uppvisa inflammatoriska lesioner nära pontine tegmentum är de karakteristiskt sett något lägre vid botten av den fjärde ventrikeln. De fall som rapporteras här uppfyller inte de nyligen uppdaterade kriterierna för NMOSD (16).
Samma är CLIPPERS syndrom en inflammatorisk sjukdom i hjärnstammen, men är kliniskt och radiologiskt mer diffus och är sannolikt inte en förklaring hos våra patienter (17).
Kontrollen av den vertikala blicken tillskrivs i allmänhet den rostrala mellanhjärnan, den rostrala interstitiella kärnan i MLF (riMLF) som innehåller burstceller och den interstitiella kärnan i Cajal som bildar den neurala integratorn för upprätthållande av positionen i banan. Dessa regioner projicerar bilateralt, delvis via den bakre kommissuren. Inmatningar till dessa områden kommer från ett antal källor, delvis beroende på typen av inmatning.
Vestibulära inmatningar kommer bilateralt från de övre vestibulära kärnorna, medan signaler om jämn förföljelse projiceras från Y-gruppens celler till riMLF. Vägar inkluderar MLF, ventral tegmental tract och cerebellära vägar. Frivilliga och reflexmässiga vertikala saccader, som bestäms av supratentoriella nätverk, tycks vara beroende av projektioner från PPRF-regionen bilateralt, och avskaffas av lokaliserade lesioner av den kaudala PPRF bilateralt endast (18). En stark omnipause neuronprojektion har påvisats från PPRF, bilateralt, till riMLF (19, 20). Dessa måste hämmas för att frivilliga och reflexiva saccader, inte snabba faser, ska kunna genereras (21).
Vertikal blick kan skonas i närvaro av horisontell oftalmoplegi med en bakre pontin tegmental lesion med eller utan mer utbredd patologi (1, 13). Även om rena abducenslesioner kan ge horisontell blickförlamning, uppvisade de fall som rapporterades av Milea et al. tidigt bilateral INO, vilket tyder på inblandning av antingen MLF eller bilaterala projektioner in i MLF.
Den förenande lesionen, hos våra patienter och de som refereras här, är den posteriora tegmentala lesionen. Denna lesion ligger i nära anslutning till abducenskärnorna och till PPRF som innehåller de excitatoriska burstcellerna för horisontell blick. Bilateral inblandning av projektioner från PPRF eller abducenskärnorna skulle förklara paralysen av den horisontella blicken. Att de vertikala ögonrörelserna är relativt skonade innebär att de bilaterala vertikala signalerna som projiceras till den mesencefaliska retikulära formationens vertikala blickcentrum via MLF (22) löper på en särskild väg i pons, jämfört med de laterala blickinmatningarna. Detta stämmer överens med bevis från Pierrot-Deseilligny et al. (7) om dissocierad bilateral horisontell blickförlamning, men strider mot den nuvarande konventionella kliniska uppfattningen av anatomin i detta område.
Om det finns bilaterala lesioner av de laterala blickcentren i PPRF, som är nära förknippade med och nästan omöjliga att särskilja från abducenskärnan, skulle konventionell visdom tyda på att det också borde finnas vertikala blickförlamningar, eftersom dessa vägar sägs löpa tillsammans. Läsioner i mittlinjen som påverkar båda de longitudinella medianfascikulerna (MLF) ger förvisso bilateral INO som är karakteristiskt förknippad med vertikal blickpares, som kännetecknas av nedsatt vertikal jämn förföljelse och upphävande av den vestibulo-okulära reflexen (23). Mer rostrala skador kan påverka strukturer i mellanhjärnan (riMLF och INC) som är involverade i vertikala saccader (24). Ingen sådan försämring av den vertikala blicken ses hos våra patienter.
Vi föreslår att de vertikala och horisontella blickbanorna löper separat genom sitt nedre förlopp och smälter samman i sitt rostrala förlopp, med de vertikala blickinflödena som löper anterolateralt till de horisontella blickinflödena. De kan korsa varandra i sin uppgång, troligen väsentligt, så att det krävs bilaterala lesioner för att åstadkomma en förlamning av den vertikala blicken. Detta skulle förklara att den direkta banan för vertikal blick inte påverkas av den laterala PPRF i närvaro av en unilateral lesion, att vertikala ögonrörelser upphävs med bilaterala lokaliserade lesioner och att det krävs bilateral stimulering för att framkalla vertikala ögonrörelser (18, 22).
Vi föreslår ett något förändrat anatomiskt arrangemang för att representera detta (figur 2). De horisontella blickbanorna projicerar till den ipsilaterala abducenskärnan och stiger sedan upp i MLF till den kontralaterala mediala rektussubkärnan i den tredje nervkärnan. Vi föreslår att den vertikala blicksignalen projicerar mer främre in i MLF och, åtminstone över en kort sträcka, kan separeras från de horisontella blickfiberbanorna.
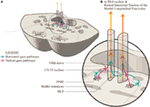
Figur 2. (A) En sektion genom mitten av ponsen som visar förhållandet mellan den paramedian pontina retikulära formationen och median longitudinal fasciculus (MLF) och den intilliggande sjunde kranialnerven när den sveper runt abducenskärnan. (B) En förstoring som visar den föreslagna utformningen av de separata horisontella och vertikala blickbanorna när de projicerar in i MLF. Den horisontella signalen decussar på ponsnivå och stiger upp i den kontralaterala MLF medan det är osäkert om den vertikala blicksignalen decussar överhuvudtaget eller är en direkt projektion.
Likheterna i fenotypen och morfologin hos de kausala lesionerna i dessa fall antyder att denna region av pontine tegmentum kan ha särskilda egenskaper som gör den mottaglig för immunologiska angrepp. Inget av dessa fall uppfyller kriterierna för andra sjukdomar, inflammatoriska eller andra, som är förknippade med inblandning av MLF.
Om dessa fall verkligen representerar en ny fenotyp, finns det ett behov av att urskilja den optimala hanteringen, både under den akuta fasen och på längre sikt. Felaktig diagnos, till exempel MS eller stroke, riskerar att utsätta patienten för onödig långvarig trombocythämmande eller immunmodulerande behandling och ångest kring en diagnos av ett betydande, potentiellt återkommande långvarigt tillstånd med tillhörande negativ inverkan på deras livsval och alternativ.
Identifiering av andra fall av denna fenotyp skulle vara användbart för att underlätta sökandet efter specifika nya antikroppar som kan spela in här och för att belysa det mest lämpliga och effektiva behandlingsförloppet.
Författarbidrag
RE granskade patientjournaler och bildbehandling, samlade in data och konstruerade de preliminära presentationerna samt bidrog till den löpande redigeringen av det slutliga inlämnade manuskriptet. OW övervakade RE vid insamlingen av data och var delaktig i alla nivåer av skrivandet och tolkningen av data samt granskning och redigering av det slutliga manuskriptet nedan. AB samarbetade med RE i analysen av data, granskningen av relevant litteratur, tolkningen av resultaten och utarbetandet av manuskriptet.
Intressekonfliktförklaring
Denna forskning stöddes inte ekonomiskt av några kommersiella intressen. Det finns inga ekonomiska relationer som skulle kunna tolkas som en potentiell intressekonflikt.
1. Milea D, Napolitano M, Dechy H, Le Hoang P, Delattre J-Y, Pierrot-Deseilligny C. Complete bilateral horizontal gaze paralysis disclosing multiple sclerosis. J Neurol Neurosurg Psychiatry (2001) 70(2):252-5. doi:10.1136/jnnp.70.2.252
PubMed Abstract | CrossRef Full Text | Google Scholar
2. Tan E, Kansu T. Bilateral horisontal gaze palsy in multiple sclerosis. J Clin Neuroophthalmol (1990) 10(2):124–6.
Google Scholar
3. Kataoka S, Hori A, Shirakawa T, Hirose G. Paramedian pontine infarction. Stroke (1997) 28(4):809–15. doi:10.1161/01.STR.28.4.809
CrossRef Full Text | Google Scholar
4. Furutani Y, Hata M, Miyamoto K, Moribata Y, Yoshimura N. A case of neuromyelitis optica masquerading as Miller Fisher syndrome. Case Rep Neurol (2014) 6(3):226–31. doi:10.1159/000368183
PubMed Abstract | CrossRef Full Text | Google Scholar
5. Ng AW, Teoh SC. Dengue eye disease. Surv Ophthalmol (2015) 60(2):106–14. doi:10.1016/j.survophthal.2014.07.003
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Koehler PJ, Wattendorff AR, Goor C, Hekster REM, Falke THM. Bilateral horizontal gaze paralysis due to pontine hemorrhage. Clin Neurol Neurosurg (1986) 88(2):121–5. doi:10.1016/S0303-8467(86)80007-5
CrossRef Full Text | Google Scholar
7. Pierrot-Deseilligny C, Goasguen J, Chain F, Lapresle J. Pontine metastasis with dissociated bilateral horizontal gaze paralysis. J Neurol Neurosurg Psychiatry (1984) 47(2):159–64. doi:10.1136/jnnp.47.2.159
PubMed Abstract | CrossRef Full Text | Google Scholar
8. Henderson S. A young patient with visual disturbance. Eur J Intern Med (2014) 25(6):e69–70. doi:10.1016/j.ejim.2014.05.007
CrossRef Full Text | Google Scholar
9. Matsui TA, Mineta H, Shioyama S, Kihara M, Takahashi M. . Clin Neurol (1998) 38(2):150–3.
Google Scholar
10. Bickerstaff ER. Brain-stem encephalitis; further observations on a grave syndrome with benign prognosis. Br Med J (1957) 1(5032):1384–7. doi:10.1136/bmj.1.5032.1384
CrossRef Full Text | Google Scholar
11. Schaefer PW, Grant PE, Gonzalez RG. Diffusion-weighted MR imaging of the brain. Radiology (2000) 217(2):331–45. doi:10.1148/radiology.217.2.r00nv24331
CrossRef Full Text | Google Scholar
12. Küker W, Ruff J, Gaertner S, Mehnert F, Mader I, Nägele T. Moderna MRT-verktyg för karakterisering av akuta demyeliniserande lesioner: värdet av kemisk skiftning och diffusionsviktad avbildning. Neuroradiology (2004) 46(6):421-6. doi:10.1007/s00234-004-1203-5
PubMed Abstract | CrossRef Full Text | Google Scholar
13. Kipfer S, Crook DW. Isolerad bilateral horisontell blickparalys som första manifestation av multipel skleros. Mult Scler J (2014) 20(6):754-5. doi:10.1177/1352458513518627
CrossRef Full Text | Google Scholar
14. Bronstein AM, Rudge P, Gresty MA, Du Boulay G, Morris J. Abnormiteter i den horisontella blicken. Kliniska, okulografiska och magnetiska resonansbilder. II. Gaze palsy och internuclear ophthalmoplegia. J Neurol Neurosurg Psychiatry (1990) 53(3):200–7. doi:10.1136/jnnp.53.3.200
CrossRef Full Text | Google Scholar
15. Wingerchuk DM, Lennon VA, Pittock SJ, Lucchinetti CF, Weinshenker BG. Revised diagnostic criteria for neuromyelitis optica. Neurology (2006) 66(10):1485–9. doi:10.1212/01.wnl.0000216139.44259.74
PubMed Abstract | CrossRef Full Text | Google Scholar
16. Wingerchuk DM, Banwell B, Bennett JL, Cabre P, Carroll W, Chitnis T, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology (2015) 85:177–89. doi:10.1212/WNL.0000000000001729
CrossRef Full Text | Google Scholar
17. Kira J. The expanding phenotype of CLIPPERS: is it a disease or a syndrome? J Neurol Neurosurg Psychiatry (2012) 83(1):2–3. doi:10.1136/jnnp-2011-301626
CrossRef Full Text | Google Scholar
18. Henn V, Lang W, Hepp K, Reisine H. Experimental gaze palsies in monkeys and their relation to human pathology. Brain (1984) 107(2):619–36. doi:10.1093/brain/107.2.619
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Büttner-Ennever JA, Buttner U. A cell group associated with vertical eye movements in the rostral mesencephalic reticular formation of the monkey. Brain Res (1978) 151(1):31–47. doi:10.1016/0006-8993(78)90948-4
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Horn AKE. The reticular formation. Prog Brain Res (2006) 151:127–55. doi:10.1016/S0079-6123(05)51005-7
CrossRef Full Text | Google Scholar
21. Nakao S, Shiraishi Y, Oda H, Inagaki M. Direct inhibitory projection of pontine omnipause neurons to burst neurons in the Forel’s field H controlling vertical eye movement-related motoneurons in the cat. Exp Brain Res (1988) 70(3):632–6. doi:10.1007
CrossRef Full Text | Google Scholar
22. Bender MB. Brain control of conjugate horizontal and vertical eye movements: a survey of the structural and functional correlates. Brain (1980) 103(1):23–69. doi:10.1093/brain/103.1.23
PubMed Abstract | CrossRef Full Text | Google Scholar
23. Ranalli PJ, Sharpe JA. Vertical vestibulo-ocular reflex, smooth pursuit and eye-head tracking dysfunction in internuclear ophthalmoplegia. Brain (1988) 111(Pt 6):1299–317.
PubMed Abstract | Google Scholar
24. Bhidayasiri R, Plant GT, Leigh RJ. A hypothetical scheme for the brainstem control of vertical gaze. Neurology (2000) 54(10):1985–93.
PubMed Abstract | Google Scholar