Gikt: Riskfaktorer, diagnos och behandling
Gikt kan vara extremt smärtsamt och invalidiserande, men går att behandla hos nästan alla patienter. Det är viktigt att identifiera och behandla den tidigt för att undvika smärta och komplikationer. Gikt är ett stort problem i foten, men det kan också drabba många andra leder.
- Introduktion
- Vem får gikt och varför?
- Vilka leder är inblandade i giktartrit, och varför är det vanligast i foten?
- Hur ser ett giktanfall ut och hur känns det? Hur ser en fot eller tå med gikt ut?
- Hur diagnostiseras gikt?
- Hur kan ett giktanfall behandlas?
- Hur kan ett giktanfall förhindras?
- När man överväger att göra en operation vid gikt?
- Hur kan man i framtiden behandla gikt?
- Sammanfattning
- Omständigheter
- Mer information
Introduktion
Gikt är en urgammal sjukdom som är förknippad med avlagringar av urinsyra, framför allt i lederna och i njurarna.
Egypterna identifierade lokal smärta i foten, i stortåen, som en specifik sjukdom år 2640 f.v.t., innan ordet ”gikt” någonsin användes. Den beskrevs av Hippokrates, som noterade det höga förhållandet mellan män och kvinnor och sambandet med alkohol. Dr Thomas Sydenham (1624-1689) beskrev de klumpar av urinsyra (så kallade tophi) som kan ses vid gikt, baserat på sitt eget personliga lidande. Fram till början av 1800-talet skiljdes dock inte gikt ordentligt från andra inflammatoriska typer av artrit. Först på 1900-talet klargjordes hur urinsyra produceras i kroppen, och urinsyrakristallernas förmåga att ge upphov till ledinflammation bevisades.
Gikt kan vara extremt smärtsamt och invalidiserande, men är extremt behandlingsbart hos nästan alla patienter. Den är vanligast i stortån, men är också vanlig i mellanfoten, fotleden och knät. (Se nr 3 nedan för mer information om hur gikt involverar dessa och andra leder.)
Det är viktigt att identifiera och behandla den tidigt för att undvika smärta och komplikationer. Kvinnor är inte fria från risken att drabbas av gikt och börjar ”komma ikapp” männen efter att de nått klimakteriet.
Och även om alkohol kan ge upphov till giktattacker är genetiken mycket viktigare än alkohol när det gäller att definiera vem som får gikt, och många som aldrig dricker alkohol drabbas av gikt. Man tror faktiskt att de franska kungafamiljer som led av gikt utvecklade detta tillstånd mer på grund av blyförgiftning från de fat som användes för deras vin än från själva vinet, eftersom bly skadar njurarna och försämrar deras förmåga att avlägsna urinsyra från systemet. Denna situation har efterliknats på senare tid när personer som drack ”moonshine whiskey”, som ofta tillverkades i radiatorer som innehöll bly, utvecklade en blyförgiftningsassocierad gikt (”Saturnine gout”). Övervikt har också förknippats med gikt. Den välmående och överviktiga borgaren med gikt är en klassisk europeisk bild från 1800-talet, men i verkligheten drabbar gikt personer i alla ekonomiska klasser.
Gikt är en vanlig sjukdom. Det har uppskattats att det kan finnas så många som fem miljoner giktpatienter i USA. Enligt ännu mer försiktiga uppskattningar uppgår antalet till mer än två miljoner (Mayo Clinic uppskattning). Befolkningsstudier från både Mayo Clinic och från Taiwan har visat på betydande ökningar i förekomsten av gikt nyligen jämfört med under det tidiga 1990-talet.
Förekomsten av gikt har ökat hos både äldre och yngre personer. Ökningen hos yngre personer förklaras inte, men ökningen hos äldre personer hänger åtminstone delvis samman med ökad livslängd, ökad vikt (fetma förknippas med gikt) och ökad användning av diuretika. Diuretika används ofta vid till exempel högt blodtryck, och de höjer urinsyrahalten i blodet och kan öka risken för gikt.
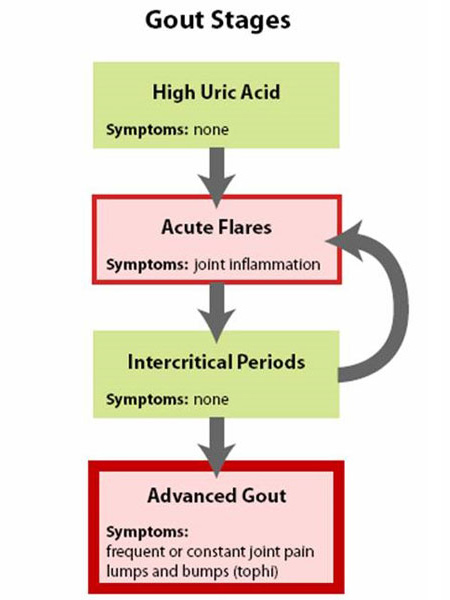
Figur 1: Giktstadier
![]()
![]()
Figur 2A och B: Normal tå (A) och tå med gikt (B)
Gikt kan bäst förstås genom att se den i fyra stadier (Figur 1: Stadier av gikt).
- Den första fasen är förhöjd urinsyra utan gikt eller njursten, en fas som inte har några symtom och i allmänhet inte behandlas.
- Den andra fasen är den ”akuta attacken” – med smärta och inflammation.
- Den tredje fasen är ”tiden mellan attackerna” då en person känner sig normal men löper risk för återfall.
- Den sista fasen är ”kronisk giktartrit”, där det finns ”klumpar” av urinsyra, eller topher (figur 2a och 2b: Illustration av normal tåled och av gikt-topher), frekventa attacker av akut gikt och ofta en viss grad av smärta även mellan attackerna (figur 3: giktutveckling).
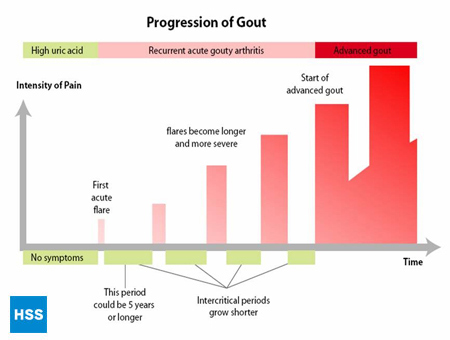
Figur 3: Utveckling av gikt
(Tillbaka till början av artikeln)
Vem får gikt och varför?
Gikt är tydligt förknippat med en ansamling av urinsyra. Urinsyra är en som produceras som en del av kroppens metabolism av puriner, som produceras när kroppen bryter ner något av de många purinhaltiga ämnena, inklusive nukleinsyror från vår kost eller från nedbrytningen av våra egna celler.
Figur 4 visar till vänster en förenklad väg från puriner till urinsyra och till höger hur mediciner mot gikt fungerar, vilket diskuteras vidare i avsnitten 5 och 6 nedan (Figur 4: Vägen från puriner till urinsyra). Beroende på laboratoriet ligger normalvärdena för urinsyra mellan 3,6 mg/dL och 8,3 mg/dL. Ju högre urinsyrahalten i blodet är, desto större är risken för avlagringar av urinsyra i lederna och efterföljande giktattacker.
I andra däggdjur än människan och människoaporna bryter enzymet urikas ner urinsyra till det mer lösliga allantoinet, som lättare kan utsöndras i urinen. Människor som saknar detta enzym har högre nivåer av urinsyra och drabbas därför av gikt.
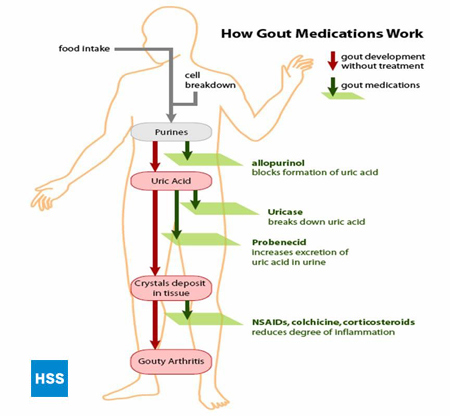
Figur 4: Vägen från puriner till urinsyra
Gikt kan utvecklas hos en person antingen på grund av att han/hon producerar för mycket urinsyra eller på grund av att han/hon inte kan avlägsna tillräckligt mycket urinsyra i urinen (eller båda). Den vanligaste orsaken till gikt (cirka 90 procent av fallen) är oförmågan att utsöndra tillräckligt mycket urinsyra i urinen. Denna oförmåga kan uppstå av flera olika anledningar. Den vanligaste är en genetisk defekt i ämnen som kallas organiska anjontransportörer i njurarna, vilket leder till en överdriven reabsorption av urinsyra från njurarna – och därmed för mycket urinsyra i blodet. En defekt i utsöndringen av urinsyra kan dock också uppstå på grund av läkemedel, t.ex. diuretika, lågdos aspirin eller alkohol. Defekt urinsyrautsöndring förekommer också när njurarna fungerar dåligt.
Omkring 10 % av fallen av gikt beror på överproduktion av urinsyra. När urinsyra överproduceras är den hög inte bara i blodet utan även i urinen, vilket ökar risken för både gikt och njursten. Vissa människor överproducerar urinsyra på grund av en genetisk defekt i ett enzym i purinnedbrytningsvägen (se figur 4) som leder till överaktivitet i denna väg. Eftersom celler innehåller DNA och DNA innehåller puriner kan allt som ökar nedbrytningen av celler i kroppen leda till mer urinsyra och gikt. Om en patient till exempel får kemoterapi för en tumör kan det, när behandlingen dödar tumörcellerna, utvecklas en giktattack eller njursten till följd av nedbrytningen av purinerna från dessa celler.
Livsmedel kan också leda till överproduktion av urinsyra, till exempel kött och köttfärssåsar och öl, som innehåller höga halter av puriner.
Män får gikt i större utsträckning än kvinnor och i yngre åldrar; förhållandet mellan män och kvinnor är 9:1. Den vanligaste åldern för insjuknande är mellan 40 och 60 år. Gikt är ganska sällsynt hos kvinnor tills de når klimakteriet. En teori är att östrogen blockerar anjonbytestransportören (se ovan) i njurarna, vilket gör att mer urinsyra utsöndras i urinen och därmed sänker nivån av urinsyra i blodet. Gikt börjar oftast i 40-60-årsåldern, även om det kan börja tidigare än i 40-årsåldern för dem som har en genetisk predisposition, och det kan också inträffa för första gången när någon är i 80-årsåldern.
I vissa fall kan skador utlösa ett giktanfall. En ”stubbning av tån” kan leda till en giktattack om det redan fanns tillräckligt med urinsyrakristaller som mättade brosket.
Oavsett mekanismen för den förhöjda urinsyran är den viktigaste händelsen vid gikt förflyttningen av urinsyrakristaller till ledvätskan. Kroppens försvarsmekanismer, inklusive de vita blodkropparna (neutrofiler) slukar urinsyrakristallerna, vilket leder till ett utsläpp av inflammatoriska kemikalier (så kallade cytokiner) som orsakar alla tecken på inflammation, inklusive värme, rodnad, svullnad och smärta. Denna cykel rekryterar också fler vita blodkroppar till leden, vilket påskyndar den inflammatoriska processen.
När man tänker på gikt har en användbar modell föreslagits av Wortmann.1 Urinsyrakristaller kan ses som tändstickor, som kan sitta still eller antändas. Kristaller kan finnas i åratal i brosket, eller till och med i ledvätskan, utan att orsaka inflammation. Sedan, vid någon tidpunkt, på grund av ett ökande antal kristaller eller en annan uppfordrande faktor, ”slås tändstickorna till” och inflammationen börjar. Denna analogi är viktig både för att begreppsliggöra urinsyrakristallerna i leden och för att förstå de olika typerna av giktbehandling (se nedan), varav en del angriper inflammationen (häller vatten på de flammande tändstickorna) och en del avlägsnar urinsyrakristallerna (tar bort tändstickorna).
(Tillbaka till början av artikeln)
Vilka leder är inblandade i giktartrit, och varför är det vanligast i foten?
Som med alla andra kända typer av artrit har gikt särskilda leder som den tenderar att angripa, och foten är den vanligaste platsen för gikt. Gikt gynnar särskilt bolleden, den så kallade 1:a metatarsophalangealleden, som är den första leden som är involverad hos 75 procent av patienterna och som i slutändan är involverad hos över 90 procent av dem som drabbas av detta tillstånd. (Figur 5: Placering av giktattacker). Man tror att denna led är särskilt involverad i gikt eftersom det är den led som får det högsta trycket per kvadratcentimeter när man går eller springer. Ankeln, mellanfoten och knäet är också vanliga platser för gikt, liksom slemsäcken som ligger över armbågen. Sent i gikt kan, om den inte behandlas, flera leder involveras, inklusive fingrarna och handlederna. Skulderleden är mycket sällan drabbad av gikt och höften i princip aldrig.
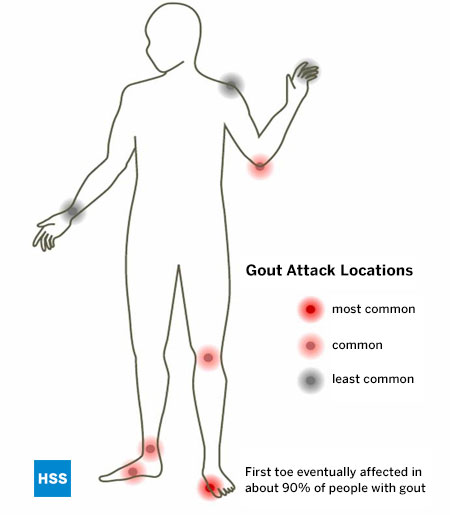
Figur 5: Lokalisering av giktattacker
Hur ser ett giktanfall ut och hur känns det? Hur ser en fot eller tå med gikt ut?
När gikt uppstår tenderar leden att vara extremt smärtsam och är varm, röd och svullen (Figur 6: Tå med akut giktattack). Den inflammation som ingår i en giktattack är systemisk, så feber och frossa, trötthet och illamående ingår inte sällan i bilden av en giktattack.
Figur 6: Tå med akut giktattack
Giktattacker kan inträffa i leder som ser normala ut eller i leder som har lätt synliga avlagringar av urinsyra. Dessa avlagringar kallas tophi (se figurer: Figur 7a och 7b: Tophi på fot och över akillessenan, Figur 8: Tophus på armbåge, Figur 9: Tophi på händer och Figur 10: stort tophus på finger) och kan finnas på många ställen, men särskilt på fötter och armbågar. I figur 9 är lillfingret på höger hand bandagerat eftersom vätska just avlägsnats från det, vilket visade på otaliga urinsyrakristaller.
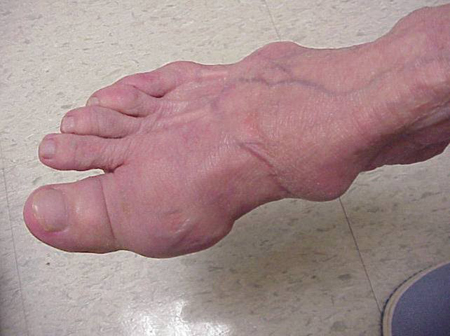
Figur 7a: Tophi på foten
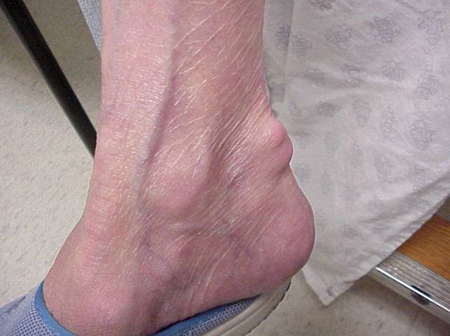
Figur 7b: Tophus över akillessenen
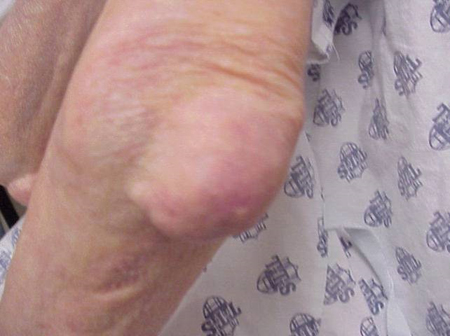
Figur 8: Tophi på armbåge
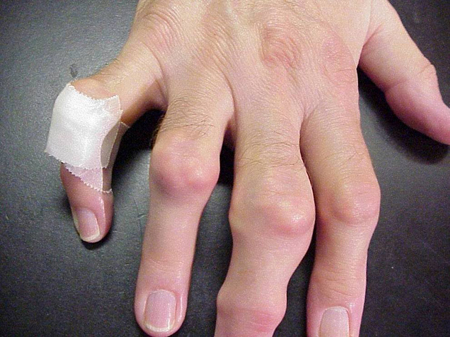
Figur 9: Tophi på händer
![]()
Figur 10: Stor topphus på finger
Om vissa giktattacker löser sig snabbt av sig själva, fortsätter majoriteten i en vecka, flera veckor eller till och med längre om de inte behandlas. Eftersom giktattacker vanligtvis är ganska smärtsamma och ofta gör det svårt att gå, kommer de flesta giktpatienter att begära specifik behandling för sitt smärtsamma tillstånd.
(Tillbaka till början av artikeln)
Hur diagnostiseras gikt?
Då behandlingen av gikt är livslång, är det mycket viktigt att ställa en definitiv diagnos. I ett tydligt fall kan en primärvårdsläkare ställa diagnosen gikt med stor säkerhet, men ofta finns det två eller flera möjliga orsaker till en inflammerad tå eller annan led som har några av giktkaraktärerna.
Diagnosen ställs genom att man identifierar urinsyrakristaller i ledvätska eller i en massa av urinsyra (tophus). Dessa kan ses genom att lägga en droppe vätska på ett objektglas och undersöka den med hjälp av ett polariserande mikroskop, som drar nytta av hur urinsyrakristaller böjer ljuset. En icke-reumatolog kan, när det är möjligt, ta bort vätska från leden genom att aspirera den med en liten nål och skicka den till ett laboratorium för analys. En reumatolog har sannolikt ett polariserande tillbehör på sitt mikroskop på sin mottagning. Giktkristaller har en nålliknande form och är antingen gula eller blå, beroende på hur de är arrangerade på objektglaset (se figur 11: Urinsyrakristaller under polariserande ljusmikroskopi).
![]()
Figur 11: Urinsyrakristaller under polariserande ljusmikroskopi
Det finns många omständigheter där det, hur idealiskt det än vore, inte finns något vätske- eller annat prov tillgängligt för att undersöka, men där man ändå behöver ställa en diagnos på gikt. En uppsättning kriterier har fastställts för att hjälpa till att ställa diagnosen gikt i denna situation (se tabell 1- Diagnos av gikt när ingen kristallidentifiering är möjlig).2
Dessa kriterier drar nytta av de egenskaper hos gikt som skiljer den från andra typer av inflammatorisk artrit, t.ex. reumatoid artrit. Till exempel tenderar inflammationen vid gikt att nå ett maximum inom 24 timmar, medan andra typer av artrit tenderar att utvecklas långsammare. På samma sätt är förekomsten av rodnad över en led, involvering av ”bunion”-leden och en hög nivå av urinsyra i blodet egenskaper som gör gikt mer sannolik. Diagnosen gikt ställs vid förekomst av 6 av de 10 kriterier som anges i tabell 1.
Tabell 1: Diagnos av gikt när ingen kristallidentifiering är möjlig
Helst ska 6 av 10 kännetecken vara närvarande av följande:
- Inflammation når ett maximum inom ett dygn (snabb acceleration av inflammation).
- Har en anamnes av liknande episod av inflammation
- Attack av artrit i en enda led.
- Rödhet över en involverad led (gikt är starkt inflammatorisk)
- Involvering av stortåbasen på ena sidan (den vanligaste platsen för gikt)
- Involvering av lederna i mitten av foten
- Urinsyraförhöjning vid blodprov
- Röntgenfynd av svullnad i lederna som inte är symmetrisk
- Ledsvätska testas för infektion och är negativ.
- Röntgen visar karakteristiska förändringar för gikt, inklusive cystor i ben och erosioner.
När diagnosen gikt har ställts måste individen utvärderas för giktkomplikationer:
- Ansamlingar av urinsyra (tophi) måste eftersökas, och de kan finnas på många ställen (se figur 7-10).
- Förfrågan bör göras om det finns en historia av njursten, eftersom en patient med gikt och njursten sannolikt kommer att kräva snabbare och mer aggressiv sänkning av urinsyra (se nedan) än en patient utan stenar, för att försöka förhindra återkommande stenbildning.
- En patient med gikt har i ett stort antal studier visat sig ha högre risk för kranskärlssjukdom, och bör få en utvärdering som är lämplig för kranskärlsrisken (till exempel laboratorietest för kolesterol- och triglyceridnivå).3
Det är viktigt att skador på skelettet till följd av gikt diagnostiseras, eftersom dokumenterade skador är en tydlig indikation för långtidsbehandling (se nedan). När skadan väl har börjat är det viktigt att sänka kroppens totala urinsyrenivå, vilket genom ekvilibrering leder till att urinsyran flyttas ut ur lederna. Detta beror på att blod- och lednivåerna av urinsyra når en viss nivå, som kallas ”steady state”, vid en given nivå av urinsyra i blodet. Om blodnivån sänks kommer också ledens nivå av urinsyra att successivt minska. Detta leder till att giktattackerna minskar eller helt upphör med tiden och till att tophi återabsorberas och krymper eller helt försvinner.
För att sänka den totala kroppens urinsyra kan man använda sig av olika tillvägagångssätt. Produktionen av urinsyra kan minskas i kroppen (till exempel med allopurinol, se nedan) eller utsöndringen av urinsyra kan ökas (till exempel med probenecid, se nedan). Kristallerna kan också brytas ner i kroppen (se 7a nedan, angående Rasburikas, och 7b nedan, angående pegylerat urikas), men användningen av denna mekanism studeras fortfarande för närvarande. Detta kan bidra till att förhindra ytterligare skador.
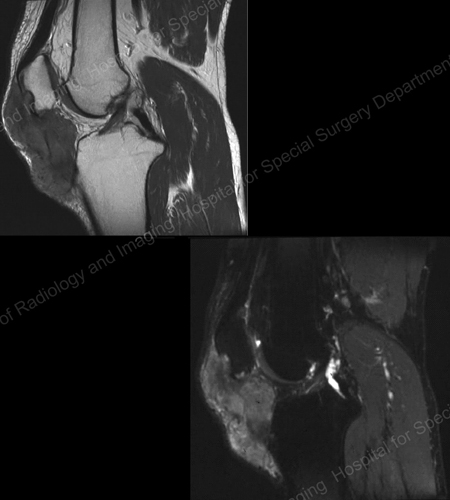
Röntgenstrålar är den vanliga avbildningstekniken för gikt (se figurerna 12-17: Figur 12: Gikt vid basen av 1:a tån, Figur 13: Gikt i de distala fingerlederna, Figur 14: Giktförändring och mjukdelsförkalkning vid basen av 1:a tån, Figur 15: Giktförstöring vid flera fingerleder, Figur 16: Giktorrosion vid proximala ulna vid armbågen, Figur 17: Röntgenundersökning av gikt vid armbågen: I särskilda fall, t.ex. när gikt måste skiljas från infektion eller tumör, kan magnetresonanstomografi (MRT) (Figur 18: MRT av knäet visar giktartad mjukvävnadsmassa och erosion av knäskålen) eller ultraljud (Figur 19: Power Doppler-studie som visar giktinflammation vid basen av den första tån) vara till hjälp.
![]()
Figur 12: Gout of the Base of the 1st Toe
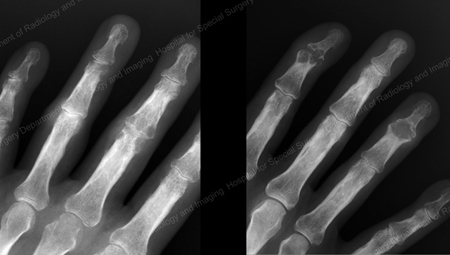
Figure 13: Gout of the Distal Finger Joints
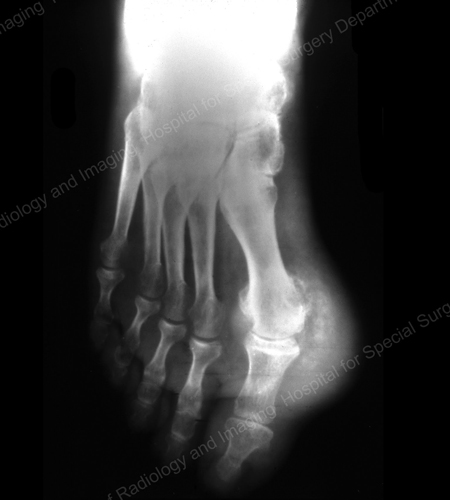
Figure 14: Gouty Change and Soft Tissue Calcification about the Base of the 1st Toe
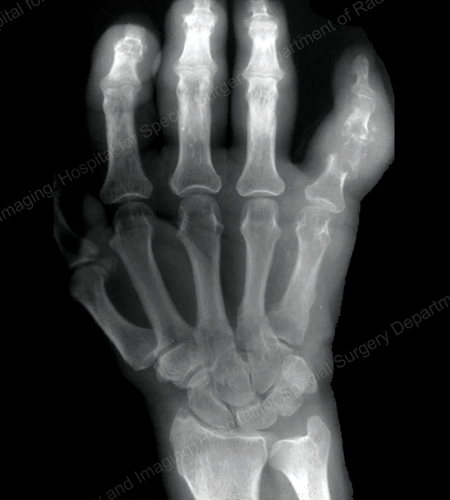
Figure 15: Gouty Destruction at Multiple Finger Joints
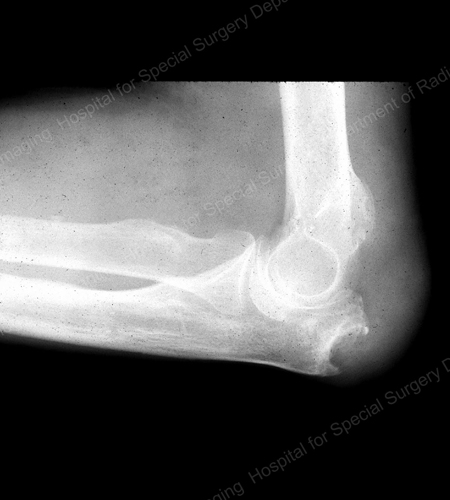
Figure 16: Gouty Erosion at the Proximal Ulna at the Elbow
Figure 17: Stor topphus som ses som mjukdelsmassa vid armbågen
Figur 18: Stor topphus som ses som mjukdelsmassa vid armbågen
Figur 18: MRT av knäet som visar en giktartad mjukdelsmassa och erosion av knäskålen
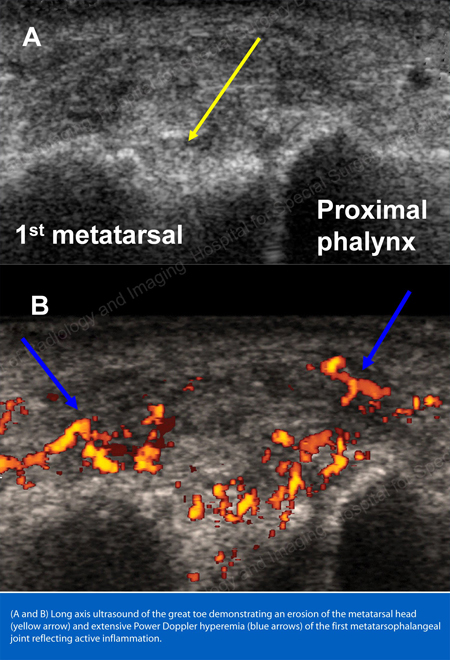
Figur 19: Power Doppler-studie som visar giktinflammation vid basen av 1:a tån
De röda och heta lederna, tillsammans med snabb acceleration av ledsmärta, tyder starkt på gikt, och identifiering av tophi, om de finns (se figurerna 7-10) hjälper ytterligare.
Särskilt bör man anstränga sig för att skilja gikt från de andra kristallinducerade typerna av artrit. Till exempel pseudogikt, som orsakas av en annan typ av kristall (kalciumpyrofosfat), orsakar samma typ av varm, röd led och samma snabba acceleration av smärta som gikt. Pseudogikt kan särskiljas genom att man på röntgen ser kalkavlagringar i lederna, som avlagrar sig på ett annat sätt än vid gikt. När vätska undersöks från en inflammerad led vid pseudogikt kan man se den specifika orsakande kristallen.
En tredje typ av kristallinducerad artrit, hydroxyapatitdepositionssjukdom, har en typ av kristall som kräver särskilda undersökningar (en sådan undersökning är elektronmikroskopi) för att identifieras. Förekomsten av dessa andra typer av kristallrelaterad inflammation understryker ytterligare värdet av att identifiera urinsyrakristaller som orsak till en viss patients artrit närhelst det är möjligt, för att försäkra sig om att rätt tillstånd behandlas.
(Tillbaka till början av artikeln)
Hur kan en giktattack behandlas?
Hanteringen av en akut giktattack skiljer sig mycket från förebyggande av efterföljande attacker. Se figur 4 för övergripande tillvägagångssätt för behandling och förebyggande av gikt.
Behandlingar som används för att förebygga, till exempel allopurinol (se nedan), kan faktiskt förvärra situationen om de ges under ett anfall och måste därför hållas tillbaka tills anfallet har försvunnit i flera veckor.
Det finns ett antal åtgärder som kan hjälpa till att lösa ett anfall av gikt. Se tabell 2 för en sammanfattning av behandlingsstrategier för akut gikt. En princip är att behandling av en giktattack bör sättas in snabbt, eftersom snabb behandling ofta kan belönas med en snabb förbättring.
Om en giktattack tillåts pågå mer än någon dag eller så innan behandling sätts in kan svaret på behandlingen bli mycket långsammare.
Tabell 2: Läkemedel för behandling av akuta giktattacker
- Icke-steroida antiinflammatoriska läkemedel (NSAID) eller COX-2-hämmare
Exempel på NSAID: Exempel på NSAID: Naproxen 500 mg två gånger dagligen, indometacin 25 mg tre gånger dagligen. Exempel på COX-2-hämmare: celecoxib 200 mg två gånger dagligen. Möjliga biverkningar: Förhöjt blodtryck, svullnad i vristen, magbesvär, magsjuka (långvarig användning kan ha en ökad risk för hjärtinfarkt eller stroke, men giktanvändning är i allmänhet mycket kortvarig). Använd med försiktighet vid njur- eller leverproblem.- Antiinflammatoriska kortikosteroider
Exempel på antiinflammatoriska kortikosteroider: Prednison 40 mg första dagen, 30 mg andra dagen, 20 mg tredje dagen, 10 mg fjärde dagen. Möjliga biverkningar: Förhöjt blodtryck, förhöjt blodsocker, humörförändringar. Kortvarig användning, som vid gikt, tolereras i allmänhet mycket bättre än långvarig användning. Används med försiktighet om man är diabetiker.- Kolchicin
Förr användes höga doser kolchicin vid giktattacker, men detta tenderade att orsaka diarré hos ett stort antal patienter. Det har visat sig att lägre doser colchicin är lika effektiva som höga doser vid ett giktanfall och tolereras mycket bättre. Om man utgår från att det inte finns några andra medicinska problem som kräver en anpassad dos, skulle en patient vid en giktattack få två kolchicintabletter, 0,6 mg vardera, så snart som möjligt efter det att en giktattack har börjat. De skulle sedan få ytterligare en tablett en timme senare. Colchicin-dosen måste justeras hos patienter med kraftigt nedsatt njurfunktion. Kolchicin har interaktioner med vissa andra läkemedel, framför allt klaritromycin (Biaxin®).- Lokala steroidinjektioner
Exempel på steroidinjektioner: olika doser används beroende på storleken på den berörda leden och flera olika preparat finns tillgängliga. Möjliga biverkningar: 1-2 % av gångerna kan en lokal reaktion på injektionen uppstå, och leden kan tillfälligt försämras nästa dag, vilket kräver isläggning. Hos diabetiker kan en enda lokal injektion tillfälligt höja blodsockret.
a) Fysiska åtgärder vid behandling av ett akut giktanfall: Det är viktigt att komma bort från foten om giktattacken är i nedre extremiteten. Att försöka ignorera attacken kan leda till en mer långvarig varaktighet. Lokal is har visat sig hjälpa (i högst 10 minuter åt gången för att undvika hudskador). Benhöjning är till hjälp för vissa.
b) Läkemedel vid akut gikt:
- Icke-steroida antiinflammatoriska medel och COX-2-hämmare är den viktigaste behandlingen vid akuta giktattacker hos patienter som inte har någon kontraindikation för dem. Dessa läkemedel inkluderar sådana medel som naproxen (Naprosyn®), ibuprofen (Motrin®), celecoxib (Celebrex®), indometacin (Indocin®) och många andra. Dessa medel minskar tillförlitligt inflammation och smärta vid gikt. Patienter med magsår, högt blodtryck, kranskärlssjukdom och vätskeretention måste dock vara försiktiga med dessa medel, även under de korta kurer (vanligtvis 3-7 dagar) som behövs för att lösa en giktattack. De doser av icke-steroida antiinflammatoriska medel som behövs för att lösa en giktattack är på den högre sidan, eftersom full antiinflammatorisk effekt behövs. Se exempel på dosering i tabell 2. Doseringsnivåer från receptfria läkemedel, till exempel ibuprofen på 200 mg, två tabletter tre gånger om dagen, är ofta otillräckliga.
- Kortikosteroider, till exempel prednison och metylprednisolon (Medrol®), är antiinflammatoriska medel som är ganska effektiva mot giktattacker. Antiinflammatoriska steroider är mycket olika i verkan och biverkningar jämfört med steroider med manligt hormon. Antiinflammatoriska steroider har långsiktiga risker, t.ex. benförtunning och infektioner, men risken för korttidsbehandling (t.ex. 3-7 dagar) är relativt liten. Dessa medel kan höja blodtrycket och blodsockret, så de kan vara ett problem för dem med okontrollerad hypertoni eller okontrollerad diabetes mellitus.
- Colchicin (Colcrys®) har en roll i både förebyggande och behandling av giktattacker (se nedan för diskussion om dess roll i förebyggande syfte). Se uppgifter om kolchicin vid giktattacker i tabell 2. En attraktiv egenskap hos kolchicin är hur specifikt det är. Det kan till exempel lösa en giktattack, men det hjälper inte mot ett uppblossande av reumatoid artrit. Om nivån av colchicin byggs upp för högt, vilket den kan göra om en vanlig dos ges till en patient med svår njursjukdom, kan toxicitet uppstå, t.ex. undertryckande av produktionen av blodkroppar. Tidigare användes colchicin även intravenöst utöver den orala användningen. Intravenös användning kan vara mycket effektiv, och orsakar inte diarré på detta sätt, men detta medel måste ges ytterst försiktigt, eftersom ett fel i doseringen kan stänga av benmärgens produktion av blodkroppar och potentiellt vara dödligt. Av denna anledning används intravenöst colchicin mycket sällan idag. Patienter frågar ofta varför colchicin, som har funnits tillgängligt i varumärkeslös form i många år, nu är ett märkesläkemedel (Colcrys®). Detta är ett resultat av FDA:s ansträngningar att granska och standardisera tillverkningen av läkemedel som har funnits länge och inte tidigare granskats av FDA. Colchicin är ett av ett litet antal läkemedel där nya studier har gjorts (t.ex. av läkemedelsinteraktioner och omvärdering av dosering) där FDA har beviljat varumärkesstatus till en tillverkare trots att den varumärkeslösa formen länge har funnits tillgänglig.
- Lokal injektion av kristallina preparat av kortikosteroid kan vara ett utmärkt alternativ om en person har en enskild giktattack i en enda led. Formuleringar som injiceras är bland annat metylprednisolonacetat (Depo-Medrol®), triamcinolon (Aristospan®) och betametason (Celestone®). Av dessa preparat är det betametason som varar kortast tid i leden av dessa preparat, men gikt tenderar att vara självbegränsande inom några veckor i alla fall, så detta alternativ kan vara ganska framgångsrikt. Fördelen med betametason är en minskad sannolikhet för tillfälligt förvärrade utbrott dagen efter injektionen, vilket är den vanligaste biverkningen vid lokala steroidinjektioner. Lokal injektion innebär också en mycket liten risk för att introducera en infektion i leden, men har den fördelen att om gikt ännu inte slutgiltigt har diagnostiserats kan ett vätskeprov tas via samma nål och analyseras med avseende på förekomst av urinsyrakristaller.
(Tillbaka till början av artikeln)
Hur kan ett giktanfall förebyggas?
Dietens roll i förebyggandet av gikt: Eftersom livsmedel direkt kan utlösa giktattacker är det uppenbart att patienter med gikt bör få rådgivning om vilka livsmedel som är mest benägna att framkalla attacker. Kostkontroll kan vara tillräcklig hos en patient med lätt förhöjd urinsyra, t.ex. 7,0 mg/dl (observera att varje urinsyranivå över 6,0 anses vara förhöjd för en giktpatient, även om den ligger inom det som laboratoriet kallar ”normalområdet”)
För dem med en högre nivå, t.ex. 10.0 mg/dL, kan kost i sig själv vanligtvis inte förebygga gikt. I det senare fallet minskar till och med en mycket strikt diet bara blodets urinsyra med cirka 1 mg/dl, vilket i allmänhet inte är tillräckligt för att förhindra att urinsyra fälls ut i lederna. Den gräns där patienter med gikt tycks minska antalet attacker dramatiskt är när urinsyranivån hamnar under 6,0 mg/dl.4
Med ovanstående förbehåll är det bra att uppmärksamma kosten hos giktpatienter, och särskilt när man först börjar med medicinering för att sänka urinsyran (som paradoxalt nog kan utlösa giktattacker till en början). Det finns några grundläggande principer för kost vid gikt som har stått sig i en rad olika studier: begränsa rött kött och köttfärssåsar, begränsa skaldjur och begränsa alkohol, särskilt öl.5,6 Rött kött och skaldjur (t.ex. pilgrimsmusslor, räkor och musslor) bör helst ätas mer sällan och i mindre portioner (t.ex. 3 oz). Alla typer av alkohol leder till att mer urinsyra återabsorberas av njurarna, vilket höjer urinsyranivåerna i blodet, men öl har sin egen höga purinhalt och bidrar därför till förhöjda urinsyranivåer i blodet på två olika sätt. Vegetabiliskt protein bryts ner till purin, men verkar inte vara en betydande bidragande faktor till gikt. Mjölkprodukter med låg fetthalt verkar, trots att milt protein bryts ner till purin, inte heller bidra till risken för gikt (och kan till och med vara skyddande).5 Vissa kolhydrater, t.ex. havregrynsgröt, vetegroddar och kli, har ett måttligt purininnehåll men har inte visat sig vara betydande riskfaktorer för gikt. För dem som är intresserade av att uppnå maximal sänkning av urinsyra med hjälp av kosten finns två ”Gout Haters Cookbooks” listade i avsnittet ”Böcker om gikt” nedan. och alla deras fyra kokböcker kan köpas på nätet.
b) Den fysiska aktivitetens roll i förebyggandet av gikt: Tillsammans med kost kan fysisk aktivitet hjälpa till med viktminskning, och gikt har förknippats med övervikt.7 Hos patienter med väletablerad gikt, särskilt om röntgenbilder har visat ledskador i foten, är det rimligt med ett motionsprogram med låg belastning. Ett träningsprogram i kombination med diet vid gikt kan minska risken för attacker.7 Om en attack verkar vara på väg i nedre extremiteten är det klokt av patienterna att försöka ta sig ner från fötterna, eftersom stötar verkar förvärra giktattacker. Indikationer på att en giktattack är på väg är lokal svullnad, värme, rodnad och ömhet i en led, särskilt i fot, fotled eller knä. Vissa patienter har feber och frossa som första varning om att en giktattack är på väg.
c) Medicineringens roll i förebyggande av gikt: (Se tabell 3 för en sammanfattning av läkemedel för att förebygga giktattacker.)
Tabell 3: Läkemedel för att förebygga giktattacker
- Allopurinol och febuxostat: för att minska produktionen av urinsyra
- Probenecid och lesinurad: För att öka utsöndringen av urinsyra
- Pegloticas: För att öka nedbrytningen av urinsyra
- Colchicin: För att minska urinsyrakristallernas förmåga att orsaka inflammation.
1. Standardläkemedel för att förebygga giktattacker:
i. Colchicin (Colcrys®): Med hjälp av analogin med ”tändstickor” som diskuterades ovan1 kan användning av colchicin ses som att ”dämpa” urinsyra-”tändstickorna”. Colchicin sänker inte kroppens lager av urinsyra, men det minskar intensiteten i kroppens inflammatoriska reaktion på dessa kristaller. Nya studier har visat att åtminstone en av colchicinets verkningsmekanismer är att det verkar genom att förhindra en kaskad av reaktioner som leder till produktion av interleukin 1-beta, som är ett inflammatoriskt protein (cytokin), vilket är viktigt vid giktinflammation.8
När det används som en eller två tabletter per dag (0,6 mg vardera) tolererar de flesta människor detta läkemedel väl, och denna dosering kan bidra till att förebygga giktattacker. Vissa läkare skulle börja med colchicin efter en mycket svår eller två måttligt svåra giktattacker, och utöver det använda allopurinol. Om en patient har två giktattacker inom samma 12 månader rekommenderas i allmänhet att patienten behandlas med ett läkemedel för att sänka urinsyran, vilket colchicin inte åstadkommer. Se nedan för en diskussion om de urinsyrasänkande medlen, allopurinol och probenecid. Det finns en sällsynt effekt på nerver och muskler vid långvarig användning av colchicin, och ett blodprov från muskeln (CPK) övervakas med ungefär sex månaders mellanrum hos patienter som regelbundet tar colchicin. Colchicin har också en viktig roll när patienter börjar behandling med allopurinol (se nedan) för att förhindra den ökning av giktattacker som kan ske när allopurinol påbörjas. Colchicinet avbryts i det fallet ofta efter ungefär sex månader, förutsatt att inga giktattacker har inträffat.
ii. Allopurinol: Detta medel är för närvarande det mest använda läkemedlet för att förebygga gikt. Allopurinol blockerar enzymet xantinoxidas, som blockerar nedbrytningen av puriner och därmed minskar kroppens totala mängd urinsyra. Allopurinol är effektivt för att förebygga gikt oavsett vilken mekanism som ligger bakom den förhöjda urinsyran. Oavsett om en person tillverkar för mycket urinsyra eller har svårt att utsöndra den via njurarna leder allopurinols minskning av urinsyraproduktionen till samma mål: en minskad total urinsyra i kroppen.
Inom en vecka efter att ha tagit en dos sänks urinsyran signifikant av allopurinol. Den vanligaste biverkningen av allopurinol är en ökning av giktattacker tidigt under behandlingen. Av denna anledning påbörjas det inledningsvis ofta tillsammans med kolchicin (se ovan), så att medan ”tändstickorna ”1 långsamt avlägsnas, ”dämpas” de som återstår. Andra biverkningar av allopurinol är hudutslag, avvikelser i leverblodprov och ibland en minskning av antalet vita blodkroppar. Ampicillin, ett antibiotikum, verkar orsaka fler utslag hos patienter som redan tar allopurinol. En sällsynt men mycket allvarlig biverkning är allopurinols överkänslighetssyndrom, som kan visa sig med svåra utslag tillsammans med allvarliga lever- och blodcellsavvikelser. Detta syndrom har rapporterats vara mer sannolikt om patienten har onormal njurfunktion.9 Även om det finns en betydande debatt på denna punkt10 , är man allmänt överens om att patienter med onormal njurfunktion bör börja med allopurinol i låga doser och bygga upp dem, för att säkerställa att allopurinol utsöndras effektivt. Urinsyranivån hos dessa patienter följs noga, och urinsyranivån används som vägledning när allopurinoldosen långsamt ökas. Allopurinolöverkänslighetssyndromets svårighetsgrad är en påminnelse om att specifika kriterier måste användas för att avgöra vilka patienter som ska behandlas med allopurinol (se tabell 4: Skäl att använda läkemedel för att sänka urinsyra).
Tabell 4: Skäl att använda läkemedel för att sänka urinsyra
- Gikt med mer än två attacker per år, oavsett om det beror på överproduktion av urinsyra eller svårigheter att utsöndra den
- Kroniska synliga ansamlingar av urinsyra (tophi)
- Hög urinsyrahalt i urinen (mer än 800 mg per dygn), särskilt om det finns en anamnes på njursten
- Svikande av andra alternativ för att kontrollera giktartriten (t.ex, misslyckande med probenecid)
- När en person får kemoterapi för en leukemi eller ett lymfom och det förväntas att många tumörceller kommer att dödas (eftersom en av cellernas nedbrytningsprodukter är purin som bryts ner till urinsyra)
iii. Febuxostat (Uloric®): Detta läkemedel godkändes av FDA i februari 2009 för behandling av patienter med gikt genom att sänka deras urinsyrenivåer. Det fungerar på samma sätt som allopurinol genom att det hämmar xantinoxidas, ett nyckelenzym i den väg som producerar urinsyra, och minskar därmed kroppens totala urinsyrenivå.
Likt allopurinol är den vanligaste biverkningen av febuxostat att gikt blossar upp efter att läkemedlet påbörjats. Liksom med allopurinol är det rimligt att när det är möjligt lägga till ett förebyggande läkemedel, till exempel colchicin, under åtminstone de första sex månaderna efter att febuxostat börjat användas för att undvika giktutbrott. Senare, när den totala urinsyran i kroppen minskar, behövs detta i allmänhet inte längre.
En potentiell fördel med febuxostat är att det strukturellt skiljer sig ganska mycket från allopurinol, och därför kan det sannolikt användas hos patienter som är allergiska mot allopurinol. Endast ett begränsat antal patienter som var allergiska mot allopurinol har studerats hittills, men läkemedlet tolererades hos dessa patienter. En annan fördel är att dess utsöndring sköts mer av levern än av njurarna, till skillnad från allopurinol, och febuxostat kan därför ha en viss fördel hos patienter med nedsatt njurfunktion.
Till skillnad från allopurinol, som interagerar med warfarin (Coumadin®), hade febuxostat inte denna interaktion när det studerades. Febuxostat är godkänt av FDA att börja med 40 mg dagligen, och om urinsyran inte har nått målet (mindre än 6,0 mg/dL) efter två veckors behandling kan dosen ökas till 80 mg dagligen. Dosen 80 mg febuxostat förde fler patienter till mindre än 6 mg/dL urinsyra än 300 mg allopurinol, den dos av allopurinol som oftast används. Reumatologer justerar ofta allopurinoldoser högre än 300 mg när det behövs för att nå målet för urinsyra, även om litteraturen om högre doser av allopurinol är begränsad.
Patienter med kontrollerad urinsyranivå och som klarar sig bra på allopurinol verkar inte ha någon anledning att byta till detta nya medel, med tanke på allopurinols lägre kostnad och 40-åriga historia av en övergripande mycket god säkerhetsredovisning (se diskussionen om ”Allopurinol” ovan).
I mars 2018 publicerades en studie om allopurinols kontra febuxostats hjärtsäkerhet. I denna studie undersöktes 5 000 patienter, som alla hade en viss historia av kardiovaskulär sjukdom, antingen hjärtinfarkt, stroke, min-stroke eller behov av akut hjärtkirurgi för kranskärlssjukdom. I studien undersöktes om en kombination av kardiovaskulära utfall (hjärtattack, stroke, hjärtdöd, ministröma, akut hjärtkirurgi för kranskärlssjukdom) var vanligare i allopurinol- eller febuxostatgruppen. För kombinationen av dessa utfall var de två läkemedlen likvärdiga. Däremot var hjärtdöd högre i febuxostatgruppen. Det fanns vissa problem med att tolka studien, eftersom nästan alla patienter som dog redan hade slutat med sin giktmedicinering, oavsett om det var allopurinol eller febuxostat. Det fanns också ett högt bortfall i den femåriga studien. Många reumatologer anser inte att detta är en definitiv studie, och det finns andra data som inte visar på ökad hjärtrisk med febuxostat. FDA har dock tolkat denna studie och satt en varning på febuxostat att det ska användas i andra hand, efter allopurinol.
Nu när FDA har satt denna varning på febuxostat skulle vi, även hos personer med njuravvikelser, sannolikt börja med allopurinol först. För personer som redan står på febuxostat och som aldrig tagit allopurinol är det ett beslut från fall till fall om man ska byta till allopurinol. Det är ett svårt beslut, eftersom de tolererar febuxostat och kanske inte tolererar allopurinol. Allopurinol har en högre risk för allvarliga hudreaktioner hos personer med njurfunktionsavvikelse, och personer med denna avvikelse är ofta de som står på febuxostat. Efter att ha övervägt alla dessa uppgifter har många patienter i denna situation valt att fortsätta med febuxostat, men varje person, tillsammans med sin läkare, fattar detta beslut.
iv. Probenecid: Detta läkemedel ökar mängden urinsyra som utsöndras i urinen, genom att minska den mängd som återabsorberas av njurarna. Läkemedel som kan få mer urinsyra att komma ut i urinen kallas uricosurika. Probenecid är det huvudsakliga sådana medel som används i USA. Probenecid kan vara framgångsrikt när det gäller att få ner urinsyran i blodet under 6,0 och minska eller förhindra giktattacker.
Likt allopurinol kan ett ökat antal giktattacker inträffa när probenecid påbörjas, och av denna anledning ges ofta colchicin under de första sex månaderna av behandlingen. Till skillnad från allopurinol kan dock probenecid tidigt i behandlingen öka urinsyran i urinen, vilket kan leda till utveckling av en njursten. Av denna anledning är det rimligt att kontrollera ett 24-timmars urinprov med avseende på urinsyra innan probenecid påbörjas, och om detta resultat är >800 mg/24 timmar bör denna behandling omprövas. Om resultatet är gränsfall rekommenderas patienten åtminstone att dricka extra mycket vätska för att förebygga njursten tidigt i behandlingen. Det finns också läkemedel som kan ändra urinens surhetsgrad, och genom att alkalinisera urinen kan man i sådana fall minska risken för njursten (urinsyra är mer löslig i alkaliskt medium, så det är mindre sannolikt att den kristalliserar). Probenecid kan också orsaka utslag, men verkar mindre sannolikt än allopurinol att orsaka en mycket allvarlig överkänslighetsreaktion. Probenecid är inte effektivt om en patient har njurdysfunktion . Demonstration av effektiviteten av lesinurad, i kombination med allopurinol, för att få patienterna att nå sitt urinsyramål.
12 Sundy JS et al: Reduction of Plasma Urate Levels Following Treatment With Multiple Doses of Pegloticase (Polyethylene Glycol-Conjugated Uricase) in Patients With Treatment-Failure Gout: Resultat av en randomiserad fas II-studie. Arthritis Rheum 58:9, 2882-2891, 2008.
13 Sundy JS et al: Efficacy and Safety of Intravenous Pegloticase (PGL) in treatment failure gout (TFG): Resultat från Gout-1 och Gout-2. European League Against Rheumatism Abstract THU0446, juni 2009. Sammanfattning från European League Against Rheumatism Meeting 2009
14 Baraf, HSB et al: Reduction of tophus size with pegloticase (PGL) in treatment failure gout (TFG): Results from Gout-1 and Gout-2, European League Against Rheumatism Abstract OP-0047, juni 2009. Sammanfattning från European League Against Rheumatism Meeting 2009
15 So A et al: A pilot study of IL-1 inhibition by anakinra in acute gout. Arthritis Research & Therapy 9(2):R28, 2007. Tidiga uppgifter om att anakinra var effektivt vid uppblossande gikt.
16 Terkeltaub R et al: The interleukin 1 inhibitor rilonacept in treatment of chronic gouty arthritis: results of a placebo-controlled, monosequence crossover, non-randomised, single-blind pilot study. Annals of Rheumatic Disease 68:1613-1617, 2009
17 So A at al: Canakinumab (ACZ885) Vs. triamcinolonacetonid for Treatment of Acute Flares and Prevention of Recurrent Flares in Gouty Arthritis Patients Refractory to or Contraindicated to NSAIDs and/or Colchicine. American College of Rheumatology Abstract LB4, oktober 2009. Sammanfattning från American College of Rheumatology Meeting, oktober 2009
18 Fitz-patrick D et al: Abstract 150: Effects of a Purine Nucleoside Phosphorylase Inhibitor, BCX4208, on the Serum Uric Acid Concentrations in Patients with Gout. Abstract from the American College of Rheumatology Meeting November 2010.
(Go back to top of article)
Updated: 12/18/2017
Authors

Attending Physician, Hospital for Special Surgery
Professor of Clinical Medicine, Weill Cornell Medical College