Neutropeni
Listan över alla potentiella orsaker till neutropeni är inte kort. Etiologin för neutropeni kan konceptuellt ses på två breda sätt, per mekanism eller etiologisk kategori.
Mekanismerna som orsakar neutropeni är varierande och inte helt förstådda. I många fall uppstår neutropeni efter långvarig exponering för ett läkemedel eller annan substans, vilket resulterar i minskad neutrofilproduktion av hypoplastisk benmärg. Detta tyder på en direkt stamcellstoxisk effekt. I andra fall krävs upprepad men intermittent läkemedels- eller annan exponering. Detta tyder på en immunmekanism, även om denna idé inte har bevisats. I många kliniska situationer är den exakta exponeringen och dess varaktighet i förhållande till uppkomsten av neutropeni inte känd.
Med tanke på denna ofullständiga förståelse av mekanismerna för neutropeni är det enklare att behålla en klassificering enligt en bred etiologisk kategori. I detta schema kan etiologin för neutropeni klassificeras som antingen medfödd (ärftlig) eller förvärvad. Även om denna kategorisering kan ha begränsad klinisk diagnostisk nytta kan den vara användbar för att tydligt skilja ärftliga orsaker till neutropeni från de många förvärvade orsakerna. När det gäller ärftliga neutropenier kan dessa sjukdomar ytterligare beskrivas som associerade med isolerad neutropeni eller med andra defekter, vare sig de är immunologiska eller fenotypiska.
Många ärftliga sjukdomar beror på mutationer i genen som kodar för neutrofil elastas, ELA2. Flera alleler är inblandade. De vanligaste mutationerna är introniska substitutioner som inaktiverar en skarvplats i intron 4. Andra gener än ELA2 är också inblandade. I tabellen nedan förtecknas några av de genetiska tillstånd som är inblandade; det rör sig om ovanliga tillstånd.
Tabell 1. Genetiska (ärftliga) tillstånd vid agranulocytos (Öppna tabellen i ett nytt fönster)
|
Syndrom |
Inheritance |
Gene |
Clinical Features |
|
Cyclic neutropenia |
Autosomal dominant |
ELA2 |
Alternate 21-day cycling of neutrophils and monocytes |
|
Kostmann syndrome |
Autosomal recessive |
Unknown |
Stable neutropenia, no MDS or AML |
|
Severe congenital neutropenia |
Autosomal dominant |
ELA2 (35-84%) |
Stable neutropenia, MDS or AML |
|
Autosomal dominant |
GFI1 |
Stable neutropenia, circulating myeloid progenitors, lymphopenia |
|
|
Sex linked |
Wasp |
Neutropenic variant of Wiskott-Aldrich syndrome |
|
|
Autosomal dominant |
G-CSFR |
G-CSF–refractory neutropenia, no AML or MDS |
|
|
Hermansky-Pudlak syndrome type 2 |
Autosomal recessive |
AP3B1 |
Severe congenital neutropenia, platelet dense-body defect, oculocutaneous albinism |
|
Chediak-Higashi syndrome |
Autosomal recessive |
LYST |
Neutropenia, oculocutaneous albinism, giant lysosomes, impaired platelet function |
|
Barth syndrome |
Sex linked |
TAZ |
Neutropenia, often cyclic; cardiomyopathy, methylglutaconic aciduria |
|
Cohen syndrome |
Autosomal recessive |
COH1 |
Neutropenia, mental retardation, dysmorphism |
|
Source: Modified from Berliner et al, 2004. AML = acute myeloid leukemia; G-CSF = granulocyte colony-stimulating factor; MDS = myelodysplastic syndrome. |
|||
Causerna till förvärvad neutropeni är komplexa, men de flesta är relaterade till tre huvudkategorier: infektion, läkemedel (både direkt toxiska eller immunmedierade) och autoimmunitet. Kronisk godartad neutropeni, eller kronisk idiopatisk neutropeni, verkar vara en överlappningssjukdom med ärftliga och förvärvade former, och kan ibland inte särskiljas. Vissa neutropeniska patienter har en tydlig anamnes och ett tydligt familjemönster, medan andra inte har någon anamnes, få blodprovsbestämningar och en okänd varaktighet av neutropenin. Denna grupp patienter kan ha ärftlig eller förvärvad neutropeni. Nedan följer en kort sammanfattning av både medfödda och förvärvade neutropeniska störningar.
Het är en medfödd neutropeni med associerade immundefekter
Neutropeni med onormala immunglobuliner observeras hos individer med X-bunden agammaglobulinemi, isolerad immunglobulin A (IgA)-brist, X-bunden hyperimmunoglobulin M (XHIGM)-syndrom och dysgammaglobulinemi typ I. Vid XHIGM, som beror på mutationer i CD40-liganden, kan patienterna faktiskt ha normala eller förhöjda IgM-nivåer men tydligt minskade IgG-nivåer i serum. Vid alla dessa sjukdomar är infektionsrisken hög och behandlingen är intravenöst immunglobulin (IVIG).
Patienter med retikulär dysgenes uppvisar svår neutropeni, ingen cellmedierad immunitet, agammaglobulinemi och lymfopeni. Livshotande infektioner förekommer som är refraktära mot granulocytkolonistimulerande faktor (G-CSF). Benmärgstransplantation är den bästa behandlingen.
Kongenital eller kronisk neutropeni
Svår medfödd neutropeni (SCN), eller Kostmanns syndrom, orsakas oftast av en recessiv nedärvning och förekommer i avlägsna, isolerade befolkningar med hög grad av släktskap. Autosomalt dominanta och sporadiska fall har också rapporterats och beror oftast på mutationer i G-CSF-receptorn. Det finns ingen enhetlig genetisk defekt för detta syndrom. Mutationer i ELA2, som är orsakande för cyklisk neutropeni (se nedan) är inte tillräckliga för att förklara fenotypen för Kostmann-liknande SCN.
Patienterna presenterar sig vid 3 månaders ålder med återkommande bakterieinfektioner. Munnen och perirectum är de vanligaste infektionsplatserna. Denna typ av neutropeni är allvarlig och behandlingen är G-CSF. Risken för konvertering till myelodysplastiskt syndrom (MDS)/akut myeloisk leukemi (AML) med monosomi 7 efter G-CSF-behandlingar är förknippad med ytterligare förvärvade mutationer. De flesta av dessa fall orsakas av en mutation i G-CSF-receptorn. Patienter vars tillstånd svarar kliniskt på G-CSF behandlas för livet.
En del patienter med andra former av SCN tycks ha mutationer i GFI1, en zinkfinger transkriptionell repressor-gen som är involverad i hematopoietiska stamcellers funktion och beslut om linjetillhörighet.
Cyklisk neutropeni (CN) kännetecknas av periodiska anfall av neutropeni i samband med infektioner, som följs av en återhämtning av det perifera antalet neutrofiler. Periodiciteten är cirka 21 dagar (intervall, 12-35 d). Granulocytprekursorer försvinner från märgen före varje neutrofil nadir i cykeln på grund av accelererad apoptos av myeloida progenitorceller. Vissa fall kan vara genetiskt betingade med en autosomal recessiv nedärvning. Andra fall kan bero på ett autosomalt dominant arv. I vissa sporadiska fall av CN har patienterna mutationer i ELA2.
Personer med CN uppträder vanligtvis som spädbarn eller barn, men förvärvade former av CN i vuxen ålder förekommer. Prognosen är god med ett godartat förlopp. 10 % av patienterna drabbas dock av livshotande infektioner. Behandlingen av cyklisk neutropeni är daglig G-CSF.
Kronisk godartad neutropeni
Familiell kronisk godartad neutropeni, eller godartad etnisk neutropeni, är en sjukdom med ett autosomalt dominant ärftlighetsmönster som observeras hos afrikansk, jemenitisk judisk, etiopisk judisk, arabisk, karibisk och västindisk härkomst. I befolkningar med afrikansk och jemenitisk judisk härstamning visar genetiska studier ett starkt samband med en polymorfism med en enskild nukleotid i DARC-genen. Patienterna är vanligtvis symtomfria och infektionerna är milda. Drabbade individer med kronisk godartad neutropeni har en generellt sett låg infektionsrisk och ingen specifik behandling krävs.
I icke-familjära kroniska benigna neutropenier är milda infektioner med ett benignt förlopp typiska för denna sjukdom. ANC reagerar dock på stress, såsom infektion, kortikosteroider och katekolaminer.
Idiopatisk kronisk svår neutropeni
Idiopatisk kronisk svår neutropeni är en uteslutningsdiagnos. Drabbade patienter uppvisar infektioner och svår neutropeni.
Neutropeni associerad med fenotypiska avvikelser
Shwachmans syndrom (Shwachman-Diamond) har ett autosomalt recessivt ärftlighetsmönster. Neutropenin är måttlig till svår, med en dödlighet på 15-25 %, och syndromet uppträder i spädbarnsåldern med återkommande infektioner, diarré och svårigheter att äta. Dvärgväxt, kondrodysplasi och exokrin insufficiens i bukspottkörteln kan förekomma.
Shwachman-Diamonds syndrom och X-bunden dyskeratosis congenita (DC), broskhårshypoplasi (CHH) och Diamond-Blackfan-anemi (DBA) tycks alla ha gemensamma genfel som är involverade i ribosomsyntesen. De flesta fall av Shwachman-Diamonds syndrom orsakas av mutationer i SBDS-genen. Den exakta funktionen av denna gen håller fortfarande på att klarläggas, men den är involverad i ribosomsyntesen och RNA-bearbetningsreaktioner. Behandlingen är G-CSF.
I CHH är arvsmönstret autosomalt recessivt på kromosom 9, och det observeras i Amish- och finska familjer. CHH orsakas av mutationer i RMRP-genen, som kodar för RNA-komponenten i ribonukleasets mitokondriella RNA-processeringskomplex (RNase MRP). Neutropenin är måttlig till allvarlig. CHH uppvisar defekter i den cellmedierade immuniteten, makrocytisk anemi, gastrointestinal sjukdom och dvärgväxt. Den visar också en predisposition för cancer, särskilt lymfom. Behandlingen är benmärgstransplantation.
Dyskeratosis congenita (Zinsser-Cole-Engman-syndromet) uppvisar mental retardation, pancytopeni och defekt cellmedierad immunitet. Dyskeratosis congenita är vanligare hos män än hos kvinnor och liknar hematologiskt Fanconi-anemi. Dyskeratosis congenita är vanligtvis X-bunden recessiv, även om autosomalt dominanta och autosomalt recessiva former av denna sjukdom förekommer.
Den X-bundna recessiva formen av sjukdomen har kopplats till mutationer i DKC1, som kodar för dyskerin, ett nukleolärt protein som är associerat med ribonukleoproteinpartiklar. Den autosomalt dominanta formen är förknippad med mutationer i en annan gen, TERC, som är en del av telomeras. Telomeras har både en protein- och en RNA-komponent, och TERC kodar RNA-komponenten. Patienter med denna sjukdom har kortare telomerer än normalt. Behandlingen är G-CSF, granulocyte-macrophage colony-stimulating factor (GM-CSF) och benmärgstransplantation.
Barths syndrom är en X-bunden recessiv sjukdom som uppvisar kardiomyopati i spädbarnsåldern, skelettmyopati, återkommande infektioner, dvärgväxt och måttlig till svår neutropeni.
Chediak-Higashis syndrom är en autosomalt recessiv sjukdom med återkommande infektioner, mental fördröjning, fotofobi, nystagmus, okulokutan albinism, neuropati, blödningsstörningar, gingivit och lysosomala granuler i olika celler. Neutropenin är måttlig till svår och behandlingen är benmärgstransplantation.
Myelokathexis
Myelokathexis uppträder i spädbarnsåldern med måttlig neutropeni och är associerad med återkommande infektioner. Tillståndet beror på accelererad apoptos och minskat uttryck av bcl-x i neutrofila prekursorer. Ett onormalt kärnutseende observeras, med hypersegmentering med kärnsträngar, pyknos och cytoplasmatisk vakuolisering. Behandlingen är G-CSF och GM-CSF.
Lazy leukocyte syndrome
Lazy leukocyte syndrome är en allvarlig neutropeni med associerad abnorm neutrofil motilitet. Etiologin är okänd och behandlingen är av stödjande karaktär.
Metabola sjukdomar
Dessa är kroniska neutropenier med varierande ANC. They include glycogen storage disease type 1b and various acidemias, such as isovaleric, propionic, and methylmalonic. In glycogen storage disease type 1b, the treatment is G-CSF and GM-CSF.
Acquired neutropenia caused by intrinsic bone marrow disease
Intrinsic bone marrow diseases that may cause neutropenia include the following:
-
Aplastic anemia
-
Hematologic malignancy (eg, leukemia, lymphoma, myelodysplasia, myeloma)
-
Ionizing radiation
-
Tumor infiltration
-
Granulomatous infection
-
Myelofibrosis
Immune-mediated neutropenia
A drug may act as a hapten and induce antibody formation. This mechanism operates in cases due to gold, aminopyrine, and antithyroid drugs. The antibodies destroy the granulocytes and may not require the continued presence of the drug for their action. Alternatively, the drug may form immune complexes that attach to the neutrophils. This mechanism operates with quinidine.
Drug immune-mediated neutropenia may be caused by the following:
-
Aminopyrine
-
Quinidine
-
Cephalosporins
-
Penicillins
-
Sulfonamides
-
Phenothiazines
-
Hydralazine
Other medications have been implicated
Autoimmune neutropenia is the neutrophil analogue of autoimmune hemolytic anemia and of idiopathic thrombocytopenic neutropenia. It should be considered in the absence of any of the common causes. Antineutrophil antibodies have been demonstrated in these patients. Autoimmune neutropenia may be associated with the following:
-
Rheumatoid arthritis (with or without Felty syndrome)
-
Sjögren syndrome
-
Chronic, autoimmune hepatitis
-
Systemic lupus erythematosus
-
Thymoma
-
Goodpasture disease
-
Granulomatosis with polyangiitis (Wegener granulomatosis)
-
Pure red blood cell (RBC) aplasia, in which there is complete disappearance of granulocyte tissue from the bone marrow; pure RBC dysplasia is a rare disorder due to the presence of antibody-mediated, granulocyte-macrophage colony forming unit (GM-CFU) inhibitory activity, and it is often associated with thymoma
-
Transfusion reactions, which can be caused by the surface antigens of neutrophilia; mottagare av upprepade granulocyttransfusioner kan bli alloimmuniserade
-
Bacterial sepsis
-
Viral infections (eg, influenza, measles, Epstein Barr virus , cytomegalovirus , viral hepatitis, human immunodeficiency virus -1) (see first image below)
-
Toxoplasmosis
-
Brucellosis
-
Typhoid
-
Tuberculosis (see second and third images below)
-
Malaria
-
Dengue fever
-
Rickettsial infection
-
Babesiosis
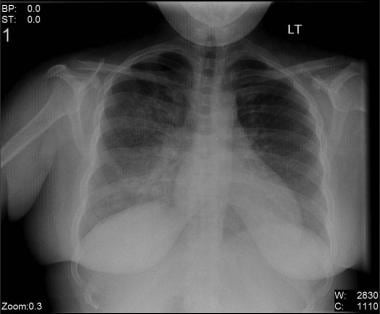 Bilateral interstitial infiltrates in a 31-year-old patient with influenza pneumonia.
Bilateral interstitial infiltrates in a 31-year-old patient with influenza pneumonia. 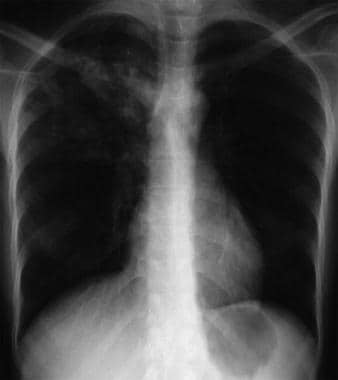 Anteroposterior chest radiograph in a young ED patient presenting with cough and malaise. The radiograph shows a classic posterior segment right upper lobe density consistent with active tuberculosis. Den här kvinnan togs in för isolering och fick en empirisk behandling med fyra läkemedel på akutmottagningen. Tuberkulos bekräftades genom sputumtest. Bilden är en artighet av Remote Medicine, remotemedicine.org.
Anteroposterior chest radiograph in a young ED patient presenting with cough and malaise. The radiograph shows a classic posterior segment right upper lobe density consistent with active tuberculosis. Den här kvinnan togs in för isolering och fick en empirisk behandling med fyra läkemedel på akutmottagningen. Tuberkulos bekräftades genom sputumtest. Bilden är en artighet av Remote Medicine, remotemedicine.org. 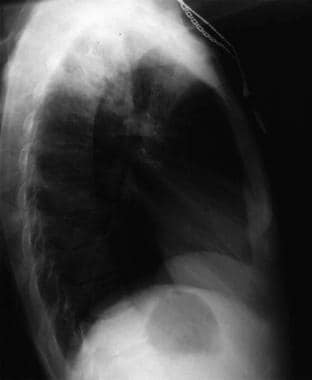 Lateral röntgenbild av bröstkorgen hos en 31-årig patient med influensapneumoni. Bild med tillstånd av Remote Medicine, remotemedicine.org.
Lateral röntgenbild av bröstkorgen hos en 31-årig patient med influensapneumoni. Bild med tillstånd av Remote Medicine, remotemedicine.org. De vanligaste inblandade organismerna kommer från den endogena floran. Staphylococcus aureus-organismer förekommer vid hudinfektioner. Gramnegativa organismer observeras vid infektioner i urin- och mag-tarmkanalen, särskilt Escherichia coli och Pseudomonas-arter. Candida albicans-infektioner kan också förekomma. Blandflora kan förekomma i munhålan.
Virala infektioner leder ofta till mild eller måttlig neutropeni. Agranulocytos är ovanligt men kan förekomma. De vanligaste organismerna är Epstein-Barr-virus, hepatit B-virus, gula febern-virus, cytomegalovirus och influensa. Många överväldigande infektioner, både virala och bakteriella, kan orsaka allvarlig neutropeni.
Förvärvad neutropeni orsakad av näringsbrist
Näringsbrister som kan orsaka neutropeni är bland annat B-12-vitamin, folat och kopparbrist.
Förvärvad neutropeni orsakad av läkemedel och kemikalier, med undantag för cytotoxisk kemoterapi
Numrerande läkemedel har associerats med neutropeni. De högsta riskkategorierna är antithyreoidala läkemedel, makrolider och prokainamider. Som nämnts ovan verkar många läkemedel genom en immunmedierad mekanism. Vissa läkemedel verkar dock ha direkta toxiska effekter på märgstamceller eller neutrofila prekursorer i det mitotiska kompartmentet. Exempelvis kan läkemedel som antipsykotika och antidepressiva medel samt kloramfenikol verka som direkta toxiner hos vissa individer, baserat på metabolism och känslighet på detta sätt. Andra läkemedel kan ha en kombination av immuna och icke-immuna mekanismer eller ha okända verkningsmekanismer.
Antimikrobiella läkemedel inkluderar penicillin, cefalosporiner, vankomycin, kloramfenikol, gentamicin, klindamycin, doxycyklin, flucytosin, nitrofurantoin, novobiocin, minocyklin, griseofulvin, lincomycin, metronidazol, rifampicin, isoniazid, streptomycin, tiacetazon, mebendazol, pyrimetamin, levamisol, ristocetin, sulfonamider, klorokin, hydroxiklorokin, kinakrin, etambutol, dapson, ciprofloxacin, trimetoprim, imipenem/cilastatin, zidovudin, fludarabin, acyklovir och terbinafin.
Analgetika och antiinflammatoriska medel inkluderar aminopyrin, dipyron, indometacin, ibuprofen, acetylsalicylsyra, diflunisal, sulindac, tolmetin, benoxaprofen, barbiturater, mesalazin och kinin.
Antipsykotika, antidepressiva och neuropharmakologiska medel inkluderar fenotiaziner (klorpromazin, metylpromazin, mepazin, promazin, thioridazin, proklorperazin, trifluoperazin, trimeprazin), klozapin, risperidon, imipramin, desipramin, diazepam, klordiazepoxid, amoxapin, meprobamat, tiothixen och haloperidol.
Antikonvulsiva läkemedel inkluderar valproinsyra, fenytoin, trimetadion, mefenytoin (mesantoin), etosuximid och karbamazepin.
Antisköldkörtelmediciner inkluderar tiouracil, propylthiouracil, methimazol, karbimazol, kaliumperklorat och tiocyanat.
Kardiovaskulära läkemedel inkluderar prokainamid, kaptopril, aprindin, propranolol, hydralazin, methyldopa, kinidin, diazoxid, nifedipin, propafenon, ticlopidin och vesnarinon.
Antihistaminer inkluderar cimetidin, ranitidin, tripelennamin (pyribenzamin), metafenylen, thenalidin, bromfeniramin och mianserin.
Diuretika inkluderar acetazolamid, bumetanid, klortiazid, hydroklortiazid, klorthalidon, methazolamid och spironolakton.
Hypoglykemiska medel inkluderar klorpropamid och tolbutamid.
Antimalarialäkemedel inkluderar amodiaquin, dapson, hydroxiklorokin, pyrimetamin och kinin.
Diverse läkemedel inkluderar allopurinol, kolchicin, aminoglutetethimid, famotidin, bezafibrat, flutamid, tamoxifen, penicillamin, retinosyra, metoklopramid, fenindion, dinitrofenol, etakrynsyra, diklordifenyltrikloretan (DDT), cinchofen, antimon, pyrityldion, rauwolfia, etanol, klorpropamid, tolbutamid, tiazider, spironolakton, metazolamid, acetazolamid, IVIG och levodopa.
Tungmetaller inkluderar guld, arsenik och kvicksilver.
Exponering för läkemedel eller kemikalier är den vanligaste orsaken till agranulocytos: ungefär hälften av patienterna har en historia av medicinering eller kemisk exponering. Alla kemikalier eller läkemedel som kan trycka ner benmärgen och orsaka hypoplasi eller aplasi kan orsaka agranulocytos. Vissa läkemedel gör detta mot alla om de administreras i tillräckligt stora doser. Andra medel verkar orsaka idiosynkratiska reaktioner som endast drabbar vissa mottagliga individer.
Vissa medel (t.ex. valproinsyra, karbamazepin och beta-laktamantibiotika) verkar genom direkt hämning av myelopoiesen. I benmärgskulturer hämmar dessa medel granulocytkolonibildningen på ett dosrelaterat sätt. Direkt skada på benmärgens mikromiljö eller myeloida prekursorer spelar en roll i de flesta andra fall.
Många läkemedel som förknippas med agranulocytos har rapporterats till USA:s livsmedels- och läkemedelsmyndighet (FDA) enligt dess krav på rapportering av biverkningar. Många medel rapporteras också till ett register som förs av American Medical Association (AMA). De rapporterade läkemedlen användes ensamma, i kombination med ett annat läkemedel som är känt för att vara potentiellt giftigt eller med ett annat läkemedel utan känd toxicitet. Flera läkemedel är särskilt framträdande på grund av deras höga frekvens av samband med agranulocytos. De omfattar följande:
-
Phenothiazine
-
Antithyroid drugs (thiouracil and propylthiouracil)
-
Aminopyrine
-
Chloramphenicol
-
Sulfonamides
Miscellaneous immunologic neutropenias
Immunologic neutropenias may occur after bone marrow transplantation and blood product transfusions.
Felty syndrome is a syndrome of rheumatoid arthritis, splenomegaly, and neutropenia. Splenectomy shows an initial response, but neutropenia may recur in 10-20% of patients. Treatment is directed toward rheumatoid arthritis.
In complement activation–mediated neutropenia, hemodialysis, cardiopulmonary bypass, and extracorporeal membrane oxygenation (ECMO) expose blood to artificial membranes and can cause complement activation with subsequent neutropenia.
In splenic sequestration, the degree of neutropenia resulting from this process is proportional to the severity of the splenomegaly and the bone marrow’s ability to compensate for the reduction in circulating bands and neutrophils.
Eosinopenia and basophilopenia
Eosinopenia may be associated with the following:
-
Acute bacterial infection
-
Glucocorticoid administration
-
Physical stress
-
Thymoma
Decreased circulating basophils may be associated with the following:
-
Anaphylaxis
-
Acute infection
-
Drug-induced hypersensitivity
-
Congenital absence of basophils
-
Hemorrhage
-
Hyperthyroidism
-
Ionizing radiation
-
Neoplasia
-
Ovulation
-
Urticaria
-
Drugs (eg, corticosteroid, adrenocorticotropic hormone therapy, chemotherapeutic agents, thyroid hormones)
Go to Pediatric Autoimmune and Chronic Benign Neutropenia for complete information on this topic.
-
I isoimmun neonatal neutropeni producerar mamman IgG-antikroppar mot antigener från fosterets neutrofiler som känns igen som icke-själva antigener. Detta förekommer hos 3 % av levande födda barn. Sjukdomen yttrar sig som neonatal feber, urinvägsinfektion, cellulit, pneumoni och sepsis. Neutropeniens varaktighet är vanligtvis 7 veckor.
Chronisk autoimmun neutropeni observeras hos vuxna och har ingen ålderspredilektion. Så många som 36 % av patienterna uppvisar antineutrofila antikroppar i serum, och det kliniska förloppet är vanligtvis mindre allvarligt. Patienter kan ha denna sjukdom i samband med systemisk lupus erythematosus, reumatoid artrit, Wegener granulomatos och kronisk hepatit.
Om kronisk autoimmun neutropeni är associerad med dessa sjukdomar är kortikosteroider indicerade som behandling. Hos nyfödda och barn är denna sjukdom förknippad med en lägre infektionsrisk och mildare infektioner som involverar mellanörat, mag-tarmkanalen och huden.
T-gamma lymfocytos, eller lymfoproliferativ sjukdom, är en klonsjukdom av CD3+ T-lymfocyter eller CD3- natural killer (NK) celler som infiltrerar benmärgen och vävnader. T-gamma lymfocytos, som även kallas leukemi hos stora granulära lymfocyter (LGL-leukemi), kan vara förknippad med reumatoid artrit och är förknippad med antineutrofila antikroppar av högtiter. Neutropenin är ihållande och svår. Behandlingen är ofta av stödjande karaktär, men den är också inriktad på att eliminera den klonala populationen.
Förvärvad neutropeni orsakad av infektion
Infektioner är den vanligaste formen av förvärvad neutropeni. Infektioner som kan orsaka neutropeni inkluderar, men är inte begränsade till, följande:
 Bilateral interstitial infiltrates in a 31-year-old patient with influenza pneumonia.
Bilateral interstitial infiltrates in a 31-year-old patient with influenza pneumonia.  Anteroposterior chest radiograph in a young ED patient presenting with cough and malaise. The radiograph shows a classic posterior segment right upper lobe density consistent with active tuberculosis. Den här kvinnan togs in för isolering och fick en empirisk behandling med fyra läkemedel på akutmottagningen. Tuberkulos bekräftades genom sputumtest. Bilden är en artighet av Remote Medicine, remotemedicine.org.
Anteroposterior chest radiograph in a young ED patient presenting with cough and malaise. The radiograph shows a classic posterior segment right upper lobe density consistent with active tuberculosis. Den här kvinnan togs in för isolering och fick en empirisk behandling med fyra läkemedel på akutmottagningen. Tuberkulos bekräftades genom sputumtest. Bilden är en artighet av Remote Medicine, remotemedicine.org.  Lateral röntgenbild av bröstkorgen hos en 31-årig patient med influensapneumoni. Bild med tillstånd av Remote Medicine, remotemedicine.org.
Lateral röntgenbild av bröstkorgen hos en 31-årig patient med influensapneumoni. Bild med tillstånd av Remote Medicine, remotemedicine.org.