UTI – je tradiční kultivační testování zastaralé?
Datum vydání: březen 2020
Infekce močových cest jsou nejčastějším typem bakteriálních infekcí,1 které ve Spojených státech způsobují nejméně 11 milionů návštěv u lékaře, 2 až 3 miliony návštěv na pohotovosti, 400 000 hospitalizací a náklady na zdravotní péči ve výši přibližně 2,3 miliardy dolarů ročně.2,3,4,5
Tato obrovská zátěž pro pacienty a systém zdravotní péče stále roste – například trendy stárnutí populace a šíření bakterií rezistentních vůči antimikrobiálním látkám zvyšují potřebu intenzivní péče a nemocniční úmrtnost v důsledku infekcí močových cest.6,7
Tyto faktory zvyšují potřebu diagnostikovat infekce močových cest a optimalizovat antimikrobiální léčbu účinně a přesně. Nové vyšetřovací metody a naše nové poznatky o močovém mikrobiomu však vyvolávají otázky ohledně významu tradiční kultivace moči. V tomto článku podávám přehled hlavních typů infekcí močových cest, současných přístupů k používání kultivace moči a testování citlivosti, nejnovějších důkazů o močovém mikrobiomu, nových komerčně dostupných testů a budoucích přístupů k detekci infekcí močových cest, včetně nových biomarkerů a algoritmů strojového učení.
Komplikované versus komplikované infekce močových cest
Rozlišení mezi nekomplikovanými a komplikovanými infekcemi močových cest je základním prvním krokem k vedení léčby. Nekomplikované infekce močových cest jsou jedním z nejčastěji léčených typů infekcí v zařízeních primární péče. Nejvíce ohroženy jsou ženy, u nichž se celoživotní incidence blíží 50 % a přibližně 33% míra recidivy.8
Většina pacientů s nekomplikovanou infekcí močových cest jsou ženy před menopauzou, které nejsou těhotné a mají málo nebo žádné komorbidity. U těchto pacientů se obvykle vyskytují příznaky cystitidy, jako je dysurie, frekvence a urgence.9 Suprapubická bolest a hematurie jsou vzácné a pyelonefritida není přítomna.
Komplikované infekce močových cest obvykle postihují pacienty obou pohlaví, kteří mají strukturální nebo funkční abnormality močových cest.9 Tito pacienti často prodělali předchozí urologické zákroky, nedávnou expozici antibiotikům, nedávnou nebo dlouhodobou katetrizaci nebo nedávnou či současnou hospitalizaci (nemocniční infekce močových cest). Mezi další vysoce rizikové skupiny patří těhotné ženy, pacienti s diabetes mellitus a pacienti s jinými imunokompromitujícími stavy.
Pacienti s komplikovanými infekcemi močových cest mají obvykle příznaky pyelonefritidy, včetně horečky, zimnice a bolesti v boku, s nevolností nebo bez ní. Mohou mít v anamnéze potvrzenou nebo předpokládanou infekci (infekce) virulentnějšími bakteriemi. Kultivace moči může odhalit různorodou mikrobiotu a nadprůměrný výskyt antimikrobiální rezistence. Bohužel oba tyto faktory mohou oslabit účinnost antimikrobiální léčby.
Kdy zvážit kultivaci moči a citlivost
Historicky bylo zlatým standardem diagnostiky infekcí močových cest provedení standardní kultivace moči (tj. rozetření 1 mikrolitru moči ze středního proudu na 5% agar ovčí krve a McConkeyho agar a jejich aerobní inkubace).1 V této souvislosti byla infekce močových cest definována jako přítomnost izolovaného známého uropatogenu v koncentraci >105 CFU/ml nebo >102 CFU/ml u symptomatického pacienta. Vzhledem k vysoké prevalenci infekcí močových cest a skutečnosti, že kultivace moči není vyšetřením v místě péče, stojí za zvážení, kdy je možné od kultivace upustit, aniž by byly ohroženy výsledky léčby.
Současné pokyny Americké společnosti pro infekční nemoci (IDSA) nedoporučují rutinní standardní kultivaci moči u pacientů s podezřením na nekomplikované infekce močových cest.10 Existuje řada důkazů, že vyšetření moči je v tomto případě informativní. V jedné studii mělo přibližně 94 % pacientů s negativním vyšetřením moči také negativní kultivaci.11 V longitudinální retrospektivní studii téměř 21 000 ambulantních pacientek bylo negativní vyšetření moči spojeno s 2,5krát vyšší pravděpodobností negativní kultivace (<103 CFU/ml) ve srovnání s pozitivním vyšetřením moči.12 U pacientů s recidivujícími příznaky infekce močových cest byly předchozí negativní vyšetření moči nebo kultivace moči nebo současné podráždění pochvy či výtok spojeny se statisticky významným zvýšením pravděpodobnosti negativní kultivace.
Leukocytární esteráza má vypovídající hodnotu zejména při hodnocení podezření na nekomplikované infekce močových cest. V rozsáhlé retrospektivní studii více než 8 500 takových pacientů předpovídal negativní výsledek leukocytární esterázy negativní výsledek kultivace moči s 95% přesností (negativní prediktivní hodnota 0,95), zatímco negativní výsledky leukocytární esterázy i dusičnanů byly jen o něco přesnější (kombinovaná negativní prediktivní hodnota 0,96).13 Za zmínku stojí, že samotný negativní výsledek dusičnanů byl pro předpověď negativního výsledku kultivace výrazně méně spolehlivý (negativní prediktivní hodnota 0,87).
U pacientů s nekomplikovanými infekcemi močových cest doporučují pokyny IDSA pro empirickou antimikrobiální léčbu výběr z následujících léčiv:
– nitrofurantoin 100 mg dvakrát denně (BID) po dobu 5 dnů
– trimethoprim/sulfametoxazol (Bactrim DS) po dobu 3 dnů, pokud je místní míra rezistence <20 % (pokud ještě nemáte přístup k těmto údajům, zvažte kontaktování místních, okresních nebo státních zdravotnických oddělení).
– Fosfomycin (jednorázová 3gramová dávka)
– Všimněte si, že fluorochinolony, jako je ciprofloxacin, se již u nekomplikovaných infekcí močových cest nedoporučují vzhledem k vysoké míře rezistence v některých oblastech
Kromě toho by se výběr antimikrobiální léčby nekomplikovaných infekcí močových cest měl řídit místními vzorci antimikrobiální rezistence a nejlepším informovaným odhadem lékaře ohledně nejpravděpodobnějšího uropatogenu. Ve studii více než 9 000 žen s kultivačně potvrzenými nekomplikovanými infekcemi močových cest bylo 19 % izolátů rezistentních k trimethoprim-sulfametoxazolu a 12 % rezistentních k nitrofurantoinu (10 % bylo rezistentních k ciprofloxacinu, který již není doporučován pro empirickou léčbu).14 Mezi významné prediktory antimikrobiální rezistence patřilo bydlení v PSČ s nadprůměrnou mírou antimikrobiální rezistence, anamnéza infekce rezistentním uropatogenem nebo předepsání antimikrobiální léčby v posledních 2 letech. Na základě těchto údajů vyšetřovatelé vyvinuli algoritmus, který zvolil vhodnou antimikrobiální léčbu v 92 % případů, čímž překročil míru volby poskytovatele 87,5 %.
Závěrem lze říci, že u pacientů s nekomplikovanými infekcemi močových cest není tradiční kultivace moči zastaralá, ale ve většině případů je zbytečná.
U pacientů s podezřením na komplikované infekce močových cest by měli lékaři volit počáteční (empirickou) antimikrobiální léčbu na základě historických údajů o kultivaci a citlivosti, pokud jsou k dispozici, a dále na základě aktuálních výsledků vyšetření moči a místních vzorců antimikrobiální rezistence. Pokud je vyšetření moči negativní a pacient má v minulosti negativní kultivace, pak je podle nedávných údajů 87% pravděpodobnost, že současné příznaky nejsou způsobeny infekcí močových cest.12 Tito pacienti by měli být vyšetřeni na jiné příčiny svých příznaků, jako je syndrom chronické pánevní bolesti (CPPS) nebo nádory močových cest. Pokud je vyšetření moči pozitivní, doporučuji léčit empiricky a objednat kultivaci moči a vyšetření citlivosti, aby bylo možné v případě potřeby léčbu upravit.
Moč není sterilní
Do nedávné doby bylo paradigmatem pro léčbu nekomplikovaných i komplikovaných infekcí vyloučení mikroorganismů z močových cest. Odborníci nyní uznávají, že tento přístup je omezen dvěma klíčovými souvisejícími faktory: mikrobiota je přítomna v asymptomatických (zdravých) močových cestách a standardní kultivace je pro detekci močových mikroorganismů relativně necitlivá.
Podrobné a přibývající důkazy o existenci rozmanitého močového mikrobiomu zpochybňují starou klinickou maximu, že „moč je sterilní“.15 V jedné nedávné studii provedli vědci kvantitativní PCR 16S ribozomální RNA ze 16 vzorků moči zdravých mužů a žen ve věku 26 až 90 let.16 Pět vzorků bylo pozitivních na jedno bakteriální fylum a jeden až šest rodů, zatímco ostatní obsahovaly v průměru pět fylů a osm až 36 rodů. V jiné studii provedli vědci vysoce výkonné sekvenování PCR vzorků moči osmi žen, z nichž všechny měly negativní standardní kultivaci moči.17 Všechny vzorky byly polymikrobiální a vykazovaly značnou variabilitu mezi jednotlivými vzorky: bylo identifikováno 45 jedinečných bakteriálních druhů, z nichž devět bylo spojeno s infekcemi močových cest a 20 mělo neznámý patogenní potenciál. Podobné studie toto zjištění potvrdily,18 což naznačuje, že moč zdravých jedinců často obsahuje bakterie, které standardní kultivace moči nezjistí.
Jiná studie šla hlouběji a použila rozšířenou kvantitativní kultivaci moči (EQUC), aby zjistila, zda jsou bakterie identifikované ve vzorcích moči životaschopné.19 Tato metoda zahrnuje nátěry větších objemů moči, inkubaci vzorků v širším rozsahu růstových podmínek a použití delší inkubační doby. Z 65 vzorků moči hodnocených metodou EQUC vyrostlo 80 % bakterií, z nichž 92 % nebylo zjištěno standardní kultivací. Bylo identifikováno 35 rodů, z nichž nejčastější byly Lactobacillus, Corynebacterium, Streptococcus, Actinomyces a Staphylococcus. Většina bakteriálních druhů se replikovala v počtu pod prahem detekce standardních protokolů kultivace moči. Tato zjištění potvrdila další nedávná studie na 150 dospělých osobách (polovina z nich udávala močové symptomy), ve které bylo pomocí metody EQUC zjištěno 182 uropatogenů – třikrát více než při standardní kultivaci.20
Souhrnně výsledky těchto studií potvrzují, že rozmanitá močová mikrobiota je přítomna jak u zdravých jedinců, tak u pacientů s močovými symptomy, a že standardní metody kultivace moči jsou pro charakterizaci tohoto mikrobiomu, včetně uropatogenů, relativně necitlivé. Standardní kultivace také spolehlivě nesimulují biofilmy, jako jsou ty, které se tvoří v močových katétrech, a konečné výsledky standardních kultivačních testů a testů citlivosti vyžadují několik dní, než jsou uvedeny.11,21 Je zřejmé, že je zde prostor pro zlepšení.
Nové, komerčně dostupné testy na infekce močových cest
Tři komerčně dostupné testy moči detekují uropatogeny s větší citlivostí než standardní kultivace moči a také rychle prověřují známky antimikrobiální rezistence (tabulka 1).18,19,22 Potenciální výhody těchto testů zahrnují rychlejší identifikaci patogenu, přesnější výsledky citlivosti a individualizovanou léčbu, což vše může teoreticky zlepšit výsledky léčby pacientů.23,24,25
Test Vikor Urine-ID™ je test založený na PCR, který je schopen detekovat více druhů bakterií a také dokáže identifikovat až 30 bakteriálních genů kódujících rezistenci k antimikrobiálním látkám.26 Výsledky testu jsou k dispozici přibližně za 12 až 24 hodin (tabulka 1). Spolu s výsledky testu výrobce poskytuje informace o regionálních vzorcích citlivosti na antimikrobiální látky, spektrech účinnosti antibiotik, nákladech na léky a příslušné pokyny amerického Úřadu pro kontrolu potravin a léčiv (FDA).
Souprava MicroGenDX UTI Urinalysis Kit je dvoustupňový test.27 Nejprve je pomocí kvantitativní PCR proveden screening 16 typů bakterií a také Candida albicans, přičemž výsledky jsou poskytnuty do 24 hodin. Za druhé se sekvenování nové generace (NGS) používá k porovnání DNA mikrobioty ze vzorku moči s databází více než 30 000 mikrobiálních druhů, přičemž výsledky jsou k dispozici za 3 až 5 dní (tabulka 1). Podle výrobce identifikuje souprava pro analýzu moči UTI všechny mikroby ve vzorku moči s 99,9% přesností.
Tabulka 1. Přehled nových komerčně dostupných testů na infekce močových cest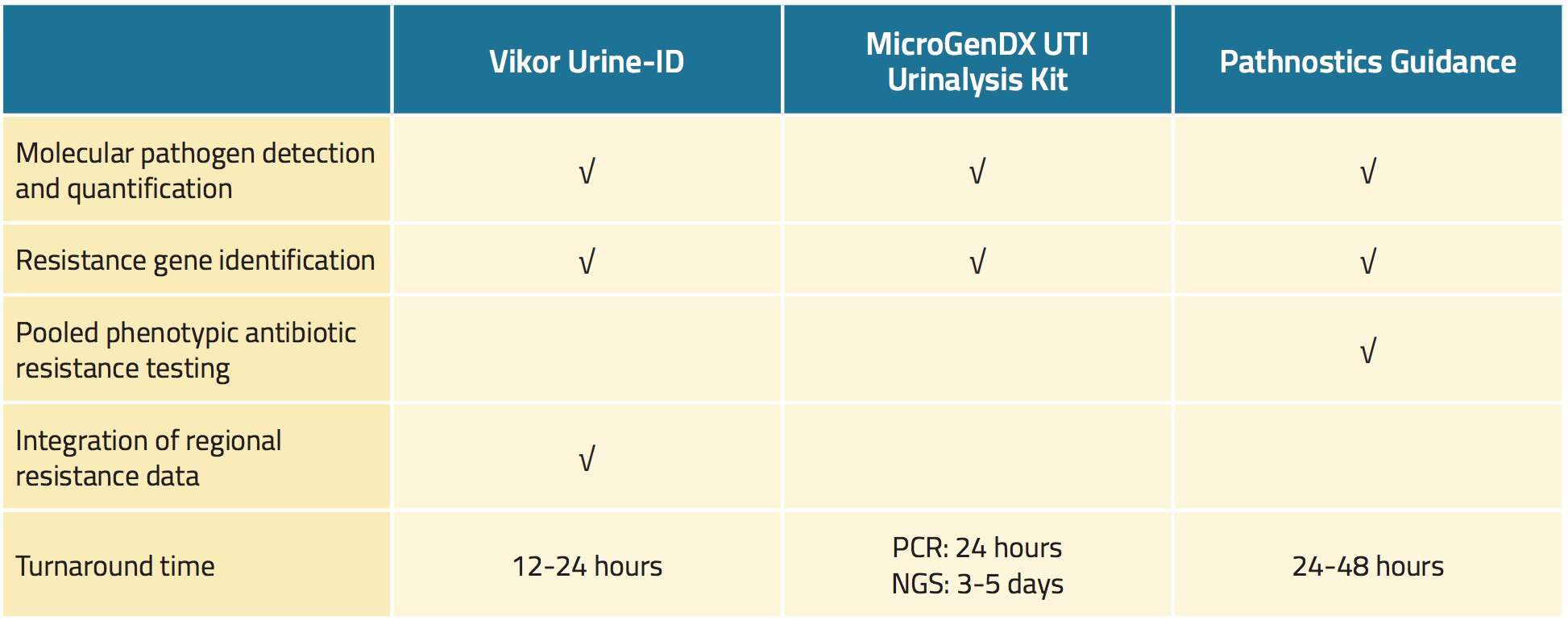
Test Pathnostics Guidance se skládá ze sady nových testů moči pro pacienty s prostatitidou, intersticiální cystitidou a recidivujícími infekcemi močových cest.28 Test na infekce močových cest využívá PCR k vyšetření 45 patogenů a 38 genů rezistence. Test Pathnostics Guidance rovněž generuje fenotypové údaje a souhrnné výsledky antimikrobiální citlivosti. Test může používat buď moč vymočenou, nebo moč z katétru, kterou lze uchovávat při pokojové teplotě až 5 dní. Výsledky jsou k dispozici za 24 až 28 hodin.
Jedna výhrada si zaslouží zmínku. Jak jsme již uvedli, tyto vysoce citlivé testy mohou detekovat bakterie v moči asymptomatických osob a osob, jejichž příznaky nesouvisejí s infekcemi močových cest. Lékaři by proto neměli svá rozhodnutí o léčbě zakládat pouze na výsledcích testů. Takový postup může mít pro pacienty nepříznivé důsledky. V jedné studii na 673 ženách mladého a středního věku s asymptomatickou bakteriurií a anamnézou recidivujících infekcí močových cest polovina pacientek podstoupila antimikrobiální léčbu, zatímco zbytek nikoli.22 Při šestiměsíčním a dvanáctiměsíčním sledování byla antimikrobiální léčba spojena se statisticky významným zvýšením míry recidivy močových symptomů. Aby se předešlo nadměrnému používání antimikrobiálních látek a s nimi spojeným vedlejším účinkům, nákladům a selekci antimikrobiální rezistence, je nezbytné, aby lékaři hodnotili výsledky testů v kontextu celkového rizika a anamnézy infekcí močových cest u pacientů a aktuálního klinického obrazu.
Budoucí směry pro testování na bázi moči
Přestože nedávno schválené testy jsou připraveny podstatně zlepšit detekci a léčbu infekcí močových cest ve srovnání s pouhou standardní kultivací, výzkumníci nadále hledají způsoby, jak zlepšit diagnostiku, detekci patogenů, kvantifikaci antimikrobiální citlivosti a algoritmy léčby. Příkladem je využití technik strojového učení, složených analýz nových biomarkerů a testů buněčných proteinových signatur.
Algoritmy strojového učení se již brzy ukázaly jako slibné pro zlepšení detekce a hodnocení pacientů s nekomplikovanými infekcemi močových cest. Například jedna studie vyhodnotila 17 klinických proměnných a 42 imunologických proměnných s cílem určit nejlepší prediktory výsledků kultivace moči. Nejlepším klinickým prediktorem byl zákal moči (turbidita) s pozitivní prediktivní hodnotou 0,65 (což znamená, že přítomnost zákalu moči identifikovala kultivačně pozitivní vzorek s 65% přesností) a negativní prediktivní hodnotou 0.79 (což znamená, že nepřítomnost zákalu moči identifikovala kultivačně negativní vzorek s přesností 79 %).29 Zákal moči byl tedy relativně necitlivý, ale vykazoval přiměřenou specificitu pro detekci kultivačně pozitivního vzorku. Čtyři močové biomarkery – matrix metalopeptidáza 9, lipokalin asociovaný s neutrofilní želatinou, interleukin (IL)-8 a IL-1β – dosáhly dohromady podstatně vyšší pozitivní prediktivní hodnoty 0,82 a srovnatelné negativní prediktivní hodnoty 0,76. Na rozdíl od ostatních biomarkerů, které byly použity v moči, byla pozitivní prediktivní hodnota vyšší. Ačkoli kombinace těchto čtyř močových biomarkerů se zákalem moči tyto prediktivní hodnoty dále nezlepšila, výsledky studie naznačily, že algoritmy strojového učení mohou spolehlivě identifikovat většinu pacientů s nekomplikovanými infekcemi močových cest.29
Jak se budou modely strojového učení zdokonalovat, mohou se jejich prediktivní hodnoty zlepšovat, což by mohlo dále zlepšit diagnostiku a léčbu infekcí močových cest u ohrožených skupin obyvatel a současně snížit diagnostickou zátěž. Nedávná rozsáhlá studie například analyzovala více než 212 000 hlášení o výsledcích mikroskopie, kultivace a citlivosti moči ze tří nemocnic a ambulancí ve Velké Británii.30 Specifické algoritmy strojového učení byly navrženy pro vysoce rizikové podskupiny, jako jsou těhotné ženy, děti a jedinci s přetrvávajícími nebo opakovanými infekcemi močových cest. Strojové učení odhalilo přibližně 95 % kultivačně pozitivních vzorků, přičemž snížilo pracovní zátěž spojenou s kultivačním vyšetřením moči přibližně o 41 % a dosáhlo přibližně o 24 % vyšší specificity než heuristický model založený na počtu bílých krvinek a bakterií. Tyto výsledky jsou obzvláště pozoruhodné v době, kdy stárnutí populace a výskyt bakterií rezistentních vůči antimikrobiálním látkám zvyšují potřebu účinně a přesně odhalovat infekce močových cest, které vyžadují léčbu.
Zjistilo se, že recidivující infekce močových cest (historicky definované jako nejméně dvě infekce močových cest za posledních 6 měsíců nebo více než tři infekce za poslední rok) postihují přibližně 50 % žen starších 55 let a 27 % mladších žen31, 32 Současná doporučení vyzývají k intenzivní léčbě pomocí opatření, jako je profylaktická antimikrobiální léčba, omezení používání spermicidů, vyprazdňování po pohlavním styku, imunoaktivní profylaxe přípravkem OM-89, vaginální vakcinace přípravkem Urovac a používání vaginálních estrogenových krémů nebo kroužků u žen po porodu.31, 33 Analýzy sérových a močových biomarkerů by mohly pomoci lépe předvídat, u kterých pacientek se budou opakované infekce močových cest vyskytovat, aby se jim dostalo včasnější a cílené intervence.32 Mezi relevantní biomarkery recidivujících infekcí močových cest patří snížené sérové hladiny vitaminu D a prostatického specifického antigenu, zvýšené sérové hladiny imunoglobulinů, faktoru stimulujícího kolonie granulocytů, faktoru stimulujícího kolonie makrofágů a IL-5, zatímco mezi relevantní močové biomarkery patří zvýšené hladiny IL-8 a snížené hladiny nervového růstového faktoru a lipokalinu asociovaného s neutrofilní gelatinázou.
Budoucí diagnostika by mohla zahrnovat také testy biomarkerů v místě péče, které doplní nebo sníží potřebu kultivace moči. Ideální test by byl stejně rychlý a levný jako močový test, ale přesnější a přesnější. Mezi potenciální kandidáty patří trimetylamin a acetát, což jsou markery bakteriálního metabolismu, a xantinoxidáza a myeloperoxidáza, což jsou enzymatické biomarkery.34
Budoucí testy by také mohly hodnotit močový exosom jako potenciální biomarker infekcí močových cest. Exozom se skládá z malých extracelulárních vezikul, které nesou buněčné proteiny. V jedné studii byly močové proteiny Akt (intracelulární signální protein) a CD9 (intracelulární transmembránový protein) významně zvýšeny u žen s infekcemi močových cest ve srovnání s ženami s asymptomatickou bakteriurií a hladiny obou proteinů se významně snížily po antimikrobiální léčbě.35 Výsledky těchto studií by jednoho dne mohly usnadnit vývoj komerčních testů, které by hodnotily močový exosom a pomohly tak při rozhodování o léčbě.
Shrnutí
Vyhodnocení a léčba infekcí močových cest je nedílnou součástí urologické praxe. U nekomplikovaných infekcí močových cest je kultivace moči obvykle zbytečná a vhodná je empirická léčba podle současných pokynů IDSA. Empirická léčba založená na historických výsledcích kultivace a citlivosti je vhodná i u komplikovaných infekcí močových cest, ale měla by být modifikována na základě aktuální kultivace a citlivosti. Opakované infekce močových cest mohou vyžadovat intenzivní terapeutické a behaviorální intervence.
Ačkoli se jedná o naše současné osvědčené postupy, ponechávají značný prostor pro zlepšení, zejména s ohledem na nedávné důkazy o existenci močového mikrobiomu a omezení standardního screeningu a kultivace. Je potřeba rychlých a spolehlivých testů, které by umožnily lépe detekovat uropatogeny, odlišit klinicky významnou močovou dysbiózu od klinicky nevýznamné bakteriurie a řídit antimikrobiální terapii na základě individuálních údajů o rezistenci. Nyní jsou k dispozici testy citlivosti založené na kvantitativní PCR a sekvenování nové generace. V budoucnu může klinickou péči zlepšit také používání zdokonalených kvantitativních metod kultivace moči. Vyšetřovatelé rovněž vyhodnocují algoritmy strojového učení, které zahrnují sérové a močové biomarkery a další klinické proměnné s cílem účinněji odhalovat infekce močových cest, předpovídat recidivu a snížit diagnostickou zátěž. Zapojení těchto nových přístupů s lokální rezistencí a údaji o hospitalizacích může zvýšit jejich užitečnost. Konečným cílem je vyvinout citlivé, specifické a nákladově efektivní testy a praktické algoritmy, které zlepší léčbu a výsledky léčby pacientů.
Napsal: MUDr: Edward Schaeffer, MD, Ph.D., vedoucí katedry urologie, Feinberg School of Medicine, ředitel programu genitourinární onkologie, Robert H. Lurie Comprehensive Cancer Center, Northwestern University, Chicago, Illinois
1. Schaeffer, AJ., Matulewicz, RS., & Klumpp, DJ. (2016). Infekce močových cest. In AJ. Wein, & et al (Eds.), Campbell-Walsh Urology, Eleventh Edition Philadelphia: Elsevier-Saunders.
2. Schappert, S. M., and E. A. Rechtsteiner. „Odhady využití ambulantní lékařské péče za rok 2007“. Vital and Health Statistics. Series 13, Data from the National Health Survey 169 (2011): 1-38.
3. Foxman, Betsy. „Syndromy infekce močových cest: výskyt, recidiva, bakteriologie, rizikové faktory a zátěž onemocnění“. Infectious disease clinics of North America 28, no. 1 (2013): 1-13.
4. Foxman, Betsy. „Epidemiologie infekcí močových cest“. Nature Reviews Urology 7, č. 12 (2010): 653.
5. Simmering, Jacob E., Fan Tang, Joseph E. Cavanaugh, Linnea A. Polgreen a Philip M. Polgreen. „Nárůst hospitalizací pro infekce močových cest a související náklady ve Spojených státech, 1998-2011“. In Open forum infectious diseases, vol. 4, no. 1. Oxford University Press, 2017.
6. Nguyen, Hoa Q., Nga TQ Nguyen, Carmel M. Hughes a Ciaran O’Neill. „Trendy a dopad antimikrobiální rezistence na starší hospitalizované pacienty s infekcemi močových cest (UTI): A national retrospective observational study.“ (Národní retrospektivní observační studie). PloS one 14, č. 10 (2019).
7. Critchley, Ian A., Nicole Cotroneo, Michael J. Pucci a Rodrigo Mendes. „The burden of antimicrobial resistance among urinary tract isolates of Escherichia coli in the United States in 2017“ (Zátěž antimikrobiální rezistence mezi izoláty Escherichia coli z močových cest ve Spojených státech v roce 2017). PloS one 14, č. 12 (2019).
8. Gupta, Kalpana a Barbara W. Trautner. „Diagnostika a léčba recidivujících infekcí močových cest u netěhotných žen“. Bmj 346 (2013): f3140.
9. Tan, Chee Wei a Maciej Piotr Chlebicki. „Infekce močových cest u dospělých“. Singapore medical journal 57, č. 9 (2016): 485.
10. Gupta, Kalpana, Thomas M. Hooton, Kurt G. Naber, Björn Wullt, Richard Colgan, Loren G. Miller, Gregory J. Moran et al. „International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: a 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases“. Clinical infectious diseases 52, no. 5 (2011): e103-e120.
11. Huang, Bin, Lei Zhang, Weizheng Zhang, Kang Liao, Shihong Zhang, Zhiquan Zhang, Xingyan Ma et al. „Direct detection and identification of bacterial pathogens from urine with optimized specimen processing and enhanced testing algorithm“. Journal of clinical microbiology 55, no. 5 (2017): 1488-1495.
12. Cohen, Jason E., Emily M. Yura, Liqi Chen a Anthony J. Schaeffer. „Prediktivní užitečnost předchozí negativní kultivace moči u žen s podezřením na recidivující nekomplikované infekce močových cest“. The Journal of urology 202, no. 5 (2019): 979-985.
13. Marques, Alexandre Gimenes, Jacyr Pasternak, Márcio dos Santos Damascena, Carolina Nunes França a Marinês Dalla Valle Martino. „Výkonnost screeningového testu dipstick jako prediktor negativní kultivace moči“. Einstein (São Paulo) 15, č. 1 (2017): 34-39.
14. Cohen, Jason E., Liqi Chen a Anthony J. Schaeffer. „Algoritmy využívající předchozí rezistenci, předchozí preskripci antimikrobiálních látek a místo bydliště pacientky zlepšují empirickou terapii u žen s nekomplikovanými infekcemi močových cest“. Urologie 137 (2020): 72-78.
15. Finucane, Thomas E. „‚Infekce močových cest‘ a mikrobiom“. The American journal of medicine 130, č. 3 (2017): e97-e98.
16. Lewis, Debbie Ann, Richard Brown, Jon Williams, Paul White, Susan Kim Jacobson, Julian Marchesi a Marcus John Drake. „The human urinary microbiome; bacterial DNA in voided urine of asymptomatic adults“ (Lidský močový mikrobiom; bakteriální DNA ve vymočené moči asymptomatických dospělých). Frontiers in cellular and infection microbiology 3 (2013): 41.
17. Siddiqui, Huma, Alexander J. Nederbragt, Karin Lagesen, Stig L. Jeansson a Kjetill S. Jakobsen. „Assessing diversity of the female urine microbiota by high throughput sequencing of 16S rDNA amplicons“ (Hodnocení diverzity mikrobioty ženské moči pomocí vysoce výkonného sekvenování amplikonů 16S rDNA). BMC microbiology 11, č. 1 (2011): 244.
18. Wolfe, Alan J., Evelyn Toh, Noriko Shibata, Ruichen Rong, Kimberly Kenton, MaryPat FitzGerald, Elizabeth R. Mueller et al. „Evidence of unculated bacteria in adult female bladder“. Journal of clinical microbiology 50, no. 4 (2012): 1376-1383.
19. Hilt, Evann E., Kathleen McKinley, Meghan M. Pearce, Amy B. Rosenfeld, Michael J. Zilliox, Elizabeth R. Mueller, Linda Brubaker, Xiaowu Gai, Alan J. Wolfe a Paul C. Schreckenberger. „Moč není sterilní: použití rozšířených technik kultivace moči k detekci rezidentní bakteriální flóry v močovém měchýři dospělých žen.“ Journal of clinical microbiology 52, no. 3 (2014): 871-876.
20. Price, Travis K., Tanaka Dune, Evann E. Hilt, Krystal J. Thomas-White, Stephanie Kliethermes, Cynthia Brincat, Linda Brubaker, Alan J. Wolfe, Elizabeth R. Mueller a Paul C. Schreckenberger. „Klinická kultivace moči: zdokonalené techniky zlepšují detekci klinicky významných mikroorganismů“. Journal of clinical microbiology 54, no. 5 (2016): 1216-1222.
21. Sathiananthamoorthy, Sanchutha, James Malone-Lee, Kiren Gill, Anna Tymon, Trang K. Nguyen, Shradha Gurung, Linda Collins et al. „Reassessment of routine midstream culture in diagnosis of urinary tract infection“. Journal of clinical microbiology 57, no. 3 (2019): e01452-18.
22. Cai, Tommaso, Sandra Mazzoli, Nicola Mondaini, Francesca Meacci, Gabriella Nesi, Carolina D’Elia, Gianni Malossini, Vieri Boddi a Riccardo Bartoletti. „Úloha asymptomatické bakteriurie u mladých žen s recidivujícími infekcemi močových cest: léčit či neléčit?“. Klinické infekční nemoci 55, č. 6 (2012): 771-777.
23. Lehmann, Lutz E., Stefan Hauser, Thomas Malinka, Sven Klaschik, Stefan U. Weber, Jens-Christian Schewe, Frank Stüber a Malte Book. „Rychlá kvalitativní identifikace patogenů infekcí močových cest pomocí SeptiFast® PCR v reálném čase“. PLoS One 6, č. 2 (2011).
24. Schmidt, K., K. K. Stanley, R. Hale, L. Smith, J. Wain, J. O’grady a D. M. Livermore. „Hodnocení multiplexních tandemových PCR (MT-PCR) testů pro detekci genů bakteriální rezistence mezi Enterobacteriaceae v klinické moči“. Journal of Antimicrobial Chemotherapy 74, č. 2 (2019): 349-356.
25. Článek v časopise Journal of Antimicrobial Chemotherapy. Barczak, Amy K., James E. Gomez, Benjamin B. Kaufmann, Ella R. Hinson, Lisa Cosimi, Mark L. Borowsky, Andrew B. Onderdonk et al. „RNA signatures allow rapid identification of pathogens and antibiotic susceptibilities.“ (RNA signatury umožňují rychlou identifikaci patogenů a citlivosti na antibiotika). Proceedings of the national academy of sciences 109, č. 16 (2012): 6217-6222.
26. Urine-IDTM – Vikor Scientific. https://www.vikorscientific.com/test-menu/urine-id/. Přístupné 15. února 2020.
27. Souprava na vyšetření moči UTI – Insurance | MicroGen Diagnostics. https://microgendx.com/product/urine-kit-ins/. Zpřístupněno 15. února 2020.
28. Pokyny – Pathnostics. https://www.pathnostics.com/physicians/tests/guidance/. Zpřístupněno 15. února 2020.
29. Gadalla, Amal AH, Ida M. Friberg, Ann Kift-Morgan, Jingjing Zhang, Matthias Eberl, Nicholas Topley, Ian Weeks et al. „Identification of clinical and urine biomarkers for uncomplicated urinary tract infection using machine learning algorithms“. Scientific Reports 9, č. 1 (2019): 1-11.
30. Burton, Ross J., Mahableshwar Albur, Matthias Eberl a Simone M. Cuff. „Využití umělé inteligence ke snížení diagnostické zátěže bez ohrožení detekce infekcí močových cest“. BMC medical informatics and decision making 19, č. 1 (2019): 171.
31. Bonkat, G., R. Pickard, R. Bartoletti, F. Bruyere, S. E. Geerlings a F. Wagenlehner. „Guidelines on urological infections“ (Pokyny pro urologické infekce). EAU Guidelines.“ Evropská urologická asociace (2017).
32. Jhang, Jia-Fong a Hann-Chorng Kuo. „Nejnovější pokroky v oblasti recidivujících infekcí močových cest od patogeneze a biomarkerů po prevenci“. Tzu-Chi Medical Journal 29, no. 3 (2017): 131.
33. Dason, Shawn, Jeyapandy T. Dason a Anil Kapoor. „Pokyny pro diagnostiku a léčbu opakovaných infekcí močových cest u žen“. Canadian Urological Association Journal 5, no. 5 (2011): 316.
34. Karlsen, H. a T. Dong. „Biomarkery infekcí močových cest: současný stav a slibné aplikace pro rychlé chemické senzory na bázi proužků“. Analytical Methods 7, č. 19 (2015): 7961-7975.
35. Mizutani, Kosuke, Kyojiro Kawakami, Kengo Horie, Yasunori Fujita, Koji Kameyama, Taku Kato, Keita Nakane et al. „Urinary exosome as a potential biomarker for urinary tract infection.“ (Močové exosomy jako potenciální biomarker infekce močových cest). Cellular microbiology 21, no. 7 (2019): e13020.
Související obsah:
Stáhnout: Urologie pro každý den: Svazek 5, číslo 1