Köszvény:
A köszvény rendkívül fájdalmas és munkaképtelenséget okozó, de szinte minden betegnél jól kezelhető. Fontos a korai felismerése és kezelése a fájdalom és a szövődmények elkerülése érdekében. A köszvény elsősorban a lábat érinti, de számos más ízületet is érinthet.
- Bevezetés
- Ki kap köszvényt és miért?
- Mely ízületek érintettek a köszvényes ízületi gyulladásban, és miért a lábban a leggyakoribb?
- Milyen a köszvényes roham és milyen érzés? Hogyan néz ki egy köszvényes lábfej vagy lábujj?
- Hogyan diagnosztizálják a köszvényt?
- Hogyan lehet kezelni a köszvényes rohamot?
- Hogyan lehet megelőzni a köszvényes rohamot?
- Mikor jön szóba a műtét köszvény esetén?
- Melyek a köszvény jövőbeli lehetséges gyógymódjai?
- Összefoglaló
- Közlemények
- További információk
Bevezetés
A köszvény ősi betegség, amely a húgysav lerakódásával jár, különösen az ízületekben és a vesékben.
Az egyiptomiak már i. e. 2640-ben, még a “köszvény” szó használata előtt azonosították a helyi, a nagylábujjban jelentkező lábfájást, mint sajátos betegséget. A betegséget Hippokratész írta le, aki megjegyezte a magas férfi és női arányt és az alkohollal való összefüggést. Dr. Thomas Sydenham (1624-1689) saját személyes szenvedései alapján írta le a köszvényben látható húgysavcsomókat (tophi). A 19. század elejéig azonban a köszvényt nem különítették el jól az ízületi gyulladás más gyulladásos típusaitól. Csak a 20. században sikerült tisztázni a húgysav termelődési útjait a szervezetben, és bizonyítani a húgysavkristályok ízületi gyulladást kiváltó képességét.
A köszvény rendkívül fájdalmas és munkaképtelenséget okozó, de szinte minden betegnél rendkívül jól kezelhető. Leggyakoribb a nagylábujjban, de gyakori a lábközépben, a bokában és a térdben is. (További részletek arról, hogy a köszvény hogyan érinti ezeket és más ízületeket, lásd alább a #3.)
A fájdalom és a szövődmények elkerülése érdekében fontos a korai felismerés és kezelés. A nők sem mentesek a köszvény kockázatától, és a menopauza elérése után kezdenek “felzárkózni” a férfiakhoz.
Az alkohol ugyan kiválthatja a köszvényes rohamokat, de a genetika sokkal fontosabb, mint az alkohol annak meghatározásában, hogy ki kap köszvényt, és sokan szenvednek köszvényben, akik soha nem isznak alkoholt. Sőt, úgy vélik, hogy a köszvényben szenvedő francia királyi családoknál ez az állapot inkább a borukhoz használt hordókból származó ólommérgezés miatt alakult ki, mint magától a bortól, mivel az ólom károsítja a veséket, és rontja a húgysavnak a szervezetből való eltávolítására való képességét. Ezt a helyzetet utánozták a közelmúltban, amikor a gyakran ólomtartalmú radiátorokban készült “holdfényes whisky” ivói ólommérgezéssel összefüggő köszvényt (“szaturnuszi köszvény”) alakítottak ki. A túlsúlyt szintén összefüggésbe hozták a köszvénnyel. A köszvényes, jómódú és túlsúlyos polgár a 19. század klasszikus európai képe, de a valóságban a köszvény minden gazdasági osztályt érint.
A köszvény gyakori betegség. Becslések szerint az Egyesült Államokban akár ötmillió köszvényes is lehet. Még óvatosabb becslések szerint is ez a szám meghaladja a kétmilliót (Mayo Clinic becslése). A Mayo Klinika és Tajvan népességvizsgálatai egyaránt azt mutatták, hogy a köszvény előfordulási gyakorisága a közelmúltban jelentősen megnőtt az 1990-es évek elejéhez képest.
A köszvény előfordulási gyakorisága mind az idősebb, mind a fiatalabb emberek körében nőtt. A fiatalabbaknál tapasztalható növekedés nem magyarázható, de az idősebbeknél tapasztalható növekedés, legalábbis részben, a megnövekedett élettartamhoz, a megnövekedett testsúlyhoz (az elhízás összefüggésbe hozható a köszvénnyel) és a vízhajtók fokozott használatához kapcsolódik. A vízhajtókat például gyakran alkalmazzák magas vérnyomás kezelésére, és ezek megemelik a vér húgysavszintjét, ami növelheti a köszvény kialakulásának kockázatát.
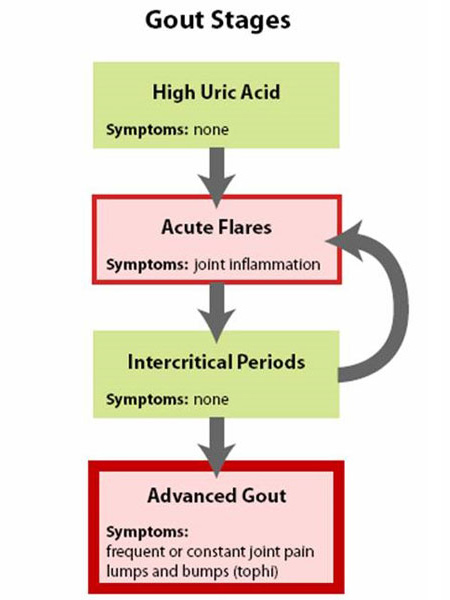
1. ábra: A köszvény stádiumai
![]()
![]()
2A és B ábra: Normál lábujj (A) és köszvényes lábujj (B)
A köszvényt úgy lehet a legjobban megérteni, hogy négy szakaszból áll (1. ábra: A köszvény szakaszai).
- Az első fázis az emelkedett húgysavszint köszvény vagy vesekő nélkül, ez a fázis tünetmentes, és általában nem kezelik.
- A második fázis az “akut roham” – fájdalommal és gyulladással.
- A harmadik fázis a “rohamok közötti idő”, amikor a személy normálisnak érzi magát, de fennáll a kiújulás veszélye.
- A végső fázis a “krónikus köszvényes ízületi gyulladás”, amikor húgysav “csomók”, azaz tophik vannak (2a. és 2b. ábra: Normális lábujjízület és köszvényes tophi illusztrációja), gyakoriak az akut köszvényes rohamok, és gyakran a rohamok között is van bizonyos fokú fájdalom (3. ábra: a köszvény lefolyása).
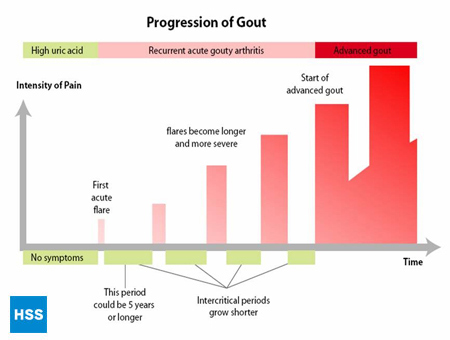
3. ábra: A köszvény lefolyása
(Vissza a cikk elejére)
Ki kap köszvényt és miért?
A köszvény egyértelműen a húgysav felhalmozódásával jár. A húgysav a szervezetben a purinok anyagcseréjének részeként keletkezik, amelyek akkor keletkeznek, amikor a szervezet lebontja a számos purintartalmú anyag bármelyikét, beleértve a táplálékunkból származó nukleinsavakat vagy a saját sejtjeink lebontásából származó nukleinsavakat.
A 4. ábra a bal oldalon a purinoktól a húgysavig vezető egyszerűsített útvonalat mutatja, a jobb oldalon pedig a köszvény elleni gyógyszerek működését, amelyet az alábbi 5. és 6. szakaszban tárgyalunk (4. ábra: A purinoktól a húgysavig vezető útvonal). A húgysav normális értékei a laboratóriumtól függően 3,6 mg/dl és 8,3 mg/dl között mozognak. Minél magasabb a vér húgysavszintje, annál nagyobb a kockázata a húgysav lerakódásának az ízületekben és a későbbi köszvényes rohamoknak.
Az embertől és az emberszabású majmoktól eltérő emlősökben az urikáz enzim a húgysavat az oldhatóbb allantoinná bontja, amely könnyebben kiürül a vizelettel. Az emberekben, akikből hiányzik ez az enzim, magasabb a húgysavszint, és ezért köszvényre hajlamosak.
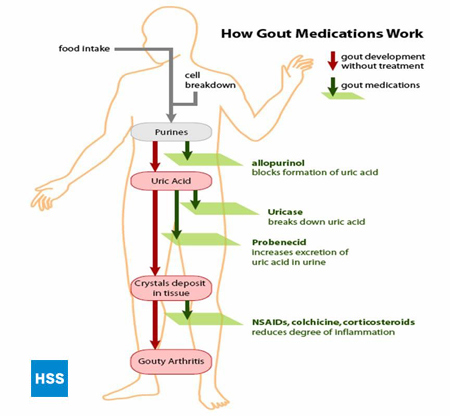
4. ábra: A purinok és a húgysav közötti útvonal
A köszvény vagy azért alakulhat ki az emberben, mert túl sok húgysavat termel, vagy azért, mert nem képes elegendő mennyiséget a vizeletbe juttatni (vagy mindkettő). A köszvény leggyakoribb oka (az esetek kb. 90%-ában) az, hogy nem tud elegendő húgysavat kiválasztani a vizelettel. Ez a képtelenség több okból is bekövetkezhet. A leggyakoribb a vesében található szerves aniontranszportereknek nevezett anyagok genetikai hibája, ami a húgysav túlzott mértékű visszaszívódásához vezet a veséből – és így túl sok húgysav kerül a vérbe. A húgysav kiválasztásának hibája azonban gyógyszerek, például vízhajtók, alacsony dózisú aszpirin vagy alkohol miatt is előfordulhat. Hibás húgysavkiválasztás akkor is előfordul, ha a vesék rosszul működnek.
A köszvényes esetek mintegy 10%-a a húgysav túltermelésének köszönhető. Amikor a húgysav túltermelődik, nemcsak a vérben, hanem a vizeletben is magas a húgysavszint, ami növeli mind a köszvény, mind a vesekő kialakulásának kockázatát. Egyes embereknél a húgysav túltermelését a purinlebontási útvonal egyik enzimének genetikai hibája okozza (lásd a 4. ábrát), ami ennek az útvonalnak a túlműködéséhez vezet. Mivel a sejtek DNS-t tartalmaznak, a DNS pedig purinokat, bármi, ami növeli a sejtek lebontását a szervezetben, több húgysavhoz és köszvényhez vezethet. Ha például egy beteg kemoterápiában részesül egy daganat miatt, a kezelés elpusztítja a daganatsejteket, a sejtek purinjainak lebontása következtében köszvényes roham vagy vesekő alakulhat ki.
Az élelmiszerek is vezethetnek a húgysav túltermeléséhez, például a húsok és húsmártások, valamint a sör, amelyek magas purintartalmúak.
A férfiak gyakrabban és fiatalabb korban kapnak köszvényt, mint a nők; a férfiak és a nők aránya 9:1 arányban van. A leggyakoribb megjelenési kor a 40 és 60 év közötti életkor. A nőknél a menopauza eléréséig meglehetősen ritka a köszvény. Az egyik elmélet szerint az ösztrogén blokkolja a vesében lévő anioncserélő transzportert (lásd fentebb), ami miatt több húgysav választódik ki a vizelettel, és így csökken a vér húgysavszintje. A köszvény leggyakrabban a 40-60 éves korban kezdődik, bár genetikai hajlam esetén a 40 évesnél korábban is kezdődhet, és előfordulhat, hogy valaki 80 éves korában jelentkezik először.
Némely esetben sérülések is kiválthatják a köszvényes rohamot. Egy “lábujjcsonttörés” is vezethet köszvényes rohamhoz, ha már elég húgysavkristály telítette a porcot.
Az emelkedett húgysavszint mechanizmusától függetlenül, a köszvény kulcsfontosságú eseménye a húgysavkristályok mozgása az ízületi folyadékba. A szervezet védekező mechanizmusai, köztük a fehérvérsejtek (neutrofilek) elnyelik a húgysavkristályokat, ami gyulladáskeltő vegyi anyagok (úgynevezett citokinek) felszabadulásához vezet, amelyek a gyulladás minden jelét, köztük a hőt, a bőrpírt, a duzzanatot és a fájdalmat okozzák. Ez a ciklus még több fehérvérsejtet toboroz az ízületbe, ami felgyorsítja a gyulladásos folyamatot.
A köszvényre gondolva Wortmann egy hasznos modellt javasolt.1 A húgysavkristályokat úgy képzeljük el, mint a gyufát, amely nyugodtan ülhet, vagy meggyújtható. A kristályok évekig jelen lehetnek a porcban vagy akár az ízületi folyadékban anélkül, hogy gyulladást okoznának. Aztán egy bizonyos ponton, a kristályok számának növekedése vagy más kiváltó tényező hatására a gyufa “lecsap”, és a gyulladás elkezdődik. Ez az analógia fontos mind az ízületben lévő húgysavkristályok fogalmának megértéséhez, mind pedig a köszvény különböző kezelési módjainak megértéséhez (lásd alább), amelyek egy része a gyulladást támadja (vizet önt a lángoló gyufára), más része pedig eltávolítja a húgysavkristályokat (elveszi a gyufát).
(Vissza a cikk elejére)
Mely ízületek érintettek a köszvényes ízületi gyulladásban, és miért a lábfejben a leggyakoribb?
Mint minden más ismert ízületi gyulladás típusnál, a köszvénynek is vannak bizonyos ízületek, amelyeket hajlamos megtámadni, és a lábfej a köszvény leggyakoribb helye. A köszvény különösen kedveli a bütyökízületet, az úgynevezett 1. lábközépcsont ízületet, amely a betegek 75%-ánál az első érintett ízület, és végül az ebben az állapotban szenvedők több mint 90%-ánál érintett. (5. ábra: A köszvényes rohamok elhelyezkedése). Úgy gondolják, hogy ez az ízület különösen érintett a köszvényben, mivel ez az az ízület, amelyre a legnagyobb négyzetcentiméterenkénti nyomás nehezedik járás vagy futás közben. A boka, a lábközép és a térd szintén gyakori helyszínei a köszvénynek, valamint a könyök fölötti bursa. A köszvény késői stádiumában, ha nem kezelik, több ízület is érintett lehet, beleértve az ujjakat és a csuklót is. A vállízületet nagyon ritkán érinti a köszvény, a csípőt pedig lényegében soha.
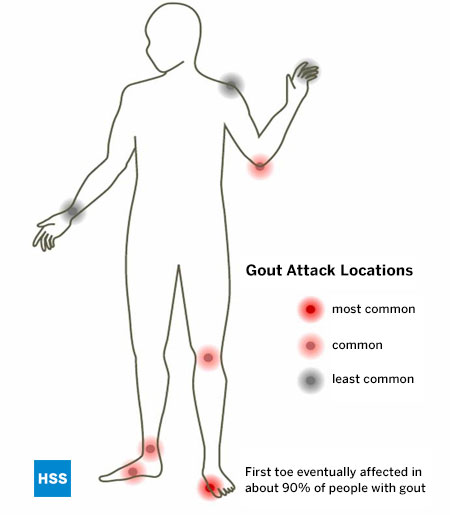
5. ábra: A köszvényes rohamok elhelyezkedése
Milyen a köszvényes roham és milyen érzés? Hogyan néz ki egy köszvényes lábfej vagy lábujj?
A köszvényes lábfej vagy lábujj jelentkezésekor az ízület általában rendkívül fájdalmas, meleg, vörös és duzzadt (6. ábra: Köszvényes lábujj akut rohammal). A köszvényes rohamhoz tartozó gyulladás szisztémás, így nem ritkán láz és hidegrázás, fáradékonyság és rossz közérzet tartozik a köszvényes roham képéhez.
![]()
6. ábra: lábujj akut köszvényes rohammal
A köszvényes rohamok előfordulhatnak normálisnak tűnő ízületekben vagy olyan ízületekben, amelyekben könnyen látható húgysavlerakódások vannak. Ezeket a lerakódásokat tophinak nevezzük (lásd az ábrákat: 7a. és 7b. ábra: Tophi a lábon és az Achilles-ín felett, 8. ábra: Tophi a könyökön, 9. ábra: Tophi a kézen és 10. ábra: Nagy tophi az ujjon), és számos helyen előfordulhatnak, de különösen a lábon és a könyökön. A 9. ábrán a jobb kéz kisujja be van kötve, mivel nemrég folyadékot távolítottak el belőle, amely számtalan húgysavkristályt mutatott.
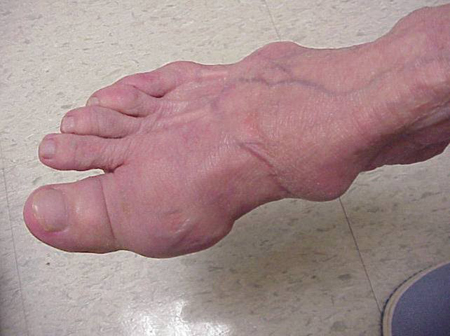
7a. ábra: Tophi a lábon
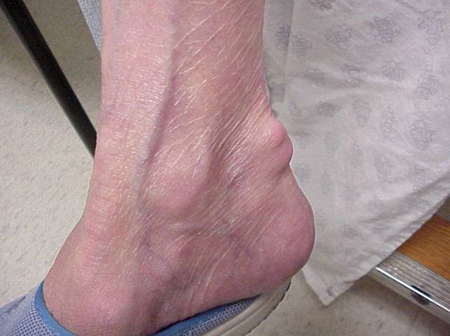
7b. ábra: Tophus az Achilles-ín felett
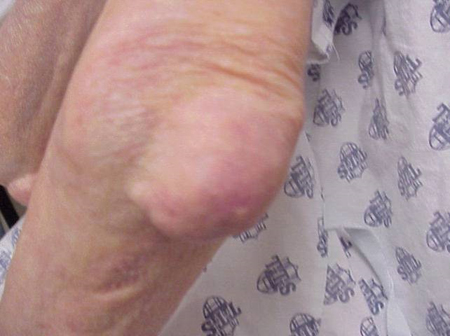
8. ábra: Tophus a könyökön
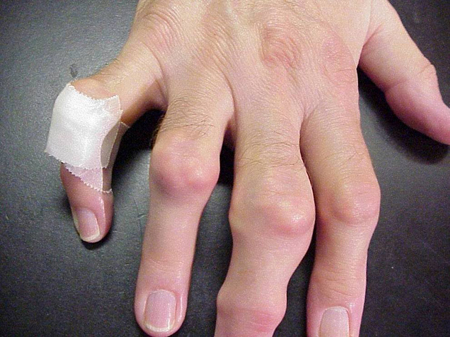
9. ábra: Tophi a kézen
![]()
10. ábra: Az ujj nagy tophusa
Míg néhány köszvényes roham gyorsan magától megoldódik, a többség egy hétig, több hétig vagy még tovább is eltart, ha nem kezelik. Mivel a köszvényes rohamok általában igen fájdalmasak, és gyakran megnehezítik a járást, a legtöbb köszvényes beteg speciális kezelést kér fájdalmas állapotára.
(Vissza a cikk elejére)
Hogyan diagnosztizálják a köszvényt?
Mivel a köszvény kezelése élethosszig tart, nagyon fontos a végleges diagnózis felállítása. Egyértelmű esetben az alapellátó orvos nagy biztonsággal felállíthatja a köszvény diagnózisát, de gyakran két vagy több lehetséges oka is lehet egy gyulladt lábujjnak vagy más ízületnek, amely a köszvény néhány jellemzőjét mutatja.
A diagnózis felállítása általában az ízületi folyadékban vagy a húgysavtömegben (tophus) lévő húgysavkristályok azonosításával történik. Ezek úgy láthatók, hogy egy csepp folyadékot egy tárgylemezre helyezünk, és polarizációs mikroszkóppal vizsgáljuk meg, amely kihasználja, hogy a húgysavkristályok elhajlítják a fényt. A nem reumatológus orvos, ha lehetséges, egy kis tűvel történő leszívással folyadékot távolíthat el az ízületből, és elküldheti laboratóriumba elemzésre. Egy reumatológus valószínűleg rendelkezik polarizáló tartozékkal a mikroszkópján a rendelőjében. A köszvénykristályok tűszerű alakúak, és sárga vagy kék színűek, attól függően, hogy hogyan helyezkednek el a tárgylemezen (lásd a 11. ábrát: Húgysavkristályok polarizáló fénymikroszkópia alatt).
![]()
11. ábra: Húgysavkristályok polarizáló fénymikroszkópia alatt
Néhány olyan helyzet van, amikor – bármilyen ideális is lenne – nem áll rendelkezésre folyadék vagy más minta a vizsgálathoz, de a köszvény diagnózisát fel kell állítani. A köszvény diagnózisának felállításához ebben a helyzetben egy kritériumrendszert dolgoztak ki (lásd a táblázat 1- A köszvény diagnózisa, ha nem lehetséges a kristályok azonosítása).2
Ezek a kritériumok kihasználják a köszvény azon jellemzőit, amelyek megkülönböztetik a gyulladásos artritisz más típusaitól, például a rheumatoid artritisztől. Például a köszvény gyulladása általában 24 órán belül eléri a maximumot, míg más típusú ízületi gyulladások általában lassabban fejlődnek. Hasonlóképpen, az ízület feletti bőrpír jelenléte, a “bütyökízület” érintettsége és a magas húgysavszint a vérben mind olyan jellemzők, amelyek valószínűbbé teszik a köszvényt. A köszvény diagnózisa az 1. táblázatban felsorolt 10 kritérium közül 6 megléte esetén állítható fel.
1. táblázat: Köszvény diagnosztizálása, ha nem lehetséges a kristályok azonosítása
Ideális esetben a 10 jellemzőből 6 jelen van az alábbiak közül:
- A gyulladás egy napon belül eléri a maximumot (a gyulladás gyors felgyorsulása).
- A kórtörténetben már előfordult hasonló gyulladásos epizód
- Az ízületi gyulladás egyetlen ízületben jelentkezik.
- Pirosság az érintett ízület felett (a köszvény erősen gyulladásos)
- A nagylábujj egyik oldali tövének érintettsége (a köszvény leggyakoribb helye)
- A lábfej közepén lévő ízületek érintettsége
- Húgysavszint emelkedés a vérvizsgálat során
- Röntgenfelvételen az ízületek nem szimmetrikus duzzanata látható
- Az ízületi folyadék vizsgálata fertőzésre és negatív.
- A röntgenfelvételen a köszvényre jellemző elváltozások, többek között ciszták a csontban és eróziók láthatók.
Ha a köszvény diagnózisát felállították, az egyént ki kell vizsgálni a köszvény szövődményei szempontjából:
- Húgysavlerakódásokat (tophi) kell keresni, amelyek számos helyen lehetnek (lásd a 7-10. ábrát).
- Kérdezni kell a veseköves anamnézisre vonatkozóan, mivel egy köszvényes és veseköves betegnél valószínűleg gyorsabb és agresszívebb húgysavcsökkentésre lesz szükség (lásd alább), mint egy köszvény nélküli betegnél, hogy megpróbálják megelőzni az ismétlődő kőképződést.
- A köszvényes betegről számos vizsgálat kimutatta, hogy nagyobb a koszorúér-betegség kockázata, és a koszorúér-kockázatnak megfelelő vizsgálatot kell végezni (például a koleszterin- és trigliceridszint laboratóriumi vizsgálata).3
Nagyon fontos a köszvény okozta csontkárosodás diagnosztizálása, mivel a dokumentált károsodás egyértelmű indikációja a hosszú távú terápiának (lásd alább). Ha a károsodás már elkezdődött, fontos a szervezet teljes húgysavszintjének csökkentése, ami az egyensúlyozás révén a húgysavnak az ízületekből való távozását eredményezi. Ennek oka, hogy a vér és az ízületek húgysavszintje a vér adott húgysavszintje mellett elér egy bizonyos szintet, az úgynevezett “állandósult állapotot”. Ha a vérszint csökken, akkor az ízületi húgysavszint is fokozatosan csökken. Ez ahhoz vezet, hogy a köszvényes rohamok idővel csökkennek vagy teljesen megszűnnek, a tophik pedig visszaszívódnak, zsugorodnak vagy teljesen eltűnnek.
A teljes test húgysavszintjének csökkentésére különböző megközelítéseket lehet alkalmazni. Csökkenthető a húgysavtermelés a szervezetben (például allopurinollal, lásd alább) vagy növelhető a húgysav kiválasztása (például probeneciddel, lásd alább). A kristályok lebonthatók a szervezetben is (lásd alább a 7a. pontot, a Rasburicase-ra vonatkozóan, és a 7b. pontot, a pegilált urikázra vonatkozóan), de ennek a mechanizmusnak a használata jelenleg még tanulmányozás alatt áll. Ez segíthet megelőzni a további károsodást.
A köszvény standard képalkotó technikája a röntgensugárzás (lásd a 12-17. ábrát: 12. ábra: Köszvény az 1. lábujj tövében; 13. ábra: Köszvény a disztális ujjízületekben; 14. ábra: Köszvényes elváltozás és lágyrész-meszesedés az 1. lábujj töve körül; 15. ábra: Köszvényes pusztulás több ujjízületben; 16. ábra: Köszvényes erózió a könyök proximális ulnáján; 17. ábra: ábra: Nagy Tophus lágyszöveti tömegként látható a könyöknél), de speciális esetekben, például amikor a köszvényt el kell különíteni a fertőzéstől vagy a daganattól, a mágneses rezonanciás képalkotás (MRI) (18. ábra: A térd MRI-je köszvényes lágyszöveti tömeget és a térdkalács erózióját mutatja) vagy az ultrahang (19. ábra: Köszvényes gyulladást mutató Power Doppler-vizsgálat az 1. lábujj tövénél) hasznos lehet.
![]()
12. ábra: Gout of the Base of the 1st Toe
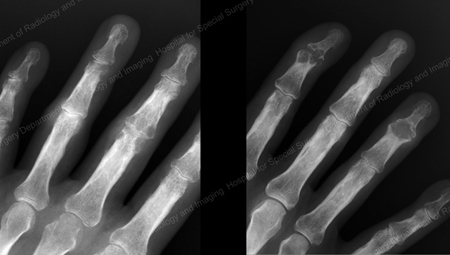
Figure 13: Gout of the Distal Finger Joints
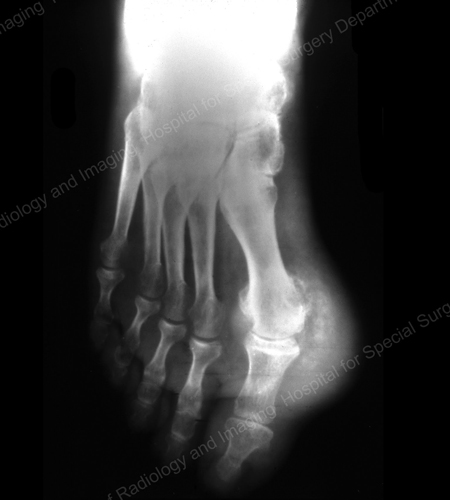
Figure 14: Gouty Change and Soft Tissue Calcification about the Base of the 1st Toe
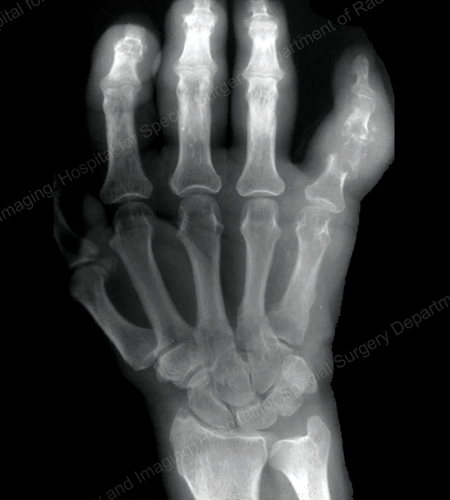
Figure 15: Gouty Destruction at Multiple Finger Joints
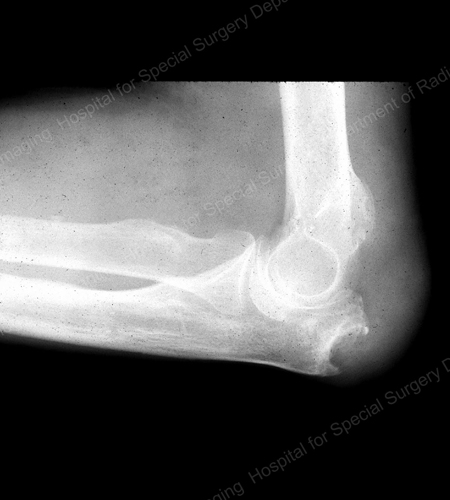
Figure 16: Gouty Erosion at the Proximal Ulna at the Elbow
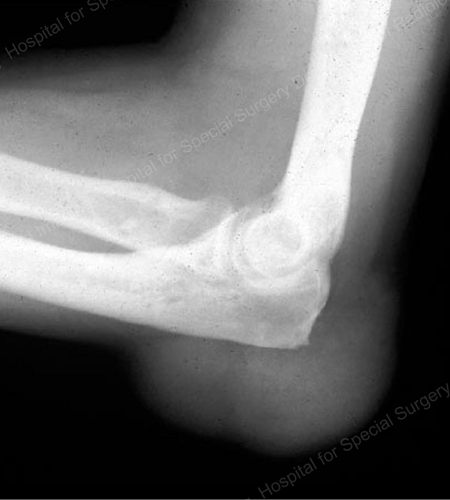
Figure 17: A könyöknél lágyszöveti tömegként látható nagy tophus
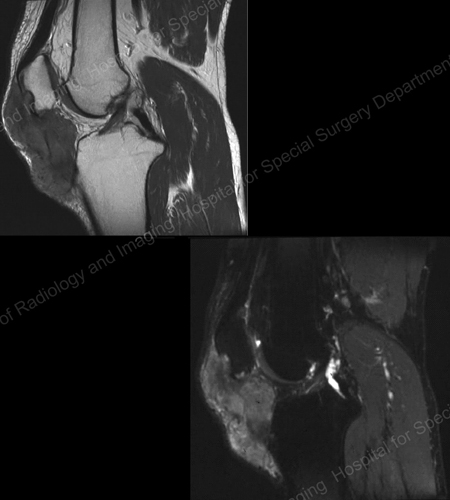
18. ábra: A térd MRI-je köszvényes lágyrésztömeget és a térdkalács erózióját mutatja
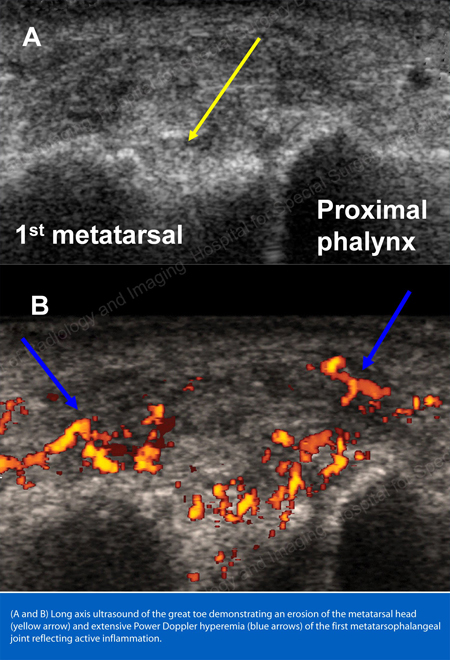
19. ábra: Köszvényes gyulladást mutató Power Doppler-vizsgálat az 1. lábujj tövében
A vörös és forró ízületek, valamint az ízületi fájdalom gyors felgyorsulása erősen köszvényre utalnak, és a tophik azonosítása, ha vannak (lásd 7-10. ábra), tovább segít.
Különös erőfeszítéseket kell tenni a köszvény megkülönböztetésére a többi, kristályok által kiváltott ízületi gyulladástól. Például a pszeudogout, amelyet egy más típusú kristály (kalcium-pirofoszfát) okoz, ugyanolyan típusú forró, vörös ízületet és ugyanolyan gyors fájdalomgyorsulást okoz, mint a köszvény. A pszeudogoutot úgy lehet megkülönböztetni, hogy a röntgenfelvételen az ízületekben lévő kalciumlerakódások láthatók, amelyek más módon rakódnak le, mint a köszvényben. Amikor a pszeudogoutban a gyulladt ízületből származó folyadékot vizsgálják, látható a specifikus okozó kristály.
A kristályok által kiváltott ízületi gyulladás harmadik típusa, a hidroxiapatit lerakódásos betegség, amelynek azonosításához speciális vizsgálatokra van szükség (az egyik ilyen vizsgálat az elektronmikroszkópia). A kristályok okozta gyulladás ezen egyéb típusainak jelenléte tovább hangsúlyozza annak értékét, hogy amikor csak lehetséges, azonosítani kell a húgysavkristályokat, mint az adott beteg ízületi gyulladásának okát, hogy biztosítsuk a megfelelő állapot kezelését.
(Vissza a cikk elejére)
Hogyan kezelhető egy köszvényes roham?
A köszvény akut rohamának kezelése nagyon különbözik a későbbi rohamok megelőzésétől. A köszvény kezelésének és megelőzésének általános megközelítését lásd a 4. ábrán.
A megelőzésre alkalmazott kezelések, mint például az allopurinol (lásd alább), valójában ronthatnak a helyzeten, ha a roham alatt adják őket, és ezért néhány hétig vissza kell tartani a roham megszűnéséig.
Számos olyan intézkedés létezik, amely segíthet a köszvényes roham megszűnésében. Az akut köszvény kezelési stratégiáinak összefoglalóját lásd a 2. táblázatban. Az egyik alapelv az, hogy a köszvényes roham kezelését gyorsan meg kell kezdeni, mivel a gyors kezelést gyakran gyors javulással lehet jutalmazni.
Ha a köszvényes roham a kezelés megkezdése előtt egy napnál tovább tart, a kezelésre adott válasz sokkal lassabb lehet.
2. táblázat: Az akut köszvényes rohamok kezelésére szolgáló gyógyszerek
- Nem-szteroid gyulladáscsökkentők (NSAID-ok) vagy COX-2-gátlók
Példák az NSAID-okra: Naproxen 500 mg naponta kétszer, indometacin 25 mg naponta háromszor. Példa a COX-2 gátlóra: celecoxib 200mg naponta kétszer. Lehetséges mellékhatások: Vérnyomásemelkedés, bokaduzzanat, gyomorpanaszok, fekély (a hosszú távú használat a szívroham vagy a stroke fokozott kockázatával járhat, de a köszvényes használat általában nagyon rövid ideig tart). Vese- vagy májproblémák esetén óvatosan alkalmazható.- Gyulladáscsökkentő kortikoszteroidok
Példák a gyulladáscsökkentő kortikoszteroidokra: Prednizon 40 mg első nap, 30 mg második nap, 20 mg harmadik nap, 10 mg negyedik nap. Lehetséges mellékhatások: Vérnyomásemelkedés, vércukorszint emelkedés, hangulati változások. Rövid távú alkalmazás, mint köszvény esetén, általában sokkal jobban tolerálható, mint a hosszú távú alkalmazás. Cukorbetegség esetén óvatosan alkalmazható.- Kolhicin
Régebben nagy dózisú kolhicint használtak köszvényes rohamokra, de ez a betegek nagy részénél hajlamos volt hasmenést okozni. Kimutatták, hogy a kolhicin alacsonyabb dózisai ugyanolyan hatékonyak, mint a magas dózisok köszvényes roham esetén, és sokkal jobban tolerálhatók. Feltételezve, hogy nincsenek olyan egyéb egészségügyi problémák, amelyek módosított adagot igényelnének, köszvényes roham esetén a beteg a köszvényes roham kezdete után a lehető leghamarabb két tabletta kolhicint kapna, egyenként 0,6 mg-ot. Egy órával később további egy tablettát kapna. A kolhicin adagját jelentősen csökkent veseműködésű betegeknél ki kell igazítani. A kolhicinnek kölcsönhatásai vannak bizonyos más gyógyszerekkel, leginkább a klaritromicinnel (Biaxin®).- Helyi szteroid injekciók
Példa a szteroid injekciókra: az érintett ízület méretétől függően különböző adagokat alkalmaznak, és többféle készítmény áll rendelkezésre. Lehetséges mellékhatások: Az injekcióra 1-2%-ban helyi reakció léphet fel, és az ízület másnap átmenetileg rosszabbodhat, ami jég alkalmazását teszi szükségessé. Cukorbetegeknél egyetlen helyi injekció átmenetileg megemelheti a vércukorszintet.
a) Fizikai intézkedések a köszvény akut rohamának kezelésében: Fontos, hogy le kell szállni a lábról, ha a köszvényes roham az alsó végtagot érinti. Ha megpróbáljuk figyelmen kívül hagyni a rohamot, az elhúzódáshoz vezethet. A helyi jegelés bizonyítottan segít (egyszerre legfeljebb 10 percig, a bőrkárosodás elkerülése érdekében). Egyeseknél a láb felemelése is segít.
b) Gyógyszerek akut köszvényes roham esetén:
- A nem-szteroid gyulladáscsökkentők és a COX-2 gátlók a köszvény akut rohamának fő terápiája azoknál a betegeknél, akiknek nincs ellenjavallatuk. Ezek közé a gyógyszerek közé tartoznak az olyan szerek, mint a naproxen (Naprosyn®), az ibuprofen (Motrin®), a celecoxib (Celebrex®), az indometacin (Indocin®) és sok más. Ezek a szerek megbízhatóan csökkentik a köszvény okozta gyulladást és fájdalmat. A fekélyben, magas vérnyomásban, szívkoszorúér-betegségben és folyadék-visszatartásban szenvedő betegeknek azonban óvatosnak kell lenniük ezekkel a szerekkel, még a köszvényes roham megoldásához szükséges rövid (általában 3-7 napos) kúrák esetében is. A nem-szteroid gyulladáscsökkentők adagjai, amelyek a köszvényes roham megoldásához szükségesek, magasabbak, mivel teljes gyulladáscsökkentő hatásra van szükség. Az adagolásra vonatkozó példákat lásd a 2. táblázatban. A vény nélkül kapható dózisok, például az ibuprofen 200 mg-os adagja, napi háromszor két tabletta, gyakran nem elegendő.
- A kortikoszteroidok, mint például a prednizon és a metilprednizolon (Medrol®), olyan gyulladáscsökkentők, amelyek meglehetősen hatékonyak a köszvényes rohamok ellen. A gyulladáscsökkentő szteroidok hatásukban és mellékhatásaikban nagyon különböznek a férfihormon-szteroidoktól. A gyulladáscsökkentő szteroidoknak hosszú távú kockázatai vannak, például csontritkulás és fertőzés, de rövid távú (például 3-7 napos) terápia esetén viszonylag alacsony a kockázatuk. Ezek a szerek megemelhetik a vérnyomást és a vércukorszintet, így problémát jelenthetnek a nem kontrollált magas vérnyomásban vagy nem kontrollált cukorbetegségben szenvedők számára.
- A kolhicin (Colcrys®) a köszvényes rohamok megelőzésében és kezelésében egyaránt szerepet játszik (a megelőzésben betöltött szerepének tárgyalását lásd alább). A köszvényes rohamokra vonatkozó kolhicinnel kapcsolatos részleteket lásd a 2. táblázatban. A kolhicin vonzó tulajdonsága, hogy mennyire specifikus. Megoldja például a köszvényes rohamot, de nem segít a reumás ízületi gyulladás fellángolásán. Ha a kolhicin szintje túl magasra emelkedik, mint például akkor, ha a szokásos adagot súlyos vesebetegségben szenvedő betegnek adják, toxicitás léphet fel, például a vérsejtek termelődésének elnyomása. Régebben a kolhicint a szájon át történő alkalmazás mellett intravénásan is alkalmazták. Az intravénás alkalmazás nagyon hatékony lehet, és ezen az úton nem okoz hasmenést, de ezt a szert rendkívül óvatosan kell adni, mivel a hibás adagolás leállíthatja a csontvelő vérsejttermelését, és potenciálisan végzetes lehet. Emiatt az intravénás kolhicint ma már nagyon ritkán alkalmazzák. A betegek gyakran kérdezik, hogy a kolhicin, amely sok éven át márkajelzés nélküli formában volt kapható, miért lett márkás gyógyszer (Colcrys®). Ez az FDA azon törekvésének eredménye, hogy felülvizsgálja és egységesítse azon gyógyszerek gyártását, amelyek már régóta forgalomban vannak, és amelyeket az FDA korábban nem vizsgált felül. A kolhicin egyike azon kevés számú gyógyszernek, ahol új vizsgálatokat végeztek (például a gyógyszerkölcsönhatásokról és az adagolás újraértékeléséről), ahol az FDA márkás státuszt adott egy gyártónak annak ellenére, hogy a márka nélküli forma már régóta elérhető.
- A kortikoszteroid kristályos készítményeinek helyi beadása kiváló lehetőség lehet, ha valakinek egyetlen ízületi köszvényes rohama van. Az injekciós készítmények közé tartozik a metilprednizolon-acetát (Depo-Medrol®), a triamcinolon (Aristospan®) és a betametazon (Celestone®). E készítmények közül a betametazon tart a legrövidebb ideig az ízületben, de a köszvény mindenesetre néhány héten belül általában magától megszűnik, így ez a lehetőség elég sikeres lehet. A betametazon előnye, hogy kisebb a valószínűsége az injekciót követő napon átmenetileg súlyosbodó fellángolásnak, amely a helyi szteroidinjekciók leggyakoribb mellékhatása. A helyi injekció nagyon csekély kockázattal jár a fertőzésnek az ízületbe való bejutása szempontjából is, de megvan az az előnye, hogy ha a köszvényt még nem diagnosztizálták véglegesen, ugyanazon a tűn keresztül folyadékmintát lehet venni és elemezni a húgysavkristályok jelenlétére.
(Vissza a cikk elejére)
Hogyan lehet megelőzni a köszvényes rohamot?
A diéta szerepe a köszvény megelőzésében: Mivel az élelmiszerek közvetlenül kiválthatják a köszvényes rohamokat, egyértelmű, hogy a köszvényes betegeknek tanácsadást kell kapniuk arról, hogy melyek azok, amelyek nagyobb valószínűséggel váltanak ki rohamot. A diétás ellenőrzés elegendő lehet egy enyhén emelkedett, például 7,0 mg/dl-es húgysavszintű betegnél (megjegyezve, hogy egy köszvényes betegnél minden 6,0 feletti húgysavszint emelkedettnek számít, még akkor is, ha a laboratórium által “normál tartománynak” nevezett értéken belül van)
A magasabb, például 10.0 mg/dl, a diéta önmagában általában nem akadályozza meg a köszvényt. Ez utóbbi esetében még a nagyon szigorú diéta is csak körülbelül 1 mg/dl-rel csökkenti a vér húgysavszintjét – ez általában nem elég ahhoz, hogy a húgysav ne csapódjon ki az ízületekben. Úgy tűnik, hogy a köszvényes betegeknél az a határérték, amikor a húgysavszintjük 6,0 mg/dl alá csökken, drámaian csökkenti a rohamok számát.4
A fenti fenntartásokkal együtt a köszvényes betegeknél hasznos a diétára való odafigyelés, különösen akkor, amikor először kezdik el a húgysavszint csökkentésére szolgáló gyógyszeres kezelést (ami paradox módon kezdetben kiválthatja a köszvényes rohamokat). A köszvényes diétának van néhány alapelve, amely számos vizsgálatban megállta a helyét: a vörös húsok és húsmártások korlátozása, a kagylófélék korlátozása és az alkohol, különösen a sör korlátozása.5,6 A vörös húsokat és a kagylókat (például kagylót, garnélát és kagylót) ideális esetben ritkábban, kisebb adagokban (például 3 oz) kell fogyasztani. Minden alkoholfajta több húgysav visszaszívódását okozza a vesékben, ami megemeli a vér húgysavszintjét, de a sörnek magas a purinszintje, és így két különböző módon járul hozzá a vér húgysavszintjének emelkedéséhez. A növényi fehérje purinná bomlik, de úgy tűnik, hogy nem járul hozzá jelentősen a köszvény kialakulásához. Az alacsony zsírtartalmú tejtermékek, annak ellenére, hogy az enyhe fehérje purinná bomlik, szintén nem járulnak hozzá a köszvény kockázatához (sőt, akár védő hatásúak is lehetnek).5 Bizonyos szénhidrátok, mint például a zabpehely, a búzacsíra és a korpa mérsékelt purintartalommal rendelkeznek, de nem bizonyult jelentős köszvénykockázati tényezőnek. Azok számára, akiket érdekel a húgysav maximális csökkentésének elérése étrendi eszközökkel, két “Köszvénygyűlölő szakácskönyvet” találnak az alábbi “Köszvényről szóló könyvek” részben. és mind a négy szakácskönyvük megvásárolható online.
b) A fizikai aktivitás szerepe a köszvény megelőzésében: A diéta mellett a fizikai aktivitás segíthet a fogyásban, és a köszvény összefüggésbe hozható a túlsúllyal.7 A jól kialakult köszvényes betegeknél, különösen, ha a röntgenfelvételek ízületi károsodást mutattak ki a lábfejben, ésszerű az alacsony terhelésű mozgásprogram. Köszvény esetén a diétával kombinált mozgásprogram csökkentheti a rohamok kockázatát.7 Ha úgy tűnik, hogy a roham az alsó végtagban jelentkezik, a betegeknek tanácsos megpróbálniuk felállni a lábukról, mivel úgy tűnik, hogy az ütések rontják a köszvényes rohamokat. A köszvényes roham kialakulására utaló jelek közé tartozik a helyi duzzanat, hőérzet, bőrpír és érzékenység az ízületben, különösen a lábfejben, a bokában vagy a térdben. Egyes betegeknél láz és hidegrázás az első figyelmeztetés arra, hogy köszvényes roham közeledik.
c) A gyógyszerek szerepe a köszvény megelőzésében: (A köszvényes rohamok megelőzésére szolgáló gyógyszerek összefoglalóját lásd a 3. táblázatban.)
3. táblázat: A köszvényes rohamok megelőzésére szolgáló gyógyszerek
- Allopurinol és febuxosztát: a húgysavtermelés csökkentésére
- Probenecid és lesinurad: a húgysav kiválasztásának fokozására
- Pegloticáz: a húgysav lebontásának fokozására
- Kolchicin: a húgysavkristályok gyulladást okozó képességének csökkentésére.
1. Standard gyógyszerek a köszvényes rohamok megelőzésében:
i. Kolchicin (Colcrys®): a fentebb tárgyalt “gyufa” hasonlatot1 használva a kolchicin alkalmazása a húgysav “gyufa” “tompításának” tekinthető. A kolhicin nem csökkenti a szervezet húgysavraktárát, de csökkenti a szervezet e kristályokra adott gyulladásos reakciójának intenzitását. A legújabb tanulmányok kimutatták, hogy a kolhicin hatásának legalább egyik mechanizmusa az, hogy a köszvényes gyulladásban fontos szerepet játszó gyulladásos fehérje (citokin), az interleukin-1-béta termeléséhez vezető reakciók kaszkádjának megakadályozására hat.8
Napi egy vagy két tabletta (egyenként 0,6 mg) alkalmazásakor a legtöbb ember jól tolerálja ezt a gyógyszert, és ez az adag segíthet a köszvényes rohamok megelőzésében. Egyes orvosok egy nagyon súlyos vagy két közepesen súlyos köszvényes roham után kezdik a kolhicint, és ezen túl allopurinolt használnak. Ha egy betegnek ugyanazon 12 hónapon belül két köszvényes rohama van, akkor általában a húgysavszintet csökkentő gyógyszeres kezelést javasolnak, amit a kolhicin nem ér el. A húgysavcsökkentő szerekről, az allopurinolról és a probenecidről lásd alább. A kolhicin hosszú távú alkalmazásakor ritka az idegekre és az izmokra gyakorolt hatás, és a kolhicint rendszeresen szedő betegeknél körülbelül hathavonta ellenőrzik az izomból származó vérvizsgálatot (CPK). A kolhicinnek akkor is fontos szerepe van, amikor a betegek allopurinollal kezdik a terápiát (lásd alább), hogy megelőzzék a köszvényes rohamok növekedését, ami az allopurinol elkezdésekor előfordulhat. A kolhicint ebben az esetben gyakran körülbelül hat hónap múlva vonják vissza, feltéve, hogy nem jelentkeztek köszvényes rohamok.
ii. Allopurinol: Ez a szer jelenleg a köszvény megelőzésére leggyakrabban alkalmazott gyógyszer. Az allopurinol blokkolja a xantin-oxidáz enzimet, amely gátolja a purinok lebontását, így csökkenti a szervezet húgysav összmennyiségét. Az allopurinol hatásos a köszvény megelőzésében, függetlenül attól, hogy mi volt az emelkedett húgysavszint mechanizmusa. Akár túl sok húgysavat termel valaki, akár nehezen választja ki azt a vesén keresztül, az allopurinol húgysavtermelésének csökkenése ugyanahhoz a célhoz vezet: a szervezet teljes húgysavszintjének csökkenéséhez.
Az adag bevétele után egy héten belül az allopurinol jelentősen csökkenti a húgysavszintet. Az allopurinol leggyakoribb mellékhatása a köszvényes rohamok számának növekedése a terápia korai szakaszában. Emiatt kezdetben gyakran kolhicinnel (lásd fentebb) együtt kezdik, hogy miközben a “gyufákat “1 lassan eltávolítsák, a megmaradtakat “tompítsák”. Az allopurinol egyéb mellékhatásai közé tartozik a bőrkiütés, a májvérvizsgálatok rendellenessége és esetenként a fehérvérsejtszám csökkenése. Úgy tűnik, hogy az antibiotikum, az ampicillin több kiütést okoz azoknál a betegeknél, akik már szednek allopurinolt. Ritka, de nagyon súlyos mellékhatás az allopurinol túlérzékenységi szindróma, amely súlyos kiütésekkel, valamint súlyos máj- és vérsejt-rendellenességgel járhat. A jelentések szerint ez a szindróma valószínűbb, ha a betegnek rendellenes a veseműködése.9 Bár e kérdésben jelentős viták folynak10 , általánosan elfogadott, hogy a rendellenes veseműködésű betegeknek az allopurinolt alacsony dózisban kell kezdeniük, és az allopurinol hatékony kiválasztásának biztosítása érdekében növelni kell a dózist. Ezeknek a betegeknek a húgysavszintjét szorosan nyomon követik, és a húgysavszintet irányadónak használják, amikor az allopurinol adagját lassan emelik. Az allopurinol túlérzékenységi szindróma súlyossága emlékeztet arra, hogy specifikus kritériumok alapján kell eldönteni, mely betegeket kell allopurinollal kezelni (lásd 4. táblázat: A húgysavcsökkentő gyógyszerek alkalmazásának okai).
4. táblázat: A húgysavcsökkentő gyógyszeres kezelés alkalmazásának okai
- Köszvény, évente több mint két roham, akár a húgysav túltermelődése, akár kiválasztási nehézségek miatt
- Krónikus látható húgysavgyülemek (tophi)
- Magas húgysavszint a vizeletben (800 mg felett 24 óránként), különösen, ha a kórtörténetben vesekő szerepel
- A köszvényes arthritis kezelésére szolgáló egyéb lehetőségek kudarca (pl, a probenecid sikertelensége)
- Ha valaki kemoterápiában részesül leukémia vagy limfóma miatt, és várhatóan sok tumorsejt elpusztul (mivel a sejtek egyik bomlásterméke a purin, amely húgysavvá bomlik le)
iii. Febuxosztát (Uloric®): Ezt a gyógyszert 2009 februárjában hagyta jóvá az FDA a köszvényes betegek kezelésére a húgysavszint csökkentésével. Az allopurinolhoz hasonlóan működik, mivel gátolja a xantin-oxidázt, a húgysavtermelő útvonal egyik kulcsenzimjét, és ezáltal csökkenti a szervezet teljes húgysavszintjét.
Az allopurinolhoz hasonlóan a febuxosztát leggyakoribb mellékhatása a köszvény fellángolásának okozása a gyógyszer elkezdése után. Az allopurinolhoz hasonlóan a köszvény fellángolásának elkerülése érdekében indokolt, amikor csak lehetséges, a febuxosztát elkezdése után legalább az első hat hónapban megelőző gyógyszert, például kolhicint adni. Később, ahogy a szervezet teljes húgysavszintje csökken, erre általában már nem lesz szükség.
A febuxosztát egyik lehetséges előnye, hogy szerkezetileg teljesen különbözik az allopurinoltól, és ezért valószínűleg alkalmazható olyan betegeknél, akik allergiásak az allopurinolra. Eddig csak korlátozott számú, az allopurinolra allergiás beteget vizsgáltak, de ezeknél a betegeknél a gyógyszer jól tolerálható volt. További előnye, hogy kiválasztását az allopurinollal ellentétben inkább a máj, mint a vese kezeli, így a febuxosztát némi előnnyel járhat veseműködési zavarban szenvedő betegeknél.
Az allopurinollal ellentétben, amely kölcsönhatásba lép a warfarinnal (Coumadin®), a febuxosztátnak a vizsgálat során nem volt ilyen kölcsönhatása. A febuxosztátot az FDA engedélye szerint napi 40 mg-os adaggal kell kezdeni, és ha a húgysavszint két hét kezelés után nem éri el a célértéket (kevesebb mint 6,0 mg/dl), az adagot napi 80 mg-ra lehet emelni. A febuxostat 80 mg-os adagjával több beteg húgysavszintjét sikerült 6 mg/dl alá szorítani, mint az allopurinol 300 mg-os adagjával, a leggyakrabban alkalmazott allopurinol adagjával. A reumatológusok gyakran állítanak be 300 mg-nál nagyobb allopurinoladagokat, ha szükséges a húgysavcél eléréséhez, bár a nagyobb allopurinoladagokkal kapcsolatos irodalom korlátozott.
A kontrollált húgysavszinttel rendelkező és az allopurinollal jól teljesítő betegeknek látszólag nem lenne okuk átállni erre az új szerre, tekintettel az allopurinol alacsonyabb költségeire és 40 éves múltjára, amely összességében nagyon jó biztonságossági adatokat mutat (lásd az “Allopurinol” fenti tárgyalását).
2018 márciusában jelent meg egy tanulmány az allopurinol versus febuxosztát szívbiztonságáról. Ez a tanulmány 5000 beteget vizsgált, akiknek mindegyike rendelkezett valamilyen szív- és érrendszeri betegséggel a kórtörténetében, akár szívinfarktus, szélütés, minisztroke, vagy sürgős szívműtétre volt szükségük koszorúér-betegség miatt. A vizsgálat azt vizsgálta, hogy a szív- és érrendszeri kimenetek kombinációja (szívroham, stroke, szívhalál, mini-stroke, sürgős szívműtét koszorúér-betegség miatt) gyakoribb volt-e az allopurinol- vagy a febuxosztát-csoportban. E kimenetelek kombinációja tekintetében a két gyógyszer azonos volt. A szívhalál azonban magasabb volt a febuxosztát csoportban. A vizsgálat értelmezése némi problémát okozott, mivel a meghalt betegek szinte mindegyike már abbahagyta köszvénygyógyszeres kezelését, akár allopurinolról, akár febuxosztátról volt szó. Az 5 éves vizsgálatban magas volt a lemorzsolódási arány is. Sok reumatológus nem tartja ezt a tanulmányt véglegesnek, és vannak más adatok is, amelyek nem mutatják a febuxostat fokozott szívkockázatát. Az FDA azonban értelmezte ezt a tanulmányt, és figyelmeztetést tett a febuxostatra, hogy azt második vonalban, az allopurinol után kell alkalmazni.
Most, hogy az FDA ezt a figyelmeztetést tette a febuxostatra, még a vesekóros betegeknél is valószínűleg az allopurinolt kezdenénk először. Azoknál a már febuxosztátot szedő embereknél, akik soha nem szedtek allopurinolt, egyedi eseti döntés, hogy áttérnek-e az allopurinolra. Nehéz döntés, hiszen ők a febuxosztátot tolerálják, az allopurinolt pedig nem biztos, hogy tolerálják. Az allopurinolnál nagyobb a súlyos bőrreakció kockázata a veseműködési rendellenességben szenvedőknél, és az ilyen rendellenességben szenvedők gyakran a febuxosztátot szedik. Mindezen adatok mérlegelése után sok beteg ebben a helyzetben a febuxosztát szedése mellett döntött, de ezt a döntést mindenki az orvosával együtt hozza meg.
iv. Probenecid: Ez a gyógyszer növeli a vizelettel kiválasztódó húgysav mennyiségét azáltal, hogy csökkenti a vese által visszaszívódó mennyiséget. Azokat a gyógyszereket, amelyek hatására több húgysav távozik a vizelettel, urikozurikus szereknek nevezik. A probenecid a fő ilyen szer, amelyet az Egyesült Államokban használnak. A probenecid sikeresen 6,0 alá csökkentheti a vér húgysavszintjét, és csökkentheti vagy megelőzheti a köszvényes rohamokat.
Az allopurinolhoz hasonlóan a probenecid elkezdésekor megnövekedhet a köszvényes rohamok száma, ezért a kezelés első hat hónapjában gyakran kolhicint adnak. Az allopurinollal ellentétben azonban a terápia korai szakaszában a probenecid növelheti a vizelet húgysavszintjét, ami vesekő kialakulásához vezethet. Emiatt indokolt a probenecid megkezdése előtt 24 órás vizeletmintát ellenőrizni húgysavtartalomra, és ha ez az eredmény >800mg/24 óra, akkor ezt a terápiát újra kell gondolni. Ha az eredmény határeset, a betegnek legalább azt kell tanácsolni, hogy fogyasszon több folyadékot, hogy a kezelés korai szakaszában megelőzze a vesekövességet. Vannak olyan gyógyszerek is, amelyek képesek megváltoztatni a vizelet savasságát, és a vizelet lúgosításával ilyen esetben csökkenthető a vesekő kialakulásának kockázata (a húgysav lúgos közegben jobban oldódik, így kevésbé valószínű, hogy kikristályosodik). A probenecid kiütést is okozhat, de kevésbé tűnik valószínűnek, mint az allopurinol, hogy nagyon súlyos túlérzékenységi reakciót vált ki. A probenecid nem hatásos, ha a betegnek veseműködési zavarai vannak . Az allopurinollal kombinált lesinurad hatékonyságának bizonyítása a betegek húgysavcélértékének elérésében.
12 Sundy JS et al: Reduction of Plasma Urate Levels Following Treatment With Multiple Doses of Pegloticase (Polyethylene Glycol-Conjugated Uricase) in Patients With Treatment-Failure Gout: Results of a Phase II Randomized Study. Arthritis Rheum 58:9, 2882-2891, 2008.
13 Sundy JS et al: Efficacy and Safety of Intravenous Pegloticase (PGL) in treatment failure gout (TFG): Results from Gout-1 and Gout-2. European League Against Rheumatism Abstract THU0446, 2009. június. Abstract from European League Against Rheumatism Meeting 2009
14 Baraf, HSB et al: Reduction of tophus size with pegloticase (PGL) in treatment failure gout (TFG): Results from Gout-1 and Gout-2, European League Against Rheumatism Abstract OP-0047, 2009. június. Abstract from European League Against Rheumatism Meeting 2009
15 So A et al: A pilot study of IL-1 inhibition by anakinra in acute gout in acute gout. Arthritis Research & Therapy 9(2):R28, 2007. Korai adat, hogy az anakinra hatásos volt köszvényes fellángolásokban.
16 Terkeltaub R et al: The interleukin 1 inhibitor rilonacept in treatment of chronic gouty arthritis: Results of a placebo-controlled, monosequence crossover, non-randomised, single-blind pilot study. Annals of Rheumatic Disease 68:1613-1617, 2009
17 So A at al: Canakinumab (ACZ885) Vs. Triamcinolone Acetonide for Treatment of Acute Flares and Prevention of Recurrent Flares in Gouty Arthritis Patients Refractory to or Contraindicated to NSAIDs and/or Colchicine. American College of Rheumatology LB4 összefoglaló, 2009. október. Abstract from American College of Rheumatology Meeting, Oct. 2009
18 Fitz-patrick D et al: Abstract 150: Effects of a Purine Nucleoside Phosphorylase Inhibitor, BCX4208, on the Serum Uric Acid Concentrations in Patients with Gout. Abstract from the American College of Rheumatology Meeting November 2010.
(Go back to top of article)
Updated: 12/18/2017
Authors

Attending Physician, Hospital for Special Surgery
Professor of Clinical Medicine, Weill Cornell Medical College