Szájüregi piogén granuloma diagnózisa és kezelése: egy esetsorozat | Revista Odontológica Mexicana
Bevezetés
A piogén granuloma nem neoplasztikus daganatos növekedés a száj vagy a bőr szöveteiben. Ez a szájban előforduló hiperplázia leggyakoribb típusa; szövettana granulációs szövet proliferációját mutatja gyulladásos infiltrátummal és nagy angiogén kapacitással; ezen okok miatt általában különböző átmérőjű vaszkuláris neoformációk vannak jelen, ezek a képződmények a szöveten belül hirtelen kialakulást és befejeződést mutatnak1. Szövettani szempontból ez az elváltozás két csoportba sorolható: ha a kapilláris erek granulomatosus szöveti lebenyekbe rendeződve, vékony kollagénszalaggal körülvéve találhatók, a képződményt “kapilláris lobuláris hemangiómának” nevezzük, míg ha az érképletek látszólagos rendezettség nélkül fonódnak egymásba a szövetben, akkor “nem lobuláris kapilláris hemangiómának”.2
Az ilyen típusú elváltozások etiológiája még mindig nem teljesen világos. Számos alacsony fokú ingerre reagáló elváltozásnak tartják, amelyek közé sorolhatjuk az ismételt traumákat, az agressziót, a hormonális tényezőket és bizonyos gyógyszereket. Ennek az elváltozásnak a terhesség alatti magas előfordulása az ösztrogén és a progeszteron magas szintjével hozható összefüggésbe.2
A szájüregi betegségekben nagyon gyakoriak a hyperplasztikus reaktív elváltozások. Kadeh megállapította, hogy 30,4 (± 14,9) éves betegeknél a piogén granuloma az összes gingivális reaktív elváltozás 37%-át teszi ki.3
Epivatianos és munkatársai a nőknél magasabb prevalenciáról (1:1,5) és az esetek 16%-ában helyi etiológiai tényezők jelenlétéről számoltak be.4
Klinikai szempontból a pyogen granuloma puha, gyorsan növekvő, esetleg pedikuláris, változóan lebenyezett felületű, vöröses árnyalatú, lágy, gyorsan növekvő tömegként jelenik meg. Fekélyes lehet, és nagy vérzésre való hajlamot mutat.2 Fő lokalizációja az íny (az esetek 75%-a). Ritkábban megjelenhet az ajkakon, a nyelven, a szájnyálkahártyán és a szájpadláson. Az elváltozások gyakoribbak a felső állkapocsban, az íny elülső területein és a vestibularis zónában. Egyes elváltozások az interproximalis területekre is kiterjednek, és érintik a gingiva lingualis és vestibularis aspektusait.1,2
Az ilyen típusú elváltozások hagyományos kezelése a teljes sebészi kimetszés szubperiosteális kürettálással. A kiújulás elkerülése érdekében a potenciális irritáló tényezőket ugyanúgy el kell távolítani (plakk, túlfolyó restaurációk stb.).1 Ezért jelen cikk célja egy olyan esetsorozat bemutatása volt, ahol a pontos kimetszési technika alkalmazása, valamint a járulékos tényezők eltávolítása jelentősen csökkentette a kiújulás valószínűségét.
Az eset bemutatása1. eset
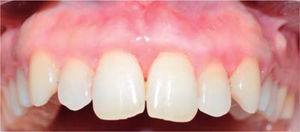
Egy szisztémásan egészséges, 34 éves nőbeteg a San Martin de Porres Egyetem Parodontológiai Mesterklinikájára a 3.4 és 3.5 fogak mellett elhelyezkedő ínyelváltozás miatt került. A beteg egy körülbelül egy éve fennálló vérző ínynövekedésről tájékoztatott, amelyet annak idején reszekcióval kezeltek. Egy új elváltozás fokozatos növekedéséről számolt be, amely evéskor és fogmosáskor kellemetlen érzést és vérzést okozott, mivel az elváltozás elérte az okkluzális síkot. A beteg közölte, hogy nem terhes és nem áll hormonális kezelés alatt.
A klinikai vizsgálat gyulladásos ínyelváltozást mutatott ki a 3.4. és 3.5. fogak szintjén. Mérete körülbelül 15 x 9 mm. Az elváltozás a klinikai korona vestibularis oldalát borította, szilárd, lobulált, rögös textúrájú volt, és ingerlésre vérzett (1. és 2. ábra). A parodontális vizsgálat nem mutatott ki periodontális tasakokat; plakk jelenlétét észlelték, és 18,75-ös O’Leary szájhigiéniai indexet állapítottak meg. A röntgenvizsgálat kimutatta a 3.4. és 3.5. fogak közötti interproximális kontaktus hiányát, valamint restaurációs anyagot az interproximális területen (3. ábra).
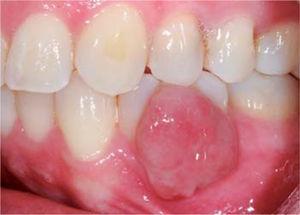
A lézió elülső aspektusa.
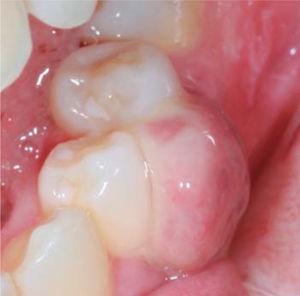
Occlusal view of the lesion.
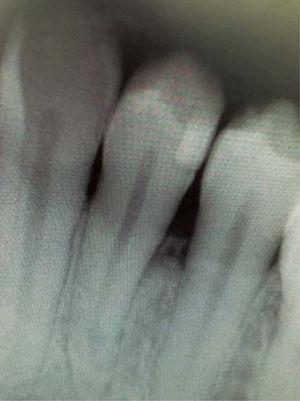
Periapical X-ray of the lesion area. Absence of interproximal contact between teeth 3.4 and 3.5.
Presumptive diagnosis: pyogenic granuloma.
Treatment: a first session of oral hygiene instruction was conducted, followed by supra-gingival scraping.
An excisional biopsy of the lesion was taken during the second session (Figure 4). The lesion was removed during this intervention as well as a healthy tissue margin and adjacent periosteum. For histopathological examination, a sample was taken, and transported in 10% formaldehyde. After this, soft tissue was recontoured (gingivoplasty) (Figure 5), and a periodontal cement pack was placed. Use of analgesic for 48 hours was prescribed, as well as 0.12% chlorhexidine rinses. Due to allergic reactions these rinses had to be discontinued after five days due to onset of ulcerative lesions at the level of attached gingiva.
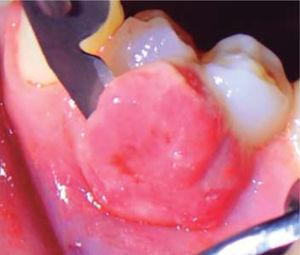
Lesion excision.
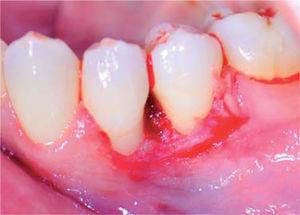
Lesion removed.
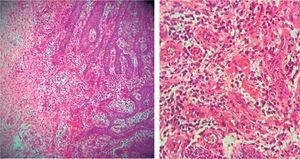
Histopathological examination: A minta akantikus hámból állt, pszeudoepitheliomatosus hyperplasiát, lamina propria, endotélsejtekkel bevont ércsatornákat, limfocitákból, plazmasejtekből, histiocitákból és esetenként polimorfonukleáris sejtekből álló gyulladásos infiltrátumot mutatott (6. ábra). A klinikai diagnózist ezek a leletek megerősítették.
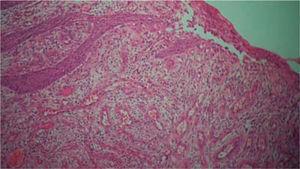
Akantikus hám pszeudoepitheliomatosus hyperplasiát, lamina propria, endotélsejtekkel bevont ércsatornák, limfocitákból, plazmasejtekből, histiocitákból és esetenként polimorfokból álló gyulladásos infiltrátum.
Controls: lesion volume decreased after a week, nevertheless, the area still exhibited a reddish hue, therefore, it was kept under observation (Figure 7). Two weeks later, a slight volume increase with whitish and reddish hue was observed, thus a relapse was suspected. At the third week decrease of tissue volume was observed without any presence of inflammatory signs.
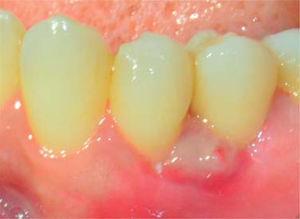
Control visit after one week.
During a seven month follow-up suitable oral hygiene level was observed, no lesion relapse was observed (Figure 8).
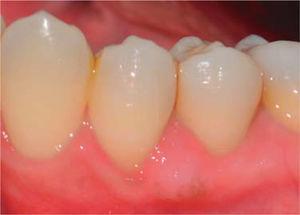
Kontrolllátogatás hét hónap után.
2. eset
Egy 37 éves nőbeteg kereste fel a San Martin de Porres Egyetem Parodontológiai Mesterklinikáját. A páciens növekvő és vérző ínyelváltozásról tájékoztatott, amely terhessége második trimeszterében kezdődött, és a terhesség befejezése után kilenc hónapig fennállt.
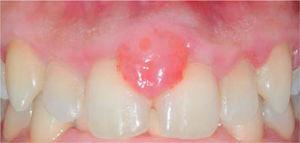
A klinikai vizsgálat gyulladásos ínyelváltozást tárt fel az 1.1. és 2.1. fogak helyén. Az elváltozás mérete megközelítőleg 9 x 9 mm volt, és a klinikai korona egyharmadát borította; az elváltozás tünetmentes volt, szilárd, lobulált, érdes textúrájú, ingerlésre vérzett (9. ábra). A parodontológiai vizsgálat nem mutatott ki periodontális tasakokat, mindazonáltal plakk jelenlétét észlelték; a szájhigiéniai index 50% (O’Leary) volt.

Lesion front view.
Radiographic examination revealed bone crest alteration between teeth 1.1 and 2.1 (Figure 10).

Periapical X-ray at the level of teeth 1.1 and 2.1. Presence of crest loss.
Presumptive diagnosis: pyogenic granuloma.
Treatment: fist session devoted to oral hygiene instruction followed by excisional biopsy of the lesion and gingivoplasty (Figures 11and12).
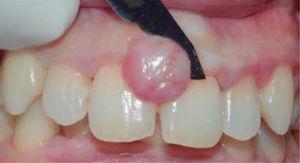
Lesion removal, extreme bevel incision.
Gingivoplasty.
Histopathological examination: sample composed of acanthic epithelium, pseudoepitheliomatous hyperplasia, lamina propria, vascular canals coated with endothelial cells, inflammatory infiltrate composed of lymphocytes, plasma cells, histiocytes and occasional nuclear polymorphs. These findings confirmed clinical diagnosis (Figures 13 and 14).
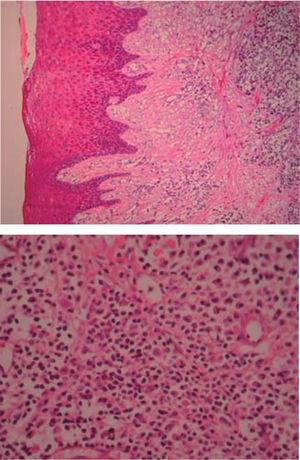
(HE 5x) Akantikus hám, pszeudoerpithelimatosus hyperplasia, lamina propria, látható ércsatornák és gyulladásos infiltrátum. (HE 10x) Endotheliasejtekkel bevont ércsatornák, limfocitákból, plazmasejtekből, histiocitákból és esetenként nukleáris polimorfiumokból álló gyulladásos infiltrátum.
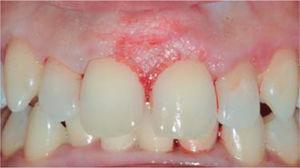
Kontroll: az elváltozás térfogata egy hét után csökkent, ennek ellenére a vöröses árnyalat továbbra is fennmaradt a területen, ezért a beteget megfigyelés alatt tartották. Hat hónap elteltével a betegnél kisebb intenzitású (7 x 7 mm) relapszus jelentkezett (15. ábra). A foglepedéket ugyanúgy megfigyelték, a kapott szájhigiéniai index (O’Leary) 52% volt. An additional oral hygiene instruction session was conducted, with plaque removal and a second lesion excision. During this procedure, a greater margin of apparently healthy tissue was removed, reaching removal of periosteum adjacent to the lesion.
Lesion recurrence after six months.
Favorable evolution was observed in the next controls, oral hygiene levels were more satisfactory, lesion did not relapse up to a seven month follow up period (Figure 16).
Kontrollvizsgálat hét hónappal a második beavatkozás után.
3. eset
Egy szisztémásan egészséges, 29 éves nő a felső állkapocs elülső szektorában található hároméves ínyelváltozás miatt keresett fel. A beteg arról számolt be, hogy az elváltozás a terhessége alatt kezdődött, és az elváltozás progresszív növekedéséről számolt be fájdalom jelenléte nélkül. A klinikai vizsgálat a 23. és 24. fogak magasságában elhelyezkedő puha, mobilis, nyúlványos, körülbelül 20 x 16 mm-es daganatot mutatott ki. A daganat rózsaszínes árnyalatú volt, és keratinizációs fókuszokat mutatott (17. ábra). A parodontológiai vizsgálat parodontális tasakokat és 78%-os szájhigiéniai indexet (O’Leary) mutatott ki. A röntgenvizsgálat interproximális fogkövességet mutatott az ínyelváltozás területén (18. ábra).
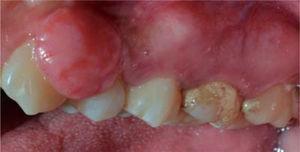
Front view of the gingival lesion, located at the level of teeth 2.3 and 2.4.
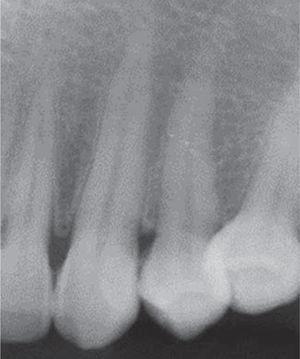
Periapical X-ray, lack of bone loss.
Presumptive diagnosis: pyogenic granuloma.
Treatment: oral hygiene instruction was administered, followed by root scaling and planing, after which an excisional biopsy of the lesion was conducted (Figure 19) as well as a gingivoplasty procedure. Moreover, support periodontal therapy was recommended with periodontal maintenance sessions every three months during the first year.
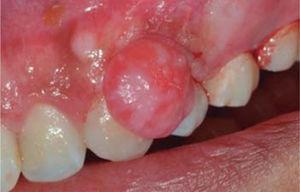
Incision around the pedicle.
Histopathological examination: the sample exhibited pseudoepitheliomatous hyperplasia, lamina propria, vascular canals coated with endothelial cells, inflammatory infiltrate composed of lymphocytes, plasma cells, histiocytes and occasional nuclear polimorphs. These findings confirmed clinical diagnosis.
Controls: decrease of inflammatory circumstances of the wound area was observed after one week (Figure 20). Favorable evolution was observed in the following controls, more suitable oral hygiene levels were observed as well as lack of lesion recurrence, up to a six month follow-up period.
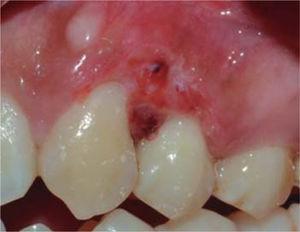
Control after eight days.
Case 4
A 46 year old female patient sought consultation due to a gingival lesion located at the level of teeth 1.3 and 1.4. The patient informed she was not under any drug or hormonal regimen.
Clinical examination revealed an inflammatory gingival lesion around teeth 1.3 and 1.5, measuring 9 x 9 mm approximately and covering a third of the clinical crown. The lesion was asymptomatic, firm, lobulated, smooth and bleeding on stimulus (Figures 21and22).
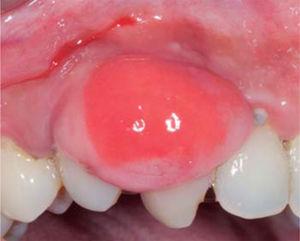
Front view of the lesion.
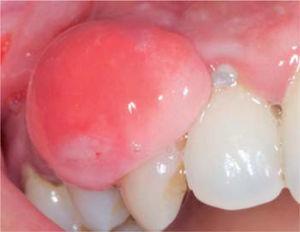
Lateral view of the lesion.
Periodontal evaluation revealed presence of plaque and calculus, as well as a 50% oral hygiene index (O’Leary). Patient exhibited a caries lesion in the distal aspect of tooth 1.3.
Presumptive diagnosis: pyogenic granuloma.
Treatment: oral hygiene instruction session and excisional biopsy with gingivoplasty (Figure 23).
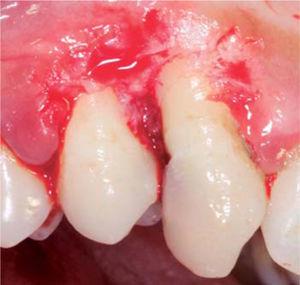
Wound after lesion removal.
Histopathological examination: pseudoepitheliomatous hyperplasia and granulation tissue, vascular canals coated with endothelium and ingurgitation of erythrocytes, inflammatory infiltrate with neutrophil and histiocyte predominance (Figures 24 and 25).
Pseudoepithelial hyperplasia and granulation tissue, vascular canals coated with endothelium and erythrocyte ingurgitation, inflammatory infiltrate with histiocyte and neutrophil predominance.
Controls: a reddish hue in the area was observed after one week, compatible with healing process. A folyamat kedvezően alakult, a szájhigiénés szintek jobb megtartásával, és hat hónapos követési időszakig az elváltozás kiújulása nélkül.
5. eset
Egy szisztémásan egészséges 27 éves férfi páciens a 3.3. és 3.4. fogak magasságában elhelyezkedő ínyelváltozás miatt keresett fel. A páciens tájékoztatása szerint a kórtörténet nem járulékos.
A klinikai vizsgálat gyulladásos ínyelváltozást mutatott ki, amely körülbelül 9 x 9 mm méretű, és részben a klinikai korona lingualis és vestibularis területét fedte. Az elváltozás szilárd, sima és lobulált volt (26. és 27. ábra). A parodontális értékelés plakk és meszesedés jelenlétét, valamint 40%-os (O’Leary) szájhigiéniai indexet mutatott ki.
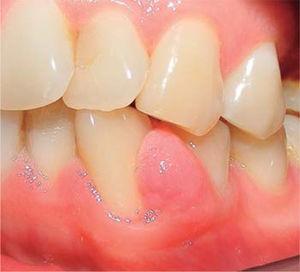
A lézió elülső nézete.
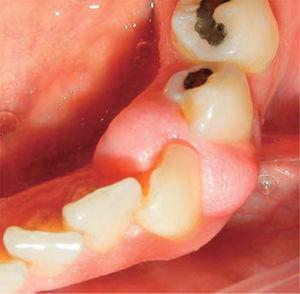
Occlusal view of the lesion.
Treatment: oral hygiene instruction and excisional biopsy with gingivoplasty.
Histopathological examination: acanthic epithelium, showing pseudoepitheliomatous hyperplasia, lamina propria, vascular canal coated with endothelial cells, inflammatory infiltrate composed of lymphocytes, plasma cells, histiocytes and occasional nuclear polymorphs.
Controls: suitable evolution and healing wound were observed after one week. Five months later, no lesion recurrence was observed.
Discussion
Pyogenic granuloma is an inflammatory hyperplasia formed as a result of an exaggerated reaction of connective tissue to some localized minor lesion or any underlying irritation. Az irritációs tényezők lehetnek fogkövek, rossz szájhigiénia, valamilyen nem meghatározott fertőzés, valamint túlkontúrozott restaurációk.1,5-11 Az irritáció hatására a mögöttes fibrovaszkuláris kötőszövet hiperplasztikussá válik, és a granulációs szövet proliferációja következik be, ami a piogén granuloma kialakulásához vezet.1,4 A piogén granuloma diagnózisának meghatározásához figyelembe kell venni néhány tényezőt, például a pubertás vagy terhesség alatti hormonális változásokat, bizonyos gyógyszerek alkalmazását és bizonyos traumákat1,4,5 .
A jelen esetleírásban a piogén granuloma jelenlétét a terhességgel, az olyan helyi tényezőkkel, mint az interproximális kontaktus hiánya, a meszesedés jelenléte és a rossz szájhigiénés mutatókkal összefüggésben írták le.
Hisztológiai szempontból kétféle piogén granuloma létezik: az elsőt proliferáló, lebenyekbe szerveződő kapillárisok jellemzik. Ezt a fajta PG-t lobuláris kapilláris hemangiómának (LCH) nevezik. A második típus (nem LCH) granulációs szövetre emlékeztető érburjánzásból áll. A nem-LCH központi területéhez képest az LCH lobuláris területe nagy mennyiségű kis átmérőjű kapillárisokat tartalmaz. A leírt különbségek arra utalnak, hogy ez a két szövettani típus különböző entitásokat képvisel.1,6-12 A piogén granuloma mikroszkópos vizsgálata nagy, granulációs szövetre emlékeztető érburjánzást mutat, endoteliális fibrotikus stroma által alkotott szövet látható, bőséges, vastag endotélsejtekkel bevont kapillárisokkal. A rétegzett hám lehet hiperplasztikus, elvékonyodott vagy fekélyes. A gennyes exsudátum, amely a nevét adja ennek az elváltozástípusnak, nem mindig van jelen.11
A kezelés tekintetében Powell leírta az Nd YAG lézer használatát ennek az elváltozásnak a kimetszésére, mivel más sebészeti technikákkal összehasonlítva kisebb a vérzés kockázata.1
Verma és munkatársai6 villanólámpával pumpált impulzusfesték-lézer alkalmazásáról számoltak be egy olyan granulációs szövet tömegénél, amely nem reagált a hagyományos kezelésekre; arra a következtetésre jutottak, hogy a szövet kedvezően reagált. Tay és munkatársai13 a villanólámpával pumpált impulzusfestéklézerrel végzett kezelés hároméves nyomon követése után a betegek 25%-ánál egy ülésben végzett kezelés után 0%-os, két ülésben 40%-os, három ülésben 30%-os és hat ülésben 5%-os visszaesést jelentettek.
Ishida és Ramos-Silva14 a kriosebészetet a pyogen granuloma kezelésében nagyon hasznos technikaként írta le; beszámoltak arról, hogy a szájnyálkahártya puhasága és nedvessége miatt ideális hely erre a technikára. Másrészt Ghodsi15 összehasonlította az egy ülésben végzett sebészi kimetszést, amely 0%-os visszaesést mutatott, a kriosebészettel, amelyet a betegek 63%-ánál egy ülésben, a betegek 32%-ánál két ülésben és a betegek 5%-ánál három ülésben végeztek, és 0%-os visszaesést mutatott. Matsumoto és munkatársai16 0%-os visszaesést találtak, amikor a szklerotizáló anyagként használt monoetanolamin-oleáttal végzett kezelést egy ülésben végezték.
Mindezidáig azonban a legtöbb jelentés a sebészi kimetszést javasolja a választott kezelésként. Az elváltozás kimetszése után ajánlott az alatta lévő szövetek kürettálása, a periférián 2 mm-es margóval történő kimetszés elvégzése, olyan mélységben, amely a csonthártyát is magában foglalja. Ezenkívül el kell távolítani minden olyan idegen testet, fogkövet vagy restaurációt, amely a pyogen granuloma kialakulásához társulhat.1,2,5,6,11
Al Khaleeb és munkatársai3 12 éves utánkövetés után 5,8%-os relapszusról számoltak be, amikor a kezelés során sebészi kimetszést végeztek csonthártya-eltávolítással, és még a szomszédos csontszövetek kürettálását is elvégezték. Ez a technika második szándékú gyógyulást feltételez, ezért olyan csomag, mint a sebészi cementes csomag használata javallott.17,18
Az itt felsorolt okok miatt ajánlható, hogy a pontos diagnózis felállításához fontos a klinikai tünetek megfigyelése, valamint a beteg szisztémás körülményeinek, illetve azon helyi tényezők részletes klinikai anamnézisének felvétele, amelyek serkenthetik a túlzott szöveti választ és a későbbi gennyes granuloma kialakulását. A klinikai diagnózist mindig szövettani vizsgálattal kell megerősíteni. A jelen esetsorozatban megfigyeltek szerint az egyik legfontosabb figyelembe veendő hozzájáruló tényező a szájhigiénés index volt, ezért a fizioterápiát kell a pyogen granuloma kezelésének első lépésének tekinteni. Továbbá, ezekben az esetekben célszerű lenne, ha a betegek támogató parodontális terápiában részesülnének.
Azt is megfigyelték, hogy különböző tanulmányok különböző kezelési technikákat értékeltek nagy sikerrel és alacsony visszaesési százalékkal; ezek a technikák a kriosebészet, a villanólámpával pumpált impulzusfesték-lézer, valamint a hagyományos sebészi kimetszés. Mindazonáltal figyelembe kell venni, hogy a sebészi kimetszés egyetlen ülésben elvégezhető alapvető sebészeti eszközökkel, szemben más technikákkal, amelyek több ülést, valamint speciális képzést és felszerelést igényelnek. Ez a technika könnyen alkalmazható a mindennapi klinikai gyakorlatban, így nagyobb kényelmet biztosít a beteg számára.