Podagra: Risk Factors, Diagnosis and Treatment
Podagra może być niezwykle bolesna i obezwładniająca, ale jest niezwykle uleczalna u prawie wszystkich pacjentów. Ważne jest, aby rozpoznać i leczyć ją wcześnie, aby uniknąć bólu i powikłań. Podagra jest głównym problemem w stopie, ale może również dotyczyć wielu innych stawów.
- Wprowadzenie
- Kto choruje na podagrę i dlaczego?
- Które stawy są zaangażowane w podagrę i dlaczego jest ona najczęstsza w stopie?
- Jak wygląda atak podagry i jak się go odczuwa? Jak wygląda stopa lub palec z podagrą?
- Jak diagnozuje się podagrę?
- Jak można leczyć atak podagry?
- Jak można zapobiec atakowi podagry?
- Kiedy rozważa się operację w przypadku podagry?
- Jakie są przyszłe możliwe sposoby leczenia podagry?
- Podsumowanie
- Ujawnienia
- Więcej informacji
Wprowadzenie
Podagra jest starożytną chorobą związaną ze złogami kwasu moczowego, szczególnie w stawach i nerkach.
Egipcjanie zidentyfikowali miejscowy ból stóp, w dużym palcu u nogi, jako specyficzną chorobę w 2640 r. p.n.e., zanim jeszcze użyto słowa „podagra”. Została ona opisana przez Hipokratesa, który zauważył jej wysoki stosunek mężczyzn do kobiet i jej związek z alkoholem. Dr Thomas Sydenham (1624-1689) opisał grudki kwasu moczowego (zwane tophi), które mogą być widoczne w podagrze, opierając się na swoim osobistym cierpieniu. Do początku XIX wieku podagra nie była jednak dobrze oddzielona od innych zapalnych typów zapalenia stawów. Dopiero w XX wieku wyjaśniono szlaki produkcji kwasu moczowego w organizmie i udowodniono zdolność kryształów kwasu moczowego do wytwarzania zapalenia stawów.
Podagra może być niezwykle bolesna i obezwładniająca, ale jest wyjątkowo uleczalna u prawie wszystkich pacjentów. Najczęściej występuje w dużym palcu u nogi, ale jest również powszechna w śródstopiu, kostce i kolanie (patrz #3 poniżej, aby dowiedzieć się więcej o tym, jak podagra wpływa na te i inne stawy.)
Ważne jest, aby wcześnie ją rozpoznać i leczyć, aby uniknąć bólu i powikłań. Kobiety nie są wolne od ryzyka podagry, a zaczynają „doganiać” mężczyzn po osiągnięciu menopauzy.
Ale alkohol może wywołać ataki podagry, genetyka jest znacznie ważniejsza niż alkohol w określaniu, kto dostaje podagrę, a wielu, którzy nigdy nie piją alkoholu, cierpi na podagrę. W rzeczywistości uważa się, że francuskie rodziny królewskie, które cierpiały na podagrę, rozwinęły ten stan bardziej z powodu zatrucia ołowiem z beczek używanych do ich wina niż z samego wina, ponieważ ołów rani nerki i upośledza ich zdolność do usuwania kwasu moczowego z systemu. Sytuacja ta została naśladowana w nowszych czasach, kiedy imbibers „bimbru whisky”, często wykonane w grzejniki zawierające ołów, opracowany zatrucia ołowiem związane z podagrą („podagra Saturnine”). Nadmierna masa ciała była również związana z podagrą. Zamożny i otyły mieszczanin z podagrą jest klasycznym europejskim obrazem z XIX wieku, ale w rzeczywistości podagra dotyka tych ze wszystkich klas ekonomicznych.
Podagra jest powszechną chorobą. Oszacowano, że w Stanach Zjednoczonych może być aż pięć milionów osób cierpiących na podagrę. Nawet bardziej konserwatywne szacunki określają tę liczbę na więcej niż dwa miliony (szacunki Mayo Clinic). Badania populacyjne zarówno z Mayo Clinic, jak i z Tajwanu wykazały znaczny wzrost częstości występowania podagry ostatnio w porównaniu do wczesnych lat 90-tych.
Powszechność podagry wzrosła zarówno u osób starszych, jak i młodszych. Wzrost u osób młodszych nie jest wyjaśniony, ale wzrost u osób starszych, przynajmniej w części, odnosi się do zwiększonej długości życia, zwiększonej masy ciała (otyłość jest związana z podagrą) i zwiększonego wykorzystania diuretyków. Diuretyki są stosowane powszechnie w przypadku nadciśnienia, na przykład, i podnoszą poziom kwasu moczowego we krwi i mogą zwiększać ryzyko wystąpienia podagry.
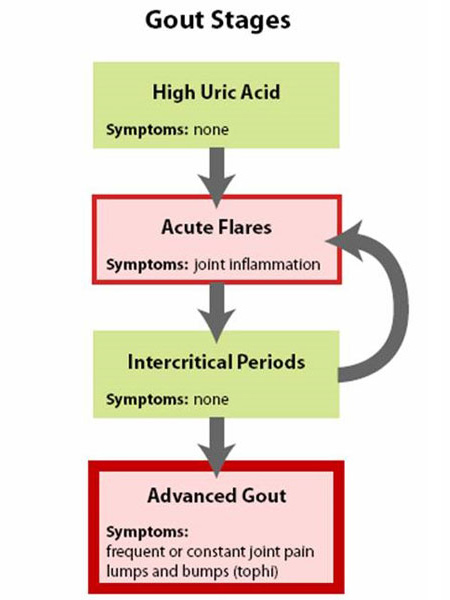
Rycina 1: Etapy podagry
![]()
![]()
Rycina 2A i B: Normalny palec u nogi (A) i palec u nogi z mułowym zapaleniem stawów (B)
Podagrę najlepiej zrozumieć widząc ją w czterech etapach (Rysunek 1: Etapy podagry).
- Pierwszą fazą jest podwyższony kwas moczowy bez podagry lub kamicy nerkowej, faza, która nie ma objawów i generalnie nie jest leczona.
- Druga faza to „ostry atak” – z bólem i stanem zapalnym.
- Trzecia faza to „czas pomiędzy atakami”, kiedy osoba czuje się normalnie, ale jest zagrożona nawrotem.
- Ostatnia faza to „przewlekłe dnawe zapalenie stawów”, gdzie występują „grudki” kwasu moczowego, lub tophi (rysunek 2a i 2b: Ilustracja normalnego stawu palucha i tophi), częste ataki ostrej podagry, i często pewien stopień bólu nawet pomiędzy atakami (rysunek 3: progresja podagry).
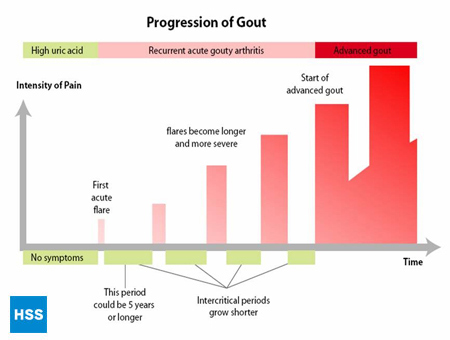
Rycina 3: Progresja podagry
(Wróć do początku artykułu)
Kto choruje na podagrę i dlaczego?
Podagra jest wyraźnie związana z nagromadzeniem kwasu moczowego. Kwas moczowy jest produkowany jako część metabolizmu puryn, które są produkowane, gdy organizm rozbija którąkolwiek z wielu substancji zawierających puryny, w tym kwasy nukleinowe z naszej diety lub z rozpadu naszych własnych komórek.
Rysunek 4, po lewej stronie, pokazuje uproszczoną ścieżkę od puryn do kwasu moczowego, a po prawej stronie pokazuje, jak działają leki na podagrę, co jest omówione w sekcjach 5 i 6 poniżej (Rysunek 4: Ścieżka od puryn do kwasu moczowego). W zależności od laboratorium, normalne wartości kwasu moczowego wahają się od 3,6 mg/dl do 8,3 mg/dl. Im wyższy poziom kwasu moczowego we krwi, tym większe ryzyko odkładania się złogów kwasu moczowego w stawach i kolejnych ataków dny moczanowej.
W ssakach innych niż człowiek i małpy człekokształtne, enzym urykaza rozbija kwas moczowy na bardziej rozpuszczalną alantoinę, która może być łatwiej wydalana z moczem. U ludzi, którym brakuje tego enzymu, poziom kwasu moczowego jest wyższy i dlatego są narażeni na podagrę.
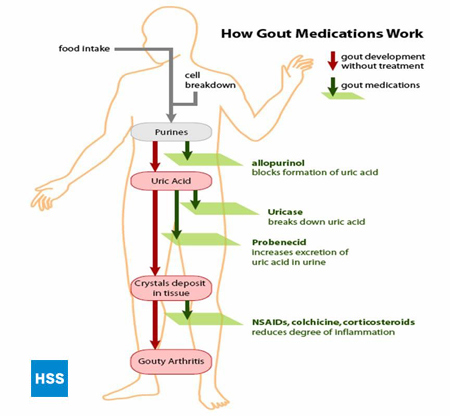
Figura 4: Droga od puryn do kwasu moczowego
Podagra może rozwinąć się u osoby albo dlatego, że produkuje ona zbyt dużo kwasu moczowego, albo dlatego, że nie jest w stanie wydalić go w wystarczającej ilości do moczu (lub jedno i drugie). Najczęstszą przyczyną podagry (około 90% przypadków) jest niezdolność do wydalania wystarczającej ilości kwasu moczowego z moczem. Ta niezdolność może wystąpić z wielu powodów. Najczęstszą z nich jest genetyczny defekt substancji zwanych transporterami anionów organicznych w nerkach, który prowadzi do nadmiernego wchłaniania zwrotnego kwasu moczowego z nerek, a tym samym do zbyt dużej ilości kwasu moczowego we krwi. Jednakże, defekt wydalania kwasu moczowego może również wystąpić w wyniku stosowania leków, takich jak diuretyki, aspiryna w małych dawkach lub alkohol. Wadliwe wydalanie kwasu moczowego występuje również, gdy nerki funkcjonują słabo.
Około 10% przypadków podagry wynika z nadprodukcji kwasu moczowego. Kiedy kwas moczowy jest nadprodukowany, jego poziom jest wysoki nie tylko we krwi, ale także w moczu, co zwiększa ryzyko wystąpienia zarówno podagry, jak i kamieni nerkowych. Niektórzy ludzie nadprodukują kwas moczowy z powodu wady genetycznej enzymu w szlaku rozkładu puryn (patrz rys. 4), co prowadzi do nadmiernej aktywności tego szlaku. Ponieważ komórki zawierają DNA, a DNA zawiera puryny, wszystko, co zwiększa rozpad komórek w organizmie, może prowadzić do zwiększenia ilości kwasu moczowego i podagry. Na przykład, jeśli pacjent otrzymuje chemioterapię na nowotwór, leczenie zabija komórki nowotworowe, może dojść do ataku podagry lub kamicy nerkowej w wyniku rozpadu puryn z tych komórek.
Pokarmy mogą również prowadzić do nadprodukcji kwasu moczowego, takie jak mięsa i sosy mięsne oraz piwo, które zawierają wysoki poziom puryn.
Mężczyźni chorują na podagrę częściej niż kobiety i w młodszym wieku; stosunek mężczyzn do kobiet wynosi 9:1. Najczęstszym wiekiem wystąpienia choroby jest wiek od 40 do 60 lat. Podagra jest dość rzadka u kobiet, aż do osiągnięcia menopauzy. Jedna z teorii mówi, że estrogen blokuje transporter wymiany anionów (patrz wyżej) w nerkach, powodując, że więcej kwasu moczowego jest wydalane z moczem, a tym samym obniża poziom kwasu moczowego we krwi. Podagra najczęściej zaczyna się u osób w wieku 40-60 lat, chociaż może zacząć się wcześniej niż w wieku 40 lat dla osób z predyspozycjami genetycznymi, a także może wystąpić po raz pierwszy, gdy ktoś jest w ich 80’s.
W niektórych przypadkach, urazy mogą uruchomić atak podagry. Stuknięcie się w palec u nogi może doprowadzić do ataku podagry, jeśli ilość kryształów kwasu moczowego nasycających chrząstkę była już wystarczająca.
Niezależnie od mechanizmu podwyższonego poziomu kwasu moczowego, kluczowym wydarzeniem w podagrze jest przemieszczenie się kryształów kwasu moczowego do płynu stawowego. Mechanizmy obronne organizmu, w tym białe krwinki (neutrofile), pochłaniają kryształy kwasu moczowego, co prowadzi do uwolnienia zapalnych substancji chemicznych (zwanych cytokinami), które wywołują wszystkie objawy zapalenia, w tym ciepło, zaczerwienienie, obrzęk i ból. Cykl ten rekrutuje również więcej białych krwinek do stawu, co przyspiesza proces zapalny.
Gdy myślimy o podagrze, użyteczny model został zaproponowany przez Wortmanna.1 Kryształy kwasu moczowego można traktować jak zapałki, które mogą siedzieć cicho lub mogą zostać zapalone. Kryształy mogą być obecne przez lata w chrząstce, a nawet w płynie stawowym, nie powodując stanu zapalnego. W pewnym momencie, w wyniku wzrostu liczby kryształów lub innego czynnika inicjującego, zapałki zostają „uderzone” i rozpoczyna się stan zapalny. Analogia ta jest ważna zarówno dla konceptualizacji kryształów kwasu moczowego w stawie, jak i dla zrozumienia różnych rodzajów leczenia podagry (patrz poniżej), z których niektóre atakują stan zapalny (polej wodą płonące zapałki), a niektóre usuwają kryształy kwasu moczowego (zabierz zapałki).
(Wróć do początku artykułu)
Które stawy są zaangażowane w podagrę i dlaczego jest ona najbardziej powszechna w stopie?
Jak wszystkie inne znane rodzaje zapalenia stawów, podagra ma szczególne stawy, które ma tendencję do atakowania, a stopa jest najczęstszą lokalizacją podagry. Podagra szczególnie sprzyja stawowi skokowemu, znanemu jako 1. staw śródstopno-paliczkowy, który jest pierwszym stawem atakowanym u 75% pacjentów, a ostatecznie dotyczy ponad 90% osób cierpiących na tę chorobę. (Ryc. 5: Lokalizacja ataków podagry). Uważa się, że staw ten jest szczególnie dotknięty podagrą, ponieważ jest to staw, na który podczas chodzenia lub biegania wywierany jest największy nacisk w funtach na cal kwadratowy. Kostka, śródstopie i kolano są również częstymi miejscami występowania podagry, jak również kaletka podbarkowa pokrywająca łokieć. W późnym stadium podagry, jeśli nie jest ona leczona, może dojść do zajęcia wielu stawów, w tym palców i nadgarstków. Staw barkowy jest bardzo rzadko zaangażowany przez podagrę, a biodrowy w zasadzie nigdy.
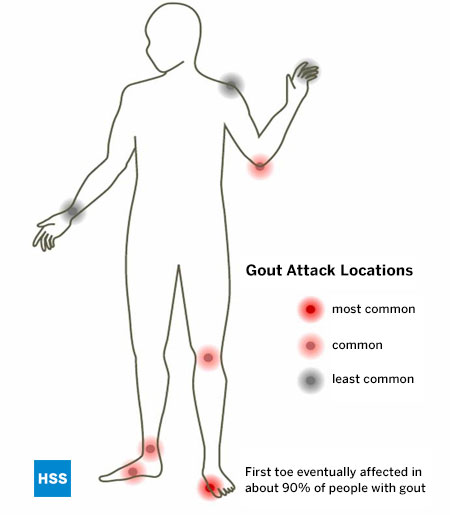
Rycina 5: Lokalizacja ataków podagry
Jak wygląda i jak się czuje atak podagry? Jak wygląda stopa lub palec u nogi z podagrą?
Gdy pojawia się podagra, staw jest bardzo bolesny, ciepły, czerwony i opuchnięty (Rycina 6: Palec u nogi z ostrym atakiem podagry). Zapalenie, które jest częścią ataku podagry ma charakter ogólnoustrojowy, tak więc gorączka i dreszcze, zmęczenie i złe samopoczucie nierzadko stanowią część obrazu ataku podagry.
![]()
Rycena 6: Palec u nogi z ostrym atakiem podagry
Ataki podagry mogą wystąpić w stawach, które wyglądają normalnie, lub w stawach, które mają łatwo widoczne złogi kwasu moczowego. Te złogi nazywane są tophi (Zobacz ryciny: 7a i 7b: Tophi na stopie i nad ścięgnem Achillesa, Rycina 8: Tophi na łokciu, Rycina 9: Tophi na dłoniach oraz Rycina 10: Duże Tophi na palcu) i mogą występować w wielu miejscach, ale szczególnie na stopach i łokciach. Na rycinie 9, mały palec prawej ręki jest zabandażowany, ponieważ właśnie usunięto z niego płyn, który wykazał obecność niezliczonych kryształów kwasu moczowego.
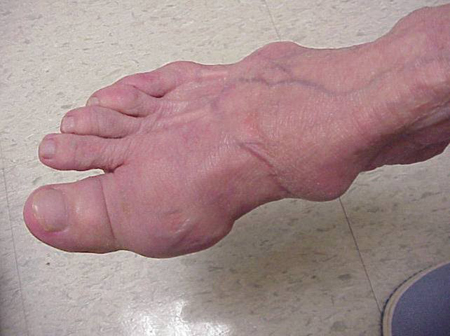
Ryc. 7a: Tophi na stopie
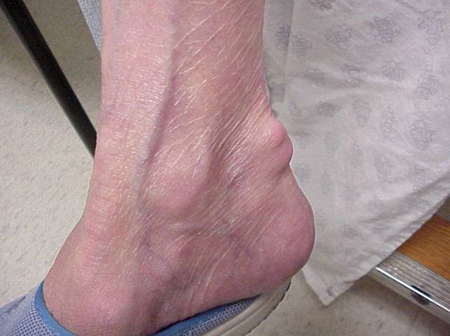
Ryc. 7b: Tophus nad ścięgnem Achillesa
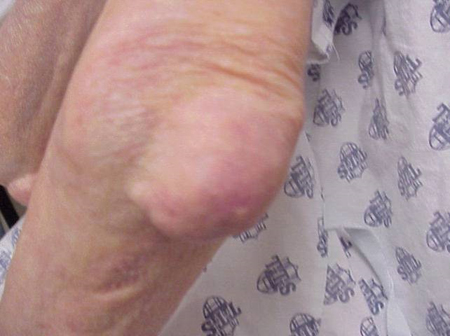
Rysunek 8: Tophus na łokciu
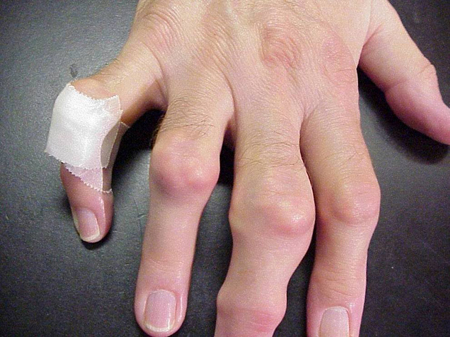
Rycena 9: Tophi na dłoniach
![]()
Rycena 10: Large Tophus of Finger
Choć niektóre ataki podagry szybko rozwiązują się same, większość z nich trwa przez tydzień, kilka tygodni, a nawet dłużej, jeśli nie są leczone. Ponieważ ataki podagry są zwykle dość bolesne i często utrudniają chodzenie, większość osób cierpiących na podagrę zażąda specyficznego leczenia ich bolesnego stanu.
(Wróć do początku artykułu)
Jak rozpoznaje się podagrę?
Ponieważ leczenie podagry trwa całe życie, bardzo ważne jest postawienie ostatecznej diagnozy. W jednoznacznych przypadkach lekarz podstawowej opieki zdrowotnej może postawić diagnozę podagry z dużym stopniem pewności, ale często istnieją dwie lub więcej możliwych przyczyn zapalenia palca u nogi lub innego stawu, które wykazują pewne cechy podagry.
Ogólne rozpoznanie stawia się poprzez zidentyfikowanie kryształów kwasu moczowego w płynie stawowym lub w masie kwasu moczowego (tophus). Można je zobaczyć, umieszczając kroplę płynu na szkiełku podstawowym i badając ją za pomocą mikroskopu polaryzacyjnego, który wykorzystuje sposób, w jaki kryształy kwasu moczowego uginają światło. Lekarz niereumatolog, o ile to możliwe, może pobrać płyn ze stawu poprzez jego aspirację za pomocą małej igły i wysłać go do laboratorium w celu analizy. Reumatolog prawdopodobnie posiada w swoim gabinecie przystawkę polaryzacyjną do mikroskopu. Kryształy podagry mają kształt igły i są albo żółte, albo niebieskie, w zależności od tego, jak są ułożone na szkiełku (patrz Ryc. 11: Kryształy kwasu moczowego w mikroskopie światła spolaryzowanego).
![]()
Rycina 11: Kryształy kwasu moczowego w mikroskopie w świetle spolaryzowanym
Istnieje wiele okoliczności, w których, jakkolwiek idealne by to nie było, nie jest dostępny żaden płyn ani inna próbka do zbadania, ale diagnoza podagry musi być postawiona. Opracowano zestaw kryteriów ułatwiających rozpoznanie podagry w takim przypadku (patrz Tabela 1- Rozpoznanie podagry w przypadku braku możliwości identyfikacji kryształów).2
Kryteria te wykorzystują cechy podagry, które odróżniają ją od innych typów zapalnych zapaleń stawów, takich jak reumatoidalne zapalenie stawów. Na przykład, stan zapalny w podagrze ma tendencję do osiągania maksimum w ciągu 24 godzin, podczas gdy inne rodzaje zapalenia stawów rozwijają się wolniej. Podobnie, obecność zaczerwienienia nad stawem, zajęcie stawu skokowego oraz wysoki poziom kwasu moczowego we krwi to cechy zwiększające prawdopodobieństwo wystąpienia podagry. Rozpoznanie podagry stawia się w przypadku obecności 6 z 10 kryteriów wymienionych w tabeli 1.
Tabela 1: Diagnosing Gout When No Crystal Identification is Possible
Ideal, 6 of 10 features will be present of the following:
- Zapalenie osiąga maksimum w ciągu jednego dnia (gwałtowne przyspieszenie zapalenia).
- Having a history of similar episode of inflammation
- Attack of arthritis in a single joint.
- Zaczerwienienie w obrębie zaatakowanego stawu (podagra jest stanem silnie zapalnym)
- Zajęcie podstawy dużego palca po jednej stronie (najczęstsze miejsce występowania podagry)
- Zajęcie stawów w środkowej części stopy
- Podwyższenie poziomu kwasu moczowego w badaniu krwi
- Wyniki badania RTG obrzęku stawów, który nie jest symetryczny
- Płyn stawowy badany w kierunku infekcji jest negatywny.
- Rentgenogram wykazuje zmiany charakterystyczne dla podagry, w tym torbiele w kości i nadżerki.
Po postawieniu rozpoznania podagry, osoba musi być oceniona pod kątem powikłań podagry:
- Należy poszukiwać złogów kwasu moczowego (tophi), które mogą znajdować się w wielu miejscach (patrz ryc. 7-10).
- Powinno się zapytać o historię kamicy nerkowej, ponieważ pacjent z podagrą i kamieniami nerkowymi będzie prawdopodobnie wymagał szybszego i bardziej agresywnego obniżenia kwasu moczowego (patrz poniżej) niż pacjent bez kamieni, aby spróbować i zapobiec nawracającemu tworzeniu się kamieni.
- Pacjent z podagrą został wykazany w szerokim zakresie badań, aby być na wyższe ryzyko choroby wieńcowej, i powinien mieć ocenę odpowiednią do ryzyka wieńcowego (na przykład, badania laboratoryjne dla cholesterolu i poziomu trójglicerydów).3
Jest ważne, że uszkodzenie kości z podagry być zdiagnozowane, ponieważ udokumentowane uszkodzenie jest wyraźnym wskazaniem do długoterminowej terapii (patrz poniżej). Gdy uszkodzenie już się rozpocznie, ważne jest, aby zmniejszyć całkowity poziom kwasu moczowego w organizmie, co poprzez wyrównanie powoduje, że kwas moczowy przemieszcza się ze stawów. Dzieje się tak dlatego, że poziom kwasu moczowego we krwi i w stawach osiąga pewien poziom, zwany „stanem ustalonym”, przy danym poziomie kwasu moczowego we krwi. Jeśli poziom kwasu moczowego we krwi zostanie obniżony, wówczas poziom kwasu moczowego w stawach również będzie się stopniowo obniżał. Prowadzi to do zmniejszenia lub całkowitego ustąpienia ataków podagry z czasem, a także do ponownego wchłonięcia tophi i ich skurczenia się lub całkowitego zniknięcia.
Różne podejścia mogą być podjęte w celu obniżenia całkowitego poziomu kwasu moczowego w organizmie. Wytwarzanie kwasu moczowego może być zmniejszone w organizmie (na przykład przez allopurinol, patrz poniżej) lub wydalanie kwasu moczowego może być zwiększone (na przykład przez probenecid, patrz poniżej). Kryształy mogą być również rozbite w organizmie (patrz 7a poniżej, re: Rasburicase, i 7b poniżej, re: pegylated uricase), ale wykorzystanie tego mechanizmu jest nadal badane w tym czasie. Może to pomóc w zapobieganiu dalszym uszkodzeniom.
Zdjęcie rentgenowskie jest standardową techniką obrazowania w przypadku podagry (patrz ryc. 12-17: Rycina 12: Podagra podstawy 1. palca; Rycina 13: Podagra dystalnych stawów palców; Rycina 14: Zmiana mułowa i zwapnienie tkanki miękkiej wokół podstawy 1. palca; Rycina 15: Destrukcja mułowa w wielu stawach palców; Rycina 16: Nadżerka mułowa na proksymalnej łokciowej kości łokciowej; Rycina 17: Large Tophus Seen as Soft Tissue Mass at the Elbow), ale w szczególnych przypadkach, takich jak konieczność oddzielenia podagry od infekcji lub guza, pomocne będzie obrazowanie metodą rezonansu magnetycznego (MRI) (Rycina 18: MRI kolana ukazujące mułową masę tkanki miękkiej i nadżerkę rzepki) lub ultrasonograficzne (Rycina 19: Power Doppler Study Showing Gouty Inflammation at the Base of the 1st Toe).
![]()
Rycina 12: Gout of the Base of the 1st Toe
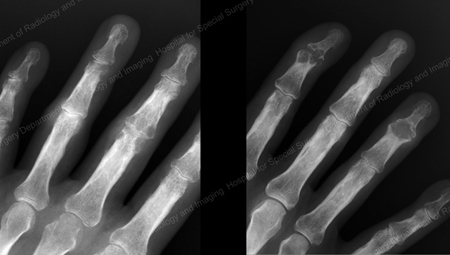
Figure 13: Gout of the Distal Finger Joints
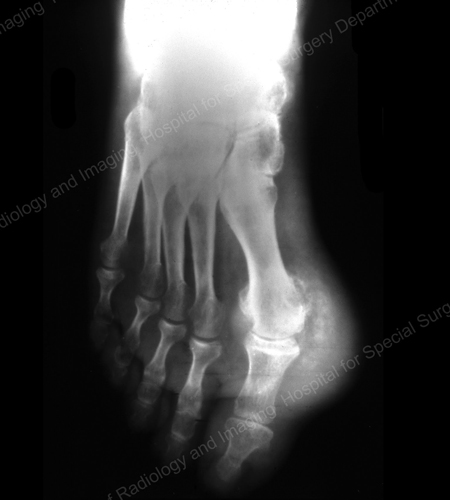
Figure 14: Gouty Change and Soft Tissue Calcification about the Base of the 1st Toe
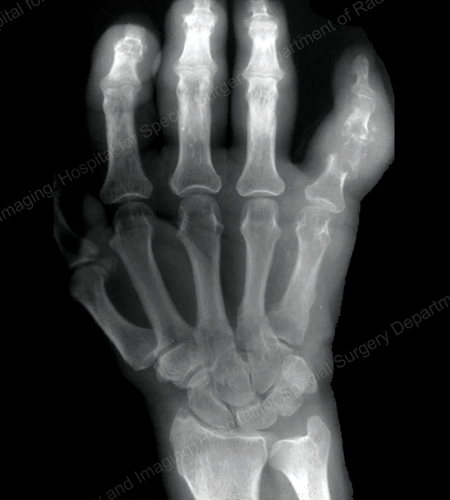
Figure 15: Gouty Destruction at Multiple Finger Joints
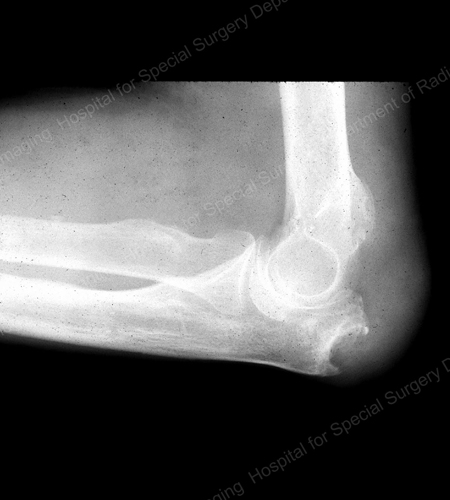
Figure 16: Gouty Erosion at the Proximal Ulna at the Elbow
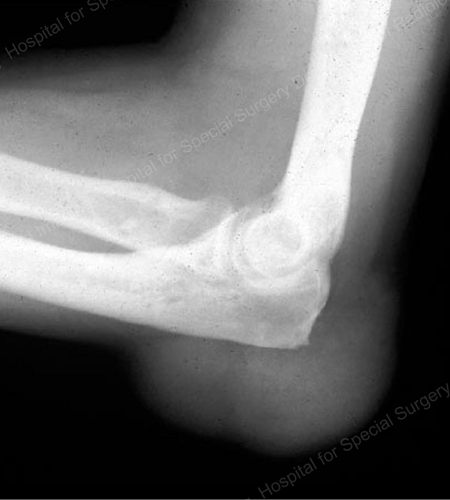
Figure 17: Large Tophus Seen as Soft Tissue Mass at the Elbow
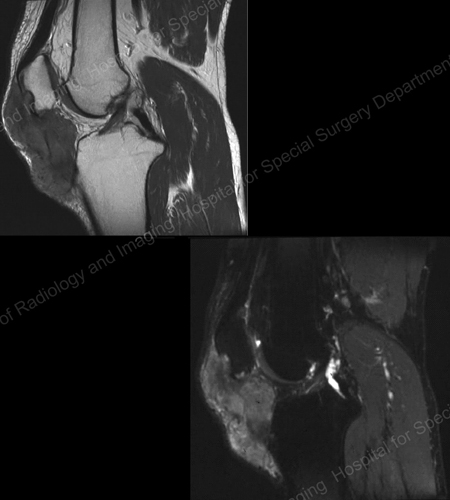
Figure 18: MRI of the Knee Showing Gouty Soft Tissue Mass Erosion of the Kneecap
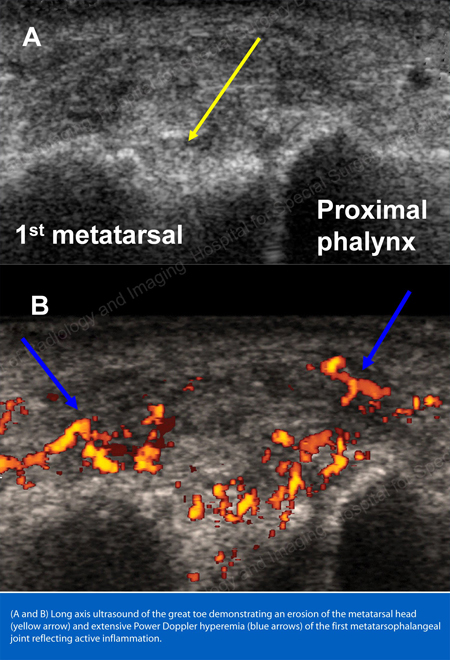
Rycina 19: Badanie Power Doppler pokazujące zapalenie stawu śródstopno-paliczkowego u podstawy pierwszego palca
Czerwone i gorące stawy, w połączeniu z gwałtownym przyspieszeniem bólu stawów, silnie sugerują podagrę, a identyfikacja tophi, jeśli są obecne (patrz Ryciny 7-10), pomaga w dalszym postępowaniu.
Należy dołożyć szczególnych starań, aby odróżnić podagrę od innych krystalicznych typów zapalenia stawów. Na przykład podagra rzekoma, wywołana przez inny rodzaj kryształu (pirofosforan wapnia), powoduje ten sam rodzaj gorącego, czerwonego stawu i takie samo gwałtowne przyspieszenie bólu jak podagra. Pseudogout można odróżnić, widząc na zdjęciu rentgenowskim złogi wapnia w obrębie stawów, który odkłada się w inny sposób niż w podagrze. Kiedy badany jest płyn z zapalnie zmienionego stawu w pseudoguzie, można dostrzec specyficzny kryształ będący przyczyną choroby.
Trzeci typ zapalenia stawów wywołanego przez kryształ, choroba odkładania hydroksyapatytu, posiada typ kryształu, który wymaga specjalnych badań (jednym z takich badań jest mikroskopia elektronowa) w celu identyfikacji. Obecność tych innych rodzajów zapalenia związanego z kryształami jeszcze bardziej podkreśla wartość identyfikacji kryształów kwasu moczowego jako przyczyny zapalenia stawów u danego pacjenta, kiedy tylko jest to możliwe, aby upewnić się, że prawidłowy stan jest leczony.
(Wróć do początku artykułu)
Jak można leczyć atak podagry?
Zarządzanie ostrym atakiem podagry bardzo różni się od zapobiegania kolejnym atakom. Patrz rycina 4 przedstawiająca ogólne podejście do leczenia i zapobiegania podagrze.
Leczenie stosowane w celu zapobiegania, takie jak allopurynol (patrz poniżej), może w rzeczywistości pogorszyć sytuację, jeśli zostanie podane podczas ataku, dlatego należy wstrzymać się z jego podawaniem do czasu ustąpienia ataku na kilka tygodni.
Istnieje szereg środków, które mogą pomóc w ustąpieniu ataku podagry. Podsumowanie strategii leczenia ostrej fazy podagry znajduje się w tabeli 2. Jedną z zasad jest to, że leczenie ataku podagry powinno być rozpoczęte szybko, ponieważ szybkie leczenie może być często nagrodzone szybką poprawą.
Jeśli atak podagry może trwać dłużej niż dzień lub tak przed rozpoczęciem leczenia, odpowiedź na leczenie może być znacznie wolniejsza.
Tabela 2: Leki stosowane w leczeniu ostrych ataków podagry
- Niesteroidowe leki przeciwzapalne (NLPZ) lub inhibitory COX-2
Przykłady NLPZ: Naproksen 500mg dwa razy na dobę, indometacyna 25mg trzy razy na dobę. Przykład inhibitora COX-2: celecoxib 200mg dwa razy dziennie. Możliwe skutki uboczne: Podwyższenie ciśnienia krwi, obrzęk kostek, rozstrój żołądka, choroba wrzodowa (długotrwałe stosowanie może wiązać się ze zwiększonym ryzykiem zawału serca lub udaru mózgu, ale stosowanie w podagrze jest na ogół bardzo krótkotrwałe). Stosować ostrożnie w przypadku problemów z nerkami lub wątrobą.- Kortykosteroidy przeciwzapalne
Przykłady kortykosteroidów przeciwzapalnych: Prednizon 40mg pierwszego dnia, 30mg drugiego dnia, 20mg trzeciego dnia, 10mg czwartego dnia. Możliwe skutki uboczne: Podwyższenie ciśnienia krwi, podwyższenie poziomu cukru we krwi, zmiany nastroju. Krótkotrwałe stosowanie, jak w podagrze, na ogół znacznie lepiej tolerowane niż długotrwałe stosowanie. Stosować ostrożnie w przypadku cukrzycy.- Kolchicyna
W przeszłości, wysokie dawki kolchicyny były stosowane do ataków podagry, ale to miało tendencję do powodowania biegunki w dużej liczbie pacjentów. Wykazano, że niższe dawki kolchicyny są tak samo skuteczne, jak wysokie dawki na atak podagry, i znacznie lepiej tolerowane. Zakładając brak innych problemów medycznych, które wymagają dostosowania dawki, w przypadku ataku podagry pacjent otrzymałby dwie tabletki kolchicyny, każda po 0,6 mg, tak szybko jak to możliwe po rozpoczęciu ataku podagry. Godzinę później otrzyma jedną dodatkową tabletkę. Dawka kolchicyny musi być dostosowana u pacjentów ze znacznie zmniejszoną czynnością nerek. Kolchicyna wchodzi w interakcje z niektórymi innymi lekami, zwłaszcza z klarytromycyną (Biaxin®).- Miejscowe zastrzyki steroidowe
Przykład zastrzyków steroidowych: różne dawki stosowane w zależności od wielkości stawu, którego dotyczą, oraz wiele dostępnych preparatów. Możliwe działania niepożądane: W 1-2% przypadków może wystąpić miejscowa reakcja na zastrzyk, a następnego dnia może dojść do przejściowego pogorszenia stanu stawu, wymagającego przyłożenia lodu. U diabetyków pojedynczy zastrzyk miejscowy może przejściowo podnieść poziom cukru we krwi.
a) Środki fizyczne w leczeniu ostrego ataku podagry: Ważne jest, aby zejść ze stopy, jeśli atak podagry występuje w kończynie dolnej. Próba zignorowania ataku może prowadzić do wydłużenia czasu jego trwania. Wykazano, że pomocny jest miejscowy lód (nie dłużej niż 10 minut jednorazowo, aby uniknąć uszkodzenia skóry). Podniesienie nogi jest pomocne dla niektórych.
b) Leki na ostrą podagrę:
- Niesteroidowe środki przeciwzapalne i inhibitory COX-2 są podstawą terapii ostrych ataków podagry u pacjentów, którzy nie mają do nich przeciwwskazań. Do leków tych należą takie środki jak naproksen (Naprosyn®), ibuprofen (Motrin®), celekoksyb (Celebrex®), indometacyna (Indocin®) i wiele innych. Środki te niezawodnie zmniejszają stan zapalny i ból związany z podagrą. Jednak pacjenci z wrzodami, nadciśnieniem, chorobą wieńcową i zatrzymaniem płynów muszą być ostrożni z tymi środkami, nawet w przypadku krótkich kursów (zwykle 3-7 dni) potrzebnych do rozwiązania ataku podagry. Dawki niesteroidowych środków przeciwzapalnych potrzebne do rozwiązania ataku podagry są po wyższej stronie, ponieważ potrzebne jest pełne działanie przeciwzapalne. Zobacz przykłady dawkowania w tabeli 2. Over-the-counter poziomy dawkowania, na przykład, ibuprofen na 200 mg, dwie tabs trzy razy dziennie, są często niewystarczające.
- Kortykosteroidy, takie jak prednizon i metyloprednizolon (Medrol®), są środki przeciwzapalne, które są dość skuteczne wobec ataków podagry. Sterydy przeciwzapalne są bardzo różne w działaniu i skutkach ubocznych w porównaniu do męskich sterydów hormonalnych. Sterydy przeciwzapalne mają długoterminowe ryzyko, takie jak rozrzedzenie kości i infekcje, ale ich ryzyko w przypadku krótkotrwałej (na przykład 3-7 dni) terapii jest stosunkowo niskie. Środki te mogą podnosić ciśnienie krwi i poziom cukru we krwi, więc mogą stanowić problem dla osób z niekontrolowanym nadciśnieniem lub niekontrolowaną cukrzycą.
- Kolchicyna (Colcrys®) odgrywa rolę zarówno w zapobieganiu, jak i leczeniu ataków podagry (patrz poniżej w celu omówienia jej roli w zapobieganiu). Zobacz szczegóły dotyczące kolchicyny w przypadku ataków podagry w tabeli 2. Atrakcyjną cechą kolchicyny jest to, jak bardzo jest ona specyficzna. Na przykład, może ona rozwiązać atak podagry, ale nie pomaga w zaostrzeniu reumatoidalnego zapalenia stawów. Jeśli poziom kolchicyny wzrośnie zbyt wysoko, jak to może mieć miejsce w przypadku podania zwykłej dawki pacjentowi z ciężką chorobą nerek, może wystąpić toksyczność, np. zahamowanie produkcji komórek krwi. W przeszłości, oprócz stosowania doustnego, kolchicynę stosowano również dożylnie. Dożylne stosowanie może być bardzo skuteczne i nie powoduje biegunki tą drogą, ale środek ten musi być podawany niezwykle ostrożnie, ponieważ błąd w dawkowaniu może wyłączyć produkcję komórek krwi przez szpik kostny i potencjalnie być śmiertelny. Z tego powodu kolchicyna podawana dożylnie jest obecnie bardzo rzadko stosowana. Pacjenci często pytają, dlaczego kolchicyna, która przez wiele lat była dostępna w postaci niemarkowej, jest obecnie lekiem markowym (Colcrys®). Jest to wynik starań FDA o weryfikację i standaryzację produkcji leków, które są dostępne od dawna i nie były wcześniej weryfikowane przez FDA. Kolchicyna jest jednym z niewielkiej liczby leków, w przypadku których przeprowadzono nowe badania (na przykład interakcji lekowych i ponownej oceny dawkowania), w wyniku których FDA przyznała producentowi status marki, mimo że forma niemarkowa była od dawna dostępna.
- Miejscowe wstrzykiwanie krystalicznych preparatów kortykosteroidów może być doskonałą opcją, jeśli dana osoba ma pojedynczy atak podagry. Preparaty wstrzykiwane obejmują octan metyloprednizolonu (Depo-Medrol®), triamcynolon (Aristospan®) i betametazon (Celestone®). Z tych preparatów, betametazon trwa najkrócej w stawie z tych preparatów, ale podagra ma tendencję do samoograniczenia w ciągu kilku tygodni, w każdym razie, więc ta opcja może być dość skuteczne. Zaletą betametazonu jest zmniejszone prawdopodobieństwo przejściowego zaostrzenia objawów dzień po iniekcji, co jest najczęstszą reakcją niepożądaną miejscowych iniekcji steroidowych. Miejscowe wstrzyknięcie niesie ze sobą również bardzo małe ryzyko wprowadzenia infekcji do stawu, ale ma tę zaletę, że jeśli podagra nie została jeszcze ostatecznie zdiagnozowana, przez tę samą igłę można pobrać próbkę płynu i przeanalizować ją pod kątem obecności kryształów kwasu moczowego.
(Wróć do początku artykułu)
Jak można zapobiec atakowi podagry?
Rola diety w zapobieganiu podagrze: Ponieważ pokarmy mogą bezpośrednio wywoływać ataki podagry, oczywiste jest, że pacjenci z podagrą powinni otrzymywać porady dotyczące tego, które z nich są bardziej skłonne do wywoływania ataków. Kontrola diety może być wystarczająca u pacjentów z łagodnie podwyższonym poziomem kwasu moczowego, na przykład 7,0 mg/dl (należy zauważyć, że każdy poziom kwasu moczowego powyżej 6,0 jest uważany za podwyższony dla pacjenta z podagrą, nawet jeśli mieści się w tym, co laboratorium nazywa „normalnym zakresem.”)
Dla tych z wyższym poziomem, na przykład 10.0 mg/dl, sama dieta zazwyczaj nie zapobiega podagrze. Dla tych ostatnich, nawet bardzo ścisła dieta tylko zmniejsza stężenie kwasu moczowego we krwi o około 1 mg/dl – nie wystarczy, w ogóle, aby utrzymać kwas moczowy od wytrącania się w stawach. Granica, w której pacjenci z podagrą wydają się drastycznie zmniejszać liczbę ataków jest wtedy, gdy ich poziom kwasu moczowego jest poniżej 6.0 mg/dL.4
Z powyższymi zastrzeżeniami, uwaga na dietę u pacjentów z podagrą jest pomocna, a zwłaszcza tak, gdy po raz pierwszy zaczynając leki w celu obniżenia kwasu moczowego (które mogą, paradoksalnie, początkowo wyruszyć ataki podagry). Istnieje kilka podstawowych zasad diety w podagrze, które wytrzymały wiele badań: ograniczenie czerwonego mięsa i sosów mięsnych, ograniczenie skorupiaków, ograniczenie alkoholu, zwłaszcza piwa.5,6 Czerwone mięso i skorupiaki (na przykład przegrzebki, krewetki, małże) powinny być, najlepiej, spożywane rzadziej, w mniejszych porcjach (na przykład 3 uncje). Wszystkie rodzaje alkoholu powodują zwiększone wchłanianie kwasu moczowego przez nerki, co podnosi poziom kwasu moczowego we krwi, ale piwo ma wysoki poziom puryn i przyczynia się do podwyższenia poziomu kwasu moczowego we krwi na dwa różne sposoby. Białko roślinne jest rozkładane na puryny, ale nie wydaje się być znaczącym czynnikiem przyczyniającym się do podagry. Produkty mleczne o niskiej zawartości tłuszczu, pomimo łagodnego białka rozkładanego do puryn, również nie wydają się przyczyniać do ryzyka wystąpienia podagry (a nawet mogą działać ochronnie).5 Niektóre węglowodany, takie jak płatki owsiane, zarodki pszenne i otręby zawierają umiarkowaną ilość puryn, ale nie wykazano, aby były istotnymi czynnikami ryzyka wystąpienia podagry. Dla tych, którzy są zainteresowani osiągnięciem maksymalnego obniżenia kwasu moczowego za pomocą diety, dwie książki kucharskie „Gout Haters Cookbooks” są wymienione w sekcji „Książki o podagrze” poniżej, a wszystkie cztery ich książki kucharskie można kupić online.
b) Rola aktywności fizycznej w zapobieganiu podagrze: Wraz z dietą, aktywność fizyczna może pomóc w utracie masy ciała, a podagra została powiązana z nadwagą.7 u pacjentów z utrwaloną podagrą, zwłaszcza jeśli zdjęcia rentgenowskie wykazały uszkodzenie stawów w stopie, rozsądny jest program ćwiczeń o małej intensywności. Program ćwiczeń fizycznych w połączeniu z dietą w podagrze może zmniejszyć ryzyko wystąpienia ataków.7 Jeśli wydaje się, że atak występuje w kończynie dolnej, zaleca się, aby pacjenci próbowali zejść z nóg, ponieważ uderzenia wydają się pogarszać ataki podagry. Do objawów świadczących o zbliżającym się ataku podagry należą: miejscowy obrzęk, uczucie gorąca, zaczerwienienie i tkliwość stawu, zwłaszcza stopy, kostki lub kolana. Niektórzy pacjenci mają gorączkę i dreszcze jako pierwsze ostrzeżenie, że atak podagry nadchodzi.
c) Rola leków w zapobieganiu podagrze: (patrz Tabela 3 dla podsumowania leków zapobiegających atakom podagry.)
Tabela 3: Leki zapobiegające atakom podagry
- Allopurinol i febuksostat: aby zmniejszyć wytwarzanie kwasu moczowego
- Probenecid i lesinurad: aby zwiększyć wydalanie kwasu moczowego
- Peglotykaza: aby zwiększyć rozkład kwasu moczowego
- Kolchicyna: aby zmniejszyć zdolność kryształów kwasu moczowego do wywoływania stanu zapalnego.
1. Standardowe leki w zapobieganiu atakom podagry:
i. Kolchicyna (Colcrys®): stosując analogię „zapałek” omówioną powyżej1, stosowanie kolchicyny może być postrzegane jako „tłumienie” „zapałek” kwasu moczowego. Kolchicyna nie obniża zapasów kwasu moczowego w organizmie, ale zmniejsza intensywność reakcji zapalnej organizmu na te kryształy. Ostatnie badania wykazały, że przynajmniej jeden mechanizm działania kolchicyny polega na zapobieganiu kaskadzie reakcji, które prowadzą do produkcji interleukiny 1-beta, która jest białkiem zapalnym (cytokiną), ważnym w zapaleniu dny moczanowej.8
Przy stosowaniu jednej lub dwóch tabletek dziennie (0,6 mg każda) większość ludzi dobrze toleruje ten lek, a taka dawka może pomóc w zapobieganiu atakom dny moczanowej. Niektórzy lekarze rozpoczęliby podawanie kolchicyny po jednym bardzo ciężkim lub dwóch umiarkowanie ciężkich atakach podagry, a po ich zakończeniu stosowaliby allopurinol. Jeśli pacjent ma dwa ataki podagry w ciągu tych samych 12 miesięcy, to jest ogólnie zalecane, aby być traktowane z lekiem w celu obniżenia kwasu moczowego, które kolchicyna nie osiąga. Poniżej omówiono leki obniżające poziom kwasu moczowego, allopurinol i probenecid. Rzadko występuje wpływ na nerwy i mięśnie przy długotrwałym stosowaniu kolchicyny, a badanie krwi z mięśni (CPK) jest monitorowane w około sześciomiesięcznych odstępach u pacjentów regularnie przyjmujących kolchicynę. Kolchicyna ma również ważną rolę, gdy pacjenci rozpoczynają leczenie allopurinolem (patrz poniżej), aby zapobiec wzrostowi ataków podagry, które mogą wystąpić, gdy allopurinol jest rozpoczęty. Kolchicynę w takim przypadku często odstawia się po około sześciu miesiącach, zakładając, że nie wystąpiły ataki podagry.
ii. Allopurinol: Środek ten jest obecnie najczęściej stosowanym lekiem w zapobieganiu podagrze. Allopurinol blokuje enzym oksydazę ksantynową, która blokuje rozkład puryn, zmniejszając w ten sposób całkowitą ilość kwasu moczowego w organizmie. Allopurinol jest skuteczny w zapobieganiu podagrze bez względu na to, jaki był mechanizm podwyższonego kwasu moczowego. Niezależnie od tego, czy dana osoba wytwarza zbyt dużo kwasu moczowego, czy ma trudności z jego wydalaniem przez nerki, zmniejszenie wytwarzania kwasu moczowego przez allopurynol prowadzi do tego samego celu: zmniejszenia całkowitej ilości kwasu moczowego w organizmie.
W ciągu tygodnia od przyjęcia dawki kwas moczowy jest znacznie obniżony przez allopurynol. Najczęstszym działaniem niepożądanym allopurynolu jest nasilenie ataków podagry we wczesnym okresie leczenia. Z tego powodu jest on początkowo często rozpoczynany razem z kolchicyną (patrz wyżej), aby podczas gdy „zapałki „1 są powoli usuwane, te, które pozostały, były „tłumione”. Do innych działań niepożądanych allopurinolu należą wysypka skórna, nieprawidłowości w badaniach krwi wątroby, a czasami spadek liczby białych krwinek. Ampicylina, antybiotyk, wydaje się powodować więcej wysypek u pacjentów, którzy już biorą allopurinol. Rzadkim, ale bardzo poważnym działaniem niepożądanym jest zespół nadwrażliwości na allopurynol, który może objawiać się ciężką wysypką wraz z ciężkimi zaburzeniami czynności wątroby i krwinek. Stwierdzono, że prawdopodobieństwo wystąpienia tego zespołu jest większe, jeśli u pacjenta występuje nieprawidłowa czynność nerek.9 Chociaż toczą się w tej kwestii istotne dyskusje10, ogólnie przyjmuje się, że pacjenci z nieprawidłową czynnością nerek powinni rozpoczynać stosowanie allopurynolu od małych dawek i zwiększać je, aby zapewnić skuteczne wydalanie allopurynolu. Poziom kwasu moczowego u tych pacjentów jest ściśle monitorowany, a poziom kwasu moczowego jest wykorzystywany jako wskazówka podczas powolnego zwiększania dawki allopurynolu. Nasilenie zespołu nadwrażliwości na allopurynol przypomina, że należy stosować określone kryteria przy podejmowaniu decyzji, którzy pacjenci powinni być leczeni allopurynolem (patrz Tabela 4: Powody stosowania leków obniżających stężenie kwasu moczowego).
Tabela 4: Reasons to Use Medication to Lower Uric Acid
- Podagra z więcej niż dwoma atakami rocznie, czy to z powodu nadprodukcji kwasu moczowego, czy trudności w jego wydalaniu
- Przewlekłe widoczne skupiska kwasu moczowego (tophi)
- Wysoki poziom kwasu moczowego w moczu (ponad 800mg na 24 godziny), zwłaszcza jeśli w wywiadzie stwierdzono kamicę nerkową
- Powodzenie innych opcji kontrolowania zapalenia stawów wywołanego podagrą (np, niepowodzenie probenecidu)
- Gdy osoba otrzymuje chemioterapię na białaczkę lub chłoniaka i oczekuje się, że wiele komórek nowotworowych zostanie zabitych (ponieważ jednym z produktów rozpadu komórek jest puryna, która ulega rozkładowi do kwasu moczowego)
iii. Febuksostat (Uloric®): lek ten został zatwierdzony przez FDA w lutym 2009 roku do leczenia pacjentów z podagrą poprzez obniżenie poziomu kwasu moczowego. Działa on podobnie do allopurinolu, hamując oksydazę ksantynową, kluczowy enzym w szlaku, który produkuje kwas moczowy, a tym samym zmniejsza całkowity poziom kwasu moczowego w organizmie.
Jak allopurinol, najczęstszym działaniem niepożądanym febuksostatu jest powodowanie zaostrzenia podagry po rozpoczęciu stosowania tego leku. Podobnie jak w przypadku allopurynolu, rozsądnie jest, jeśli to tylko możliwe, dodać lek zapobiegawczy, taki jak kolchicyna, przez co najmniej pierwsze sześć miesięcy po rozpoczęciu stosowania febuksostatu, aby pomóc uniknąć nawrotu podagry. Później, w miarę zmniejszania się całkowitego stężenia kwasu moczowego w organizmie, nie będzie to już na ogół konieczne.
Jedną z potencjalnych zalet febuksostatu jest to, że jest on strukturalnie zupełnie inny od allopurynolu i dlatego może być stosowany u pacjentów uczulonych na allopurynol. Dotychczas przebadano jedynie ograniczoną liczbę pacjentów uczulonych na allopurynol, ale lek był u nich tolerowany. Inną zaletą jest to, że jego wydalanie jest w większym stopniu obsługiwane przez wątrobę niż przez nerki, w przeciwieństwie do allopurynolu, a zatem febuksostat może mieć pewną przewagę u pacjentów z zaburzeniami czynności nerek.
W przeciwieństwie do allopurynolu, który wchodzi w interakcje z warfaryną (Coumadin®), febuksostat nie wykazywał tej interakcji podczas badań. Febuksostat jest zatwierdzony przez FDA do rozpoczęcia w 40mg dziennie, a jeśli kwas moczowy nie osiągnął celu (mniej niż 6.0mg/dL) po dwóch tygodniach leczenia, dawka może być zwiększona do 80mg dziennie. Dawka 80 mg febuksostatu doprowadziła większą liczbę pacjentów do poziomu kwasu moczowego poniżej 6 mg/dl niż 300 mg allopurynolu, dawka allopurynolu najczęściej stosowana. Reumatolodzy często dostosowują dawki allopurynolu wyższe niż 300mg, gdy jest to konieczne do osiągnięcia celu w postaci kwasu moczowego, chociaż literatura dotycząca wyższych dawek allopurynolu jest ograniczona.
Pacjenci z kontrolowanym poziomem kwasu moczowego i dobrze radzący sobie na allopurynolu wydawaliby się nie mieć powodu, aby przełączyć się na ten nowy środek, w świetle niższych kosztów allopurynolu i 40-letniej historii ogólnie bardzo dobrego rejestru bezpieczeństwa (patrz „Allopurinol” dyskusja powyżej).
W marcu 2018 r. opublikowano badanie bezpieczeństwa serca allopurynolu w porównaniu z febuksostatem. W badaniu tym przyjrzano się 5000 pacjentom, z których wszyscy mieli jakąś historię choroby sercowo-naczyniowej, albo zawał serca, udar mózgu, min udar mózgu lub potrzebę pilnej operacji serca z powodu choroby wieńcowej. W badaniu sprawdzano, czy kombinacja wyników sercowo-naczyniowych (zawał serca, udar mózgu, zgon sercowy, mini udar mózgu, pilna operacja serca z powodu choroby wieńcowej) występowała częściej w grupie otrzymującej allopurynol lub febuksostat. W przypadku kombinacji tych wyników, oba leki były takie same. Jednak zgon z przyczyn sercowych był częstszy w grupie otrzymującej febuksostat. Istniały pewne problemy z interpretacją badania, ponieważ prawie wszyscy pacjenci, którzy zmarli, odstawili już leki na podagrę, czy to allopurynol, czy febuksostat. Odnotowano również wysoki wskaźnik rezygnacji z badania w ciągu 5 lat. Wielu reumatologów nie sądzi, że jest to badanie ostateczne i istnieją inne dane, które nie wykazują zwiększonego ryzyka sercowego z febuksostatem. Jednak FDA zinterpretowała to badanie i umieściła na febuksostacie ostrzeżenie, że powinien on być stosowany w drugiej linii, po allopurynolu.
Teraz, gdy FDA umieściła to ostrzeżenie na febuksostacie, nawet u osób z nieprawidłowościami w nerkach prawdopodobnie najpierw rozpoczniemy podawanie allopurynolu. Dla ludzi już na febuksostacie , który nigdy nie wziął allopurinol, to jest indywidualny przypadek decyzja o czy przełączać do allopurinol. Jest to trudna decyzja, ponieważ osoby te tolerują febuksostat, a mogą nie tolerować allopurinolu. Allopurinol ma większe ryzyko wystąpienia ciężkiej reakcji skórnej u osób z nieprawidłową czynnością nerek, a osoby z tą nieprawidłowością często są na febuksostacie. Po rozważeniu wszystkich tych danych, wielu pacjentów w tej sytuacji zdecydowało się pozostać na febuksostacie, ale każda osoba, wraz ze swoim lekarzem, podejmuje taką decyzję.
iv. Probenecid: Ten lek zwiększa ilość kwasu moczowego, który jest wydalany z moczem, poprzez zmniejszenie ilości, która zostaje ponownie wchłonięta przez nerki. Leki, które mogą powodować wydalanie większej ilości kwasu moczowego z moczem nazywane są środkami urykozurycznymi. Probenecyd jest głównym takim środkiem stosowanym w USA. Probenecyd może być skuteczny w obniżaniu poziomu kwasu moczowego we krwi poniżej 6,0 i zmniejszaniu lub zapobieganiu atakom podagry.
Podobnie jak w przypadku allopurinolu, zwiększona liczba ataków podagry może wystąpić po rozpoczęciu stosowania probenecydu i z tego powodu kolchicyna jest często podawana przez pierwsze sześć miesięcy terapii. W przeciwieństwie do allopurinolu, probenecid może jednak na początku terapii zwiększać ilość kwasu moczowego w moczu, co może prowadzić do rozwoju kamicy nerkowej. Z tego powodu rozsądne jest sprawdzenie 24-godzinnej próbki moczu na obecność kwasu moczowego przed rozpoczęciem terapii probenecidem i jeśli wynik ten wynosi >800mg/24h, terapia ta powinna być ponownie rozważona. Jeśli wynik jest graniczny, pacjentowi zaleca się co najmniej picie dodatkowych płynów, aby zapobiec powstawaniu kamieni nerkowych na wczesnym etapie leczenia. Istnieją również leki, które mogą zmienić kwasowość moczu, a poprzez alkalizację moczu w takim przypadku można zmniejszyć ryzyko powstania kamieni nerkowych (kwas moczowy jest bardziej rozpuszczalny w środowisku zasadowym, więc mniej prawdopodobne jest, że się skrystalizuje). Probenecid może również powodować wysypkę, ale wydaje się, że prawdopodobieństwo wywołania bardzo ciężkiej reakcji nadwrażliwości jest mniejsze niż w przypadku allopurynolu. Probenecid nie jest skuteczny, jeśli pacjent ma zaburzenia czynności nerek . Wykazanie skuteczności lesinuradu, w połączeniu z allopurynolem, w doprowadzeniu pacjentów do docelowego poziomu kwasu moczowego.
12 Sundy JS et al: Reduction of Plasma Urate Levels Following Treatment With Multiple Doses of Pegloticase (Polyethylene Glycol-Conjugated Uricase) in Patients With Treatment-Failure Gout: Results of a Phase II Randomized Study. Arthritis Rheum 58:9, 2882-2891, 2008.
13 Sundy JS et al: Efficacy and Safety of Intravenous Pegloticase (PGL) in treatment failure gout (TFG): Results from Gout-1 and Gout-2. European League Against Rheumatism Abstract THU0446, June 2009. Abstract from European League Against Rheumatism Meeting 2009
14 Baraf, HSB et al: Reduction of tophus size with pegloticase (PGL) in treatment failure gout (TFG): Results from Gout-1 and Gout-2, European League Against Rheumatism Abstract OP-0047, June 2009. Abstract from European League Against Rheumatism Meeting 2009
15 So A et al: A pilot study of IL-1 inhibition by anakinra in acute gout. Arthritis Research & Therapy 9(2):R28, 2007. Early data that anakinra was effective in gout flares.
16 Terkeltaub R et al: The interleukin 1 inhibitor rilonacept in treatment of chronic gouty arthritis: results of a placebo-controlled, monosequence crossover, non-randomised, single-blind pilot study. Annals of Rheumatic Disease 68:1613-1617, 2009
17 So A at al: Canakinumab (ACZ885) Vs. Triamcinolone Acetonide for Treatment of Acute Flares and Prevention of Recurrent Flares in Gouty Arthritis Patients Refractory to or Contraindicated to NSAIDs and/or Colchicine. American College of Rheumatology Abstract LB4, October 2009. Abstract from American College of Rheumatology Meeting, Oct. 2009
18 Fitz-patrick D et al: Abstract 150: Effects of a Purine Nucleoside Phosphorylase Inhibitor, BCX4208, on the Serum Uric Acid Concentrations in Patients with Gout. Abstract from the American College of Rheumatology Meeting November 2010.
(Go back to top of article)
Updated: 12/18/2017
Authors

Attending Physician, Hospital for Special Surgery
Professor of Clinical Medicine, Weill Cornell Medical College