Rzeżączka: Treatment and Management Considerations for the Male Patient
US Pharm. 2016;41(8):41-44.
ABSTRACT: Rzeżączka jest drugą co do częstości występowania chorobą zakaźną w Stanach Zjednoczonych. Od 2010 do 2014 roku wskaźnik zachorowań na tę chorobę przenoszoną drogą płciową wzrósł w USA o 10,5%. Skuteczność cefiksymu, który niegdyś był lekiem pierwszego rzutu w leczeniu Neisseria gonorrhoeae, szybko spada, podobnie jak kilku innych cefalosporyn. Podobnie, pojawiły się szczepy N gonorrhoeae oporne na fluorochinolony. W związku z tym zmniejszyło się zastosowanie tych leków. CDC zaleca obecnie podwójne leczenie ceftriaksonem i azytromycyną w przypadku większości zakażeń gonokokowych. Rzeżączka wielolekooporna staje się poważnym zagrożeniem dla zdrowia w Stanach Zjednoczonych.
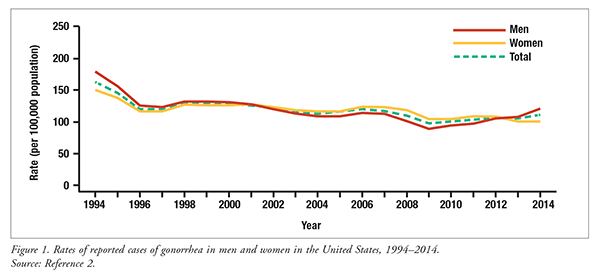
Neisseria gonorrhoeae jest drugą co do częstości występowania chorobą zakaźną w Stanach Zjednoczonych, za Chlamydia trachomatis.1 CDC szacuje, że >800 000 nowych przypadków zakażenia N gonorrhoeae występuje każdego roku w Stanach Zjednoczonych.1 Od 2010 do 2014 roku krajowy wskaźnik zgłoszonych zakażeń N gonorrhoeae wzrósł o 10,5%, ze 100,2 przypadków do 110,7 przypadków na 100 000 osób (RYSUNEK 1).2 Wzrost ten jest spowodowany przede wszystkim wzrostem liczby mężczyzn, którzy zachorowali na N gonorrhoeae.2
Klasyfikacja
Zakażenia N gonorrhoeae mogą być klasyfikowane jako niepowikłane lub powikłane. Zakażenia niepowikłane są znacznie częstsze i obejmują każde zakażenie układu moczowo-płciowego, anogenitalnego lub gardła wywołane przez N gonorrhoeae, które nie skutkuje bakteriemią. Infekcja wywołana przez N gonorrhoeae, która skutkuje bakteriemią i/lub rozprzestrzenieniem się bakterii do stawów i tkanek jest uważana za infekcję powikłaną.3,4
Faktory ryzyka
Do czynników ryzyka zakażenia N gonorrhoeae należą kontakty seksualne z nowymi lub licznymi partnerami, kontakty seksualne z osobą, która ma jednoczesnych partnerów oraz kontakty seksualne z osobą, która jest aktualnie zakażona N gonorrhoeae. Do innych czynników ryzyka należą: niekonsekwentne stosowanie prezerwatyw podczas kontaktów seksualnych z partnerami niemonogamicznymi; wcześniejsze zakażenia rzeżączką; oraz uprawianie seksu w zamian za pieniądze, narkotyki lub inne przedmioty.1
Aby zapobiec rozprzestrzenianiu się zakażenia, CDC zaleca, aby wszystkie aktywne seksualnie kobiety w wieku <25 lat, jak również starsze kobiety z wieloma czynnikami ryzyka, były corocznie poddawane badaniom przesiewowym w kierunku rzeżączki. Mężczyźni, którzy w ciągu ostatniego roku mieli kontakt seksualny z innymi mężczyznami, powinni być poddawani badaniom przesiewowym przynajmniej raz w roku w miejscu możliwego kontaktu (tj. cewka moczowa, odbytnica lub gardło). Mężczyźni w wieku <35 lat i kobiety w wieku <30 lat, którzy przebywają w zakładach poprawczych, powinni być poddani badaniom przesiewowym w kierunku N gonorrhoeae w momencie przyjęcia do zakładu, niezależnie od czynników ryzyka. Kobiety w ciąży w wieku <25 lat powinny być poddane badaniom przesiewowym podczas pierwszej wizyty prenatalnej.1
Objawy kliniczne
Wiele zakażeń narządów płciowych wywołanych przez gonokoki przebiega bezobjawowo; jednak zakażenia te częściej dają objawy u mężczyzn niż u kobiet.5 Objawy ze strony układu moczowo-płciowego u mężczyzn obejmują objawy zapalenia cewki moczowej lub zapalenia najądrzy, takie jak dyzuria lub jednostronny obrzęk jąder.5 Mężczyźni z pozagenitalnymi zakażeniami odbytnicy są często bezobjawowi, ale u pacjentów mogą wystąpić objawy zapalenia odbytnicy, takie jak zaparcia, ból odbytnicy i krwawienie z odbytnicy.5 Osoby z zakażeniami gonokokowymi gardła są zwykle bezobjawowe, ale jeśli objawy są obecne, mogą obejmować ból gardła i wysięk z gardła.5
Objawy zakażenia N gonorrhoeae często skłaniają mężczyzn do poszukiwania pomocy medycznej przed rozwojem powikłań, ale nie na tyle wcześnie, aby zapobiec przeniesieniu zakażenia na inne osoby. Większość kobiet pozostaje bezobjawowa do czasu rozwoju powikłań, takich jak choroba zapalna miednicy.1
Wiele patogenów przenoszonych drogą płciową i nie przenoszonych drogą płciową, a także niektóre procesy nieinfekcyjne, mogą dawać oznaki i objawy podobne do tych występujących w zakażeniu N gonorrhoeae. Dlatego wstępne rozpoznanie oparte na wywiadzie i badaniu fizykalnym powinno być potwierdzone badaniem mikrobiologicznym.5 Badanie metodą amplifikacji kwasów nukleinowych (NAAT) jest zwykle stosowane do wstępnego mikrobiologicznego potwierdzenia zakażenia N gonorrhoeae; dodatkowo mogą być wymagane posiewy, jeśli istnieje oporność na antybiotyki. W przypadku mężczyzn do wykonania NAAT wystarczy wymaz z cewki moczowej, natomiast u kobiet należy pobrać wymaz z pochwy lub endometrium. Niezależnie od objawów, metoda NAAT powinna być wdrożona przed potwierdzonym rozpoznaniem zakażenia N gonorrhoeae.5 Podejrzane zakażenia N gonorrhoeae są często leczone empirycznie przed zakończeniem NAAT.4
Leczenie
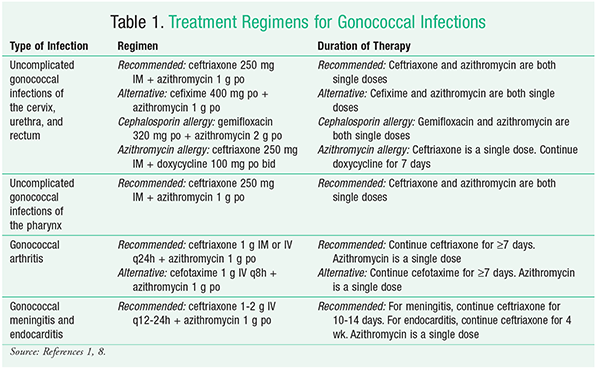
N gonorrhoeae jest dobrze znany ze swojej zdolności do adaptacji i oporności na terapie mikrobiologiczne. W 2015 roku opublikowano uaktualnione wytyczne, w tym nowe schematy leczenia wielolekoopornego N gonorrhoeae.1 W celu podsumowania schematów leczenia zakażeń gonokokowych patrz TABELA 1. Nowe zalecenie dotyczące leczenia niepowikłanych zakażeń gonokokowych szyjki macicy, cewki moczowej i odbytnicy dotyczy pojedynczej dawki ceftriaksonu 250 mg podawanej doustnie oraz pojedynczej dawki azytromycyny 1 g podawanej doustnie. Leki te powinny być podawane w gabinecie lekarza pod bezpośrednim nadzorem, jeśli to możliwe, aby zapewnić, że pacjent ukończy terapię.1 Azytromycyna jest preferowana zamiast tetracyklin, ponieważ ma niższy wskaźnik oporności na N gonorrhoeae.
Kolejnym kluczowym czynnikiem w podejmowaniu decyzji terapeutycznych jest przestrzeganie zaleceń przez pacjenta, co jest bardziej prawdopodobne w przypadku jednorazowej doustnej dawki azytromycyny niż w przypadku alternatywnej terapii wielodawkowej. Co więcej, azytromycyna jest skuteczną opcją terapeutyczną w niepowikłanych infekcjach narządów płciowych C trachomatis. Dlatego ten schemat podwójnej terapii jest atrakcyjną opcją ze względu na możliwość koinfekcji gonokokowej i chlamydialnej.1 Doksycyklina może być stosowana jako alternatywa, jeśli pacjent jest uczulony na azytromycynę. Jeśli stosowana jest doksycyklina, należy ją podawać w dawce 100 mg doustnie dwa razy na dobę przez 7 dni.1 U pacjentów płci męskiej doksycyklina może być również stosowana w leczeniu zapalenia najądrza lub odbytnicy wywołanego zakażeniem gonokokowym.4
Jeśli ceftriakson nie jest dostępny w momencie rozpoczęcia leczenia, jako alternatywę można zastosować cefiksym. Jednakże, N gonorrhoeae rozwinęła zwiększoną oporność na cefiksym. Z tego powodu cefiksym powinien być stosowany tylko wtedy, gdy ceftriakson nie jest dostępny.1,2 W przypadku stosowania cefiksymu należy go podawać w pojedynczej dawce doustnej 400 mg.1 Jeśli u pacjenta występuje alergia na cefalosporyny, można zastosować podwójne leczenie pojedynczymi doustnymi dawkami gemifloksacyny 320 mg i azytromycyny 2 g. Alternatywnie można zastosować gentamycynę. Alternatywnie, zamiast gemifloksacyny można podać gentamycynę w pojedynczej dawce 240 mg IM.1
Powikłane zakażenia gardła wywołane przez N gonorrhoeae są znacznie trudniejsze do eradykacji niż niepowikłane zakażenia układu moczowo-płciowego i odbytu, a wiarygodne wskaźniki wyleczenia >90% zakażeń uzyskuje się za pomocą bardzo niewielu schematów antybiotykoterapii.1 CDC zaleca obecnie, aby pacjenci z niepowikłanym zakażeniem gonokokowym gardła byli leczeni schematem składającym się z pojedynczej dawki ceftriaksonu 250 mg IM w połączeniu z pojedynczą doustną dawką azytromycyny 1 g. Badania kliniczne wykazały, że leczenie zakażeń gardła ceftriaksonem skutkowało odsetkiem wyleczeń wynoszącym 98,9%.1
Pacjentki z niepowikłanymi zakażeniami gonokokowymi szyjki macicy, cewki moczowej i (lub) odbytnicy nie wymagają kontrolnego badania wyleczenia, jeśli są leczone zalecanym schematem pierwszego rzutu lub alternatywnym.1 Pacjenci z niepowikłanymi zakażeniami gardła wywołanymi przez N gonorrhoeae nie wymagają badania w kierunku wyleczenia, jeżeli są leczeni ceftriaksonem i azytromycyną; jednakże, jeżeli stosowany jest alternatywny schemat, pacjent powinien zgłosić się do gabinetu lekarskiego 14 dni po zakończeniu leczenia w celu wykonania badania w kierunku wyleczenia.1
Powikłane zakażenia gonokokowe są znacznie rzadsze niż niepowikłane zakażenia i mogą prowadzić do poważnych schorzeń, takich jak septyczne zapalenie stawów, zapalenie wsierdzia i/lub zapalenie opon mózgowych. Pacjenci z powikłanymi zakażeniami gonokokowymi prowadzącymi do zapalenia stawów powinni otrzymywać ceftriakson w dawce 1 g IM lub IV co 24 godziny przez co najmniej 7 dni, dodatkowo do pojedynczej doustnej dawki azytromycyny wynoszącej 1 g. Jeśli ceftriakson jest niedostępny, można podać cefotaksym w dawce 1 g co 8 godzin dożylnie przez co najmniej 7 dni, w połączeniu z pojedynczą doustną dawką azytromycyny wynoszącą 1 g.1,6 Zgodnie z wytycznymi CDC u pacjentów z zespołem zapalenia stawów i skóry można przejść na leczenie doustne, kierując się lekowrażliwością drobnoustrojów, po uzyskaniu poprawy stanu klinicznego przez 24 do 48 godzin, przy całkowitym czasie trwania terapii wynoszącym co najmniej 7 dni.1 Pacjenci, u których rozwinęło się rzeżączkowe zapalenie opon mózgowych otrzymują ceftriakson w dawce 1 do 2 g dożylnie co 12 do 24 godzin przez 10 do 14 dni, plus pojedynczą doustną dawkę azytromycyny 1 g. Pacjenci, u których rozwinęło się rzeżączkowe zapalenie wsierdzia powinni otrzymać te same środki, ale ceftriakson powinien być podawany przez co najmniej 4 tygodnie.1
Oporność na antybiotyki
Podczas leczenia zakażeń gonokokowych, świadczeniodawcy powinni być świadomi możliwej oporności na antybiotyki. Naukowcy są zaniepokojeni pojawieniem się N gonorrhoeae jako superbakterii i jej potencjalną przyszłą opornością na wszystkie klasy antybiotyków.7 Penicylina była kiedyś szeroko stosowana w leczeniu N gonorrhoeae, co doprowadziło do mutacji, która umożliwiła N gonorrhoeae wytwarzanie beta-laktamazy. Enzym ten jest odpowiedzialny za rozbijanie pierścienia beta-laktamowego penicyliny i czyni bakterie niewrażliwymi na efekty terapeutyczne penicyliny.8 Chinolony były również wcześniej stosowane jako opcja leczenia gonokoków. W 2005 roku oporne na chinolony N gonorrhoeae odnotowano w 89% placówek Gonococcal Isolate Surveillance Project (serwis, który monitoruje i raportuje trendy zakażeń N gonorrhoeae w USA). Z powodu tej oporności chinolony nie są już zalecane w leczeniu pierwszego rzutu każdego rodzaju zakażenia gonokokowego.3 Monoterapia azytromycyną podawaną w pojedynczej dawce doustnej 2 g wykazała skuteczność w leczeniu niepowikłanej rzeżączki układu moczowo-płciowego; nie jest jednak zalecana, ponieważ N gonorrhoeae ma zdolność do łatwego rozwijania oporności na makrolidy, a także dlatego, że ten schemat leczenia może powodować nasilenie działań niepożądanych ze strony przewodu pokarmowego.1,3,9 Chociaż cefalosporyny pozostają klasą leków najskuteczniejszych w leczeniu zakażeń gonokokowych, udokumentowano pewne zmniejszenie wrażliwości.3,9
Od lat 30. ubiegłego wieku rzeżączkę leczono sulfonamidami, penicyliną, tetracykliną, spektynomycyną, chinolonami, makrolidami i niektórymi cefalosporynami, na które rozwinęła się oporność.7 W 2012 roku Światowa Organizacja Zdrowia opracowała globalny plan działania mający na celu zmniejszenie oporności na antybiotyki u N gonorrhoeae.10 Plan ten obejmuje zachęcanie do wczesnego wykrywania i skutecznego leczenia, wspieranie przestrzegania zaleceń przez pacjentów, edukację pacjentów, poprawę nadzoru i możliwości laboratoryjnych, zwiększenie rzecznictwa oraz zapewnienie odpowiednich mechanizmów prawnych i regulacyjnych.10
Zapobieganie i postępowanie
Właściwe leczenie ma pierwszorzędne znaczenie w przypadku istniejących zakażeń gonokokowych, ale należy również rozważyć i omówić z pacjentem środki zapobiegawcze. Uzyskanie dokładnego wywiadu seksualnego od pacjenta jest niezwykle istotne. Chociaż czasami jest to niewygodne, świadczeniodawca i pacjent muszą przeprowadzić szczerą rozmowę na temat zachowań seksualnych pacjenta.11 CDC podkreśla konieczność oceny ryzyka zakażeń przenoszonych drogą płciową (STI) i HIV w poradnictwie dla pacjentów z grupy wysokiego ryzyka. Można to osiągnąć stosując metodę Pięciu P, która polega na zadawaniu szczegółowych, otwartych pytań mających na celu uzyskanie dodatkowych informacji na temat partnerów seksualnych pacjenta, praktyk seksualnych, zapobiegania ciąży, ochrony przed STI oraz historii STI w przeszłości.1 Metoda Pięciu P sprzyja otwartej rozmowie między pracownikiem służby zdrowia a pacjentem w celu lepszego zrozumienia profilu ryzyka pacjenta. Po ocenie ryzyka można rozpocząć zindywidualizowane poradnictwo oparte na odpowiedziach.
Ponieważ mężczyźni z zakażeniem gonokokowym często nie mają objawów, mogą pozostać niezdiagnozowani przez dłuższy czas, co sprawia, że profilaktyka jest kluczowym priorytetem w populacjach mężczyzn z grupy wysokiego ryzyka. Wszystkim pacjentom należy zalecać konsekwentne stosowanie prezerwatyw dla mężczyzn.1
Partnerka pacjenta z zakażeniem gonokokowym powinna zostać skierowana na ocenę i prawdopodobne leczenie, jeśli miała kontakt seksualny z pacjentem w ciągu 60 dni przed rozpoznaniem lub wystąpieniem objawów, lub jeśli była ostatnią partnerką seksualną pacjenta. Należy unikać stosunków płciowych bez zabezpieczenia do 7 dni po leczeniu obojga partnerów i tak długo, jak długo u któregoś z nich występują objawy.1
Wnioski
Większość nowych zakażeń N gonorrhoeae w Stanach Zjednoczonych jest niepowikłana i dotyczy okolicy moczowo-płciowej, anogenitalnej lub gardła. Rzadziej występują powikłane infekcje prowadzące do bakteriemii, septycznego zapalenia stawów, zapalenia wsierdzia lub opon mózgowych. Osoby, które stosują niebezpieczne praktyki seksualne oraz te, u których w przeszłości występowały zakażenia gonokokowe, są w grupie zwiększonego ryzyka zarażenia się N gonorrhoeae. Współzakażenie C trachomatis musi być brane pod uwagę przy wyborze najbardziej odpowiedniego leczenia. Ceftriakson i azytromycyna są zalecanymi lekami pierwszego rzutu w większości zakażeń wywołanych przez N. gonorrhoeae. Aby ograniczyć ponowne zakażenia i wzrost potencjalnej oporności na podwójną terapię, należy położyć nacisk na środki zapobiegawcze omówione w tym artykule, zarówno w populacjach pacjentów przedekspozycyjnych, jak i poekspozycyjnych. Wczesne wykrywanie, odpowiedni dobór antybiotyków, ścisłe przestrzeganie schematów leczenia z zastosowaniem wielu dawek oraz komunikacja z pacjentem są kluczowe dla skutecznego leczenia rzeżączki.
1. Workowski KA, Bolan GA; CDC. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015;64:1-137.
2. CDC. Sexually Transmitted Disease Surveillance 2014. Atlanta, GA: U.S. Department of Health and Human Services; 2015.
3. Newman LM, Moran JS, Workowski KA. Update on the management of gonorrhea in adults in the United States. Clin Infect Dis. 2007;44(suppl 3):S84-S101.
4. Swygard H, Seña AC, Cohen MS. Treatment of uncomplicated gonococcal infections. UpToDate. www.uptodate.com/contents/treatment-of-uncomplicated-gonococcal-infections. Dostęp 12 lutego 2016 r.
5. Ghanem KG. Objawy kliniczne i diagnostyka zakażenia Neisseria gonorrhoeae u dorosłych i młodzieży. UpToDate. www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-neisseria-gonorrhoeae-infection-in-adults-and-adolescents. Accessed February 12, 2016.
6. Goldenberg DL, Sexton DJ. Disseminated gonococcal infection (Rozsiane zakażenie gonokokowe). UpToDate. www.uptodate.com/contents/disseminated-gonococcal-infection. Accessed February 17, 2016.
7. Unemo M, Nicholas RA. Emergence of multidrug-resistant, extensively drug-resistant and untreatable gonorrhea. Future Microbiol. 2012;7:1401-1422.
8. CDC. CDC Grand Rounds: the growing threat of multidrug-resistant gonorrhea. MMWR Morb Mortal Wkly Rep. 2013;62:103-106.
9. Kidd S, Workowski KA. Management of gonorrhea in adolescents and adults in the United States (Postępowanie w rzeżączce u młodzieży i dorosłych w Stanach Zjednoczonych). Clin Infect Dis. 2015;61(suppl 8):S785-S801.
10. Światowa Organizacja Zdrowia. Global action plan to control the spread and impact of antimicrobial resistance in Neisseria gonorrhoeae. Genewa, Szwajcaria: Światowa Organizacja Zdrowia; 2012.
11. McKie RA. Choroby przenoszone drogą płciową. www.ahcmedia.com/articles/78496-sexually-transmitted-diseases. Dostęp 1 maja 2016 r.
.