Clasificarea severității bolii pulmonare obstructive cronice în conformitate cu noile orientări 2011 ale Inițiativei globale pentru boala pulmonară obstructivă cronică: COPD Assessment Test Versus Modified Medical Research Council Scale | Archivos de Bronconeumología
Introducere
Boala pulmonară obstructivă cronică (BPOC) afectează 9,1 % din populația adultă spaniolă cu vârste cuprinse între 40 și 69 de ani și este una dintre principalele cauze de deces din cauza bolilor netransmisibile la nivel mondial.1,2 Ghidurile de gestionare a BPOC specifică faptul că diagnosticul trebuie să includă spirometria. Acest test clasifică severitatea bolii în funcție de procentul FEV1 față de valoarea prognozată (FEV1%), iar strategia de tratament este definită în consecință.3,4 Cu toate acestea, această procedură are o corelație relativ slabă cu mortalitatea și simptomatologia pacientului.5 O evaluare multidimensională care încorporează nu numai funcția pulmonară, ci și cuantificarea simptomelor (de exemplu, scalele de dispnee), starea de nutriție a pacientului și capacitatea de efort, cum ar fi indicele BODE,6 a contribuit la o schimbare în modul în care este percepută această boală.7
Revizuirea Global Initiative for Chronic Obstructive Lung Disease (GOLD 2011) propune ca pacienții să fie stratificați în funcție de severitatea bolii, cu încorporarea simptomelor determinate cu ajutorul scalei modificate a Consiliului de Cercetare Medicală (mMRC) sau a stării de sănătate cu ajutorul Testului de evaluare a BPOC (CAT), precum și a istoricului de exacerbări al pacientului și a FEV1% post-bronhodilatator (pb).8 Pacienții sunt clasificați în funcție de risc: risc scăzut (pbFEV1%≥50% sau 1
%mai puține simptome (CAT10 sau mMRC 0-1) sau mai multe simptome (CAT≥10 sau mMRC≥2). Astfel, se identifică patru categorii: A (risc scăzut, mai puține simptome), B (risc scăzut, mai multe simptome), C (risc ridicat, mai puține simptome), D (risc ridicat, mai multe simptome). Abordarea terapeutică propusă este diferită pentru fiecare grupă8 (Fig. 1).
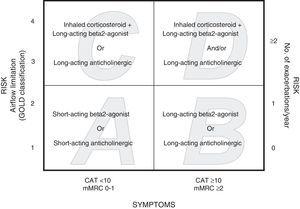
Categoriile GOLD 2011 și tratamentul medicamentos (prima recomandare) pentru fiecare categorie.
Obiectivul acestui studiu a fost acela de a determina, pornind de la o cohortă de studiu observațional (Centrul BODE, Zaragoza, Spania), dacă alegerea unei scale de simptome (mMRC) sau a unui chestionar care măsoară calitatea vieții (CAT) generează diferențe în atribuirea diferitelor categorii de severitate și implicațiile terapeutice corespunzătoare.
Pacienți și metodeDesignul studiului
Proiectul BODE este un studiu observațional multicentric pentru evaluarea istoriei naturale a BPOC. Pacienții au fost selectați inițial între 1996 și 2000 și au fost urmăriți anual. Protocolul și principalele rezultate în materie de sănătate au fost descrise anterior.6 Diagnosticul de BPOC a fost stabilit în conformitate cu criteriile GOLD8: pbFEV1%/FVC%20 pack-years. Între ianuarie 2010 și septembrie 2012, 283 de pacienți noi au fost evaluați în centrul nostru, iar acest ultim grup de studiu a fost utilizat pentru această analiză.
Proceduri
Măsurătorile standardizate în cohorta BODE au inclus date demografice, fișe clinice și chestionare de sănătate și de calitate a vieții, inclusiv CAT și mMRC. Ambele evaluări au fost administrate în aceeași zi și de către același intervievator pentru fiecare pacient.
Chestionarul CAT este un instrument autoadministrat pentru evaluarea calității vieții pacientului cu BPOC. Acesta constă din 8 itemi, care produc un scor de 0-40; un scor mai mare indică o stare de sănătate mai proastă.9 Scala de dispnee mMRC este un instrument care stabilește severitatea dispneei în raport cu diverse sarcini fizice. Constă din 5 itemi și este punctată pe un interval de la 0 (fără dispnee sau numai la efort intens) la 4 (dispnee în repaus).10
Spirometria a fost efectuată înainte și la 20-30min după inhalarea a 200μg de salbutamol conform unei proceduri standardizate.11 Toți pacienții au efectuat un test de mers pe 6 minute.
Asemnarea pacienților în categoriile GOLD 2011 a fost stabilită în mod independent, folosind scara mMRC (dispnee) și scara CAT (calitatea vieții). Regulile de stratificare specifică faptul că mai întâi pacientul trebuie să fie stratificat în grupele A sau C atunci când mMRC este 0-1 sau scorul CAT este Fig. 1). Apoi, riscul pacientului trebuie să fie stabilit folosind una dintre cele două proceduri. Cu una dintre proceduri, pacienții cu pbFEV1%≥50% sunt repartizați în categoriile A sau B (risc scăzut), iar pacienții cu pbFEV18 O exacerbare a fost definită ca fiind severă atunci când pacientul a fost văzut în camera de urgență sau a fost internat în spital. Datele privind exacerbările anterioare au fost obținute din chestionarele administrate pacienților și din bazele de date ale sistemului intranet al Serviciului de asistență medicală din Aragon. Pentru a stabili riscul, a fost selectat indicele cel mai mare dintre limitarea fluxului de aer măsurată prin pbFEV1% și istoricul exacerbărilor.
Analiză statistică
A fost efectuată o analiză descriptivă a caracteristicilor pacienților incluși în serie. Au fost analizate datele privind variabilele demografice și clinice, testele funcționale respiratorii și testele de efort. Cohorta de pacienți a fost clasificată în patru categorii, în conformitate cu criteriile GOLD 2011 (A, B, C și D), folosind chestionarul CTA și, alternativ, scala mMRC. Gradul de concordanță între rezultatele obținute în urma aplicării celor două metode la aceeași cohortă de pacienți a fost determinat prin calcularea indicelui kappa ponderat (κ) (acordul sau concordanța între testele de diagnostic calitativ ordinal). Corelația Spearman (estimator neparametric rho ) a fost calculată pentru a evalua concordanța dintre cele două metode de evaluare înregistrate în scala calitativă ordinală. Testul ANOVA a fost utilizat pentru a compara mediile variabilelor clinice și funcționale în cele patru categorii GOLD 2011, în funcție de utilizarea uneia sau a celeilalte metode de evaluare pentru clasificarea pacienților. Analizele au fost efectuate cu ajutorul software-ului SPSS 19.0®.
Rezultate
Din cei 283 de pacienți înrolați în studiu, 260 (92%) au fost bărbați și 23 (8%) au fost femei. Vârsta medie a fost de 71±12 ani. Principalele variabile demografice, clinice și funcționale sunt prezentate în tabelul 1. Tabelul 2 prezintă aceste variabile grupate pe sexe, cu o evaluare a oricăror diferențe semnificative între diverși parametri analizați. La această vizită, 70 (24,7%) de pacienți erau încă fumători activi. Media pbFEV1% a fost de 62,4±19,9%. Fig. 2 prezintă distribuția pacienților în funcție de valorile CAT și mMRC; corelația a fost calculată cu coeficientul Spearman ρ=0,613.
Variabile demografice, clinice și funcționale (medie±deviație standard).
| Total | 283 patients |
| Sex | 260 (92%) males; 23 (8%) females |
| Age | 71±12 years |
| BMI | 28.5±4.8 |
| Active smoker | 70 patients (24.7%) |
| PYI | 61.8±36.77 |
| Comorbidities | HT: 152 patients (53.7%); dyslipidemia: 106 (37.5%); diabetes: 53 (18.7%); cardiovascular episodes: 124 (43.8%); no comorbidity: 48 (17%) |
| pbFEV1% | 62.4%±20.3 |
| PBD(+) | 33 patients (11.6%) |
| Baseline SatO2 | 93.9%±6.3 |
| Walking test | 389.2m±96.2 |
| Spirometry results | |
| FVC | 2.8l±0.8 |
| FVC% | 76.8%±19.8 |
| FEV1 | 1.6l±0.6 |
| FEV1% | 57.5%±19.9 |
| FEV1/FVC | 0.54±0.12 |
| FEV1/FVC% | 0.74±0.17 |
| pbFVC | 3.07l±0.86 |
| pbFVC% | 82.8%±19.25 |
| pbFEV1 | 1.7l±0.7 |
| pbFEV1% | 62.4%±20.3 |
| pbFEV1/FVC | 0.55±0.13 |
| pbFEV1/FVC % | 0.75±17.8 |
FEV1%: forced expiratory volume in one second, percentage of predicted value; FVC: forced vital capacity; HT: hypertension; BMI: body mass index; PYI: pack-year index; pb: post-bronchodilator; PBD(+): positive bronchodilator test; SatO2: oxygen saturation.
Demographic, Clinical and Functional Variables by Sex (Mean±Standard Deviation).
| Males | Females | P | |
| n | 260 (92%) | 23 (8%) | |
| Age | 71.3 years±7.5 | 64.5 years±8.6 | NS (P=.3) |
| BMI | 28.6±4.7 | 27.3±7.1 | P |
| Active smoker | 60 (23.1%) | 10 (43.5%) | P |
| PYI | 62.6±33.5 | 53.3±21 | P |
| pbFEV1% | 62.9%±20.1 | 57.5%±21.8 | NS (P |
| PBD(+) | 29 (11.1%) | 4 (17.4%) | NS (P=.36) |
| Baseline SatO2 | 93.3%±6.5 | 93.4%±2.7 | NS (P |
| Walking test | 390.1m±95.1 | 380.3m±111 | NS (P |
FEV1%: forced expiratory volume in one second, percentage of predicted value; BMI: body mass index; PYI: pack-year index; NS: not significant; pb: post-bronchodilator; PBD(+): positive bronchodilator test; SatO2: oxygen saturation.
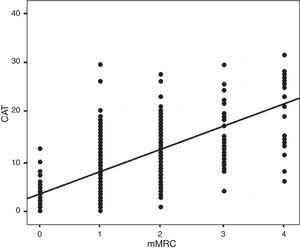
Distribution of mMRC vs CAT. Spearman correlation index: ρ=0.613; P
When the CAT questionnaire was used for classifying patients according to the GOLD 2011 criteria, the percentage distribution of patients to the groups was the following: category A, 34.3%; category B, 19.4%; category C, 19.8%, and category D, 26.5%. When the mMRC was applied, the result was: category A, 36.4%; category B, 17.3%; category C, 18.0%, and category D, 28.3% (Table 3 and Fig. 3).
Cohort GOLD 2011 Classification With CAT and mMRC (Fig. 3).
| GOLD CAT | GOLD mMRC | ||||
| A | B | C | D | Total | |
| A | 81 | 16 | 0 | 0 | 97 (35%) |
| B | 22 | 33 | 0 | 0 | 55 (19%) |
| C | 0 | 0 | 34 | 22 | 56 (20%) |
| D | 0 | 0 | 17 | 58 | 75 (26%) |
| Total | 103 (36%) | 49 (17%) | 51 (18%) | 80 (29%) | 283 (100%) |
Explanatory note: Atunci când a fost aplicată scala mMRC, 103 pacienți au fost clasificați ca A; dintre aceștia, 22 au fost clasificați ca B atunci când a fost aplicat chestionarul CAT. În mod similar, atunci când s-a aplicat CAT, 97 de pacienți au fost clasificați ca fiind A, dar 16 dintre aceștia au fost apoi clasificați ca B folosind mMRC. Cu mMRC, 49 de pacienți au fost clasificați ca B, dar 16 dintre aceștia fuseseră clasificați ca A utilizând CAT; cu CAT, 55 de pacienți au fost clasificați ca B, dar 22 dintre aceștia fuseseră clasificați ca A cu mMRC. Aceeași situație a apărut și pentru categoriile C și D, în funcție de aplicarea unui chestionar sau altuia. Nu a existat o migrare între AB și CD, deoarece aceasta depinde de criteriile de risc (AB: risc scăzut; CD: risc ridicat), după cum se poate observa în Fig. 1.
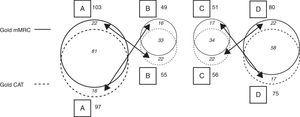
Schematic of migration between GOLD categories depending on results of the application of CAT or mMRC (see distribution of data and explanatory note in Table 3).
When the results from the application of both evaluation methods were examined, it was found that in category A, the classification of 81 patients coincided (83.5% of those classified using CAT and 78.6% of those classified with mMRC). In category B, the classification of 33 patients coincided (60% of those classified with CAT and 67.34% of those classified with mMRC). În categoria C, clasificarea a 34 de pacienți a coincis (60,7% dintre cei clasificați cu CAT și 66,7% dintre cei clasificați cu mMRC). În categoria D, clasificarea a 58 de pacienți a coincis (77,3% dintre cei clasificați cu CAT și 72,5% dintre cei clasificați cu mMRC) (Tabelul 3 și Fig. 3).
Coeficientul κ pentru clasificarea pacienților folosind cele 2 metode a fost de 0,63, indicând un grad moderat de concordanță. Indicele κ calculat a fost de 0,44 pentru cei 152 de pacienți repartizați în categoriile A și B (grad moderat-foarte slab de concordanță). Indicele pentru cei 131 de pacienți clasificați în categoriile C și D a fost de 0,38, indicând un grad și mai slab de concordanță (slab). Acest lucru implică faptul că, pentru categoriile cu risc scăzut (A și B), concordanța obținută a fost de 75%, în timp ce pentru categoriile cu risc ridicat (C și D), concordanța a fost de 70%.
The clinical and functional characteristics of the patients in each of the GOLD 2011 categories, depending on the method applied (CAT or mMRC), are shown in Table 4. There were no differences in the categories for age and body mass index (BMI) between patients classified by mMRC or CTA. Only the pack-year index (PYI) was significantly different between category D and the other categories, regardless of whether the classification was made by mMRC or CAT (PP
PP=.003).
Main Clinical and Functional Characteristics of Patients Assigned to GOLD 2011 Categories, as Classified Using mMRC or CAT.
| mMRC | A | B | C | D | CAT | A | B | C | D |
| Age | 70.3 | 70.5 | 69.1 | 72.3 | Age | 71.3 | 68.8 | 70.1 | 71.8 |
| BMI | 28.6 | 29.1 | 28.1 | 28.2 | BMI | 28.5 | 29.3 | 28.1 | 28.2 |
| PYI | 58.4 | 62.3 | 55.7 | 69.7a | PYI | 58.35 | 61.96 | 55.40 | 70.86a |
| pb FEV1% | 75.3 | 69.1 | 56.3 | 44.5 | pb FEV1% | 73.4 | 73.1 | 54.6 | 45.2 |
| Walking test | 414 | 364b | 417 | 344c | Walking test | 400 | 396 | 400 | 354d |
Values expressed as means for each category.
P
P
P
P=.003 vs category C.
Discussion
The recent revision of the GOLD 2011 guidelines proposes that when classifying COPD patients, the medical community should take into consideration not only functional deterioration, but also symptoms and risk of exacerbations.8 Pentru a stabili gradul de deteriorare funcțională, s-a propus menținerea acelorași grade de severitate ca și cele utilizate în prezent, și anume, ușoară (pbFEV1%>80%), moderată (pbFEV1%≥80% și 1
%≥30% și 1% 30%). Riscul de exacerbare este determinat de istoricul de exacerbări în anul anterior evaluării (10 și impact ridicat pentru CAT≥10). Rezultatele noastre sugerează că utilizarea uneia sau alteia dintre metodele de evaluare modifică atribuirea unui număr semnificativ de pacienți la una sau alta dintre categoriile de severitate a BPOC în conformitate cu noile orientări GOLD. Astfel, aceste metode de evaluare nu pot fi considerate echivalente, deoarece se recomandă strategii de tratament diferite pentru un pacient individual, în funcție de utilizarea uneia sau alteia dintre metode.
Chestionarul CAT reflectă efectele bolii asupra sănătății pacientului. Este un chestionar de calitate a vieții specific pentru BPOC5,9,12,13 care evaluează nu numai dispneea, ci și alte simptome respiratorii, cum ar fi prezența și intensitatea tusei sau a expectorației; de asemenea, are un total de 8 itemi, incluzând capacitatea de efort, somnul și activitățile vieții cotidiene, producând un scor între 0 și 40. CAT este un chestionar simplu și poate fi de folos în practica clinică standard. S-a dovedit a fi valabil pentru discriminarea severității pacienților.9,12,14,15 Cu toate acestea, nu este un instrument de diagnostic; scopul său este de a completa informațiile obținute prin măsurătorile funcției pulmonare și se cunosc foarte puține lucruri despre potențialul său rol prognostic.14 Acest chestionar este deosebit de sensibil la efectul modificărilor stării de sănătate după exacerbări16 și la efectul reabilitării respiratorii.17 O analiză recentă a confirmat validitatea CAT (printre alte chestionare specifice) ca instrument de măsurare a calității vieții în BPOC, în special în comparație cu alte instrumente generice. Din păcate, această recenzie nu a analizat validitatea rolului mMRC.5 mMRC este o scală de dispnee care este mai ușor de utilizat, în special în asistența medicală primară,18 și poate fi încorporată în instrumente multidimensionale de evaluare a BPOC, cum ar fi BODE6 și ADO (vârstă, dispnee, obstrucție).19 În plus, dispneea se corelează mai bine cu calitatea vieții pacienților cu BPOC decât parametrii funcționali obiectivi.10,15 Determinarea clinică a dispneei relevă capacitatea funcțională a pacientului și oferă o măsură a eficacității tratamentului,20 în timp ce se corelează îndeaproape cu supraviețuirea la 5 ani la pacienții cu BPOC.21 De asemenea, a demonstrat o capacitate predictivă mai mare în ceea ce privește rezultatul reabilitării respiratorii, indiferent de gradul de obstrucție.6,18,21
Nu au existat diferențe semnificative în ceea ce privește vârsta, IMC și VEMS în rândul pacienților din grupurile A și B și C și D, indiferent dacă au fost clasificați cu mMRC sau CAT. Cu toate acestea, capacitatea de efort a pacienților din grupurile B față de A și D față de C este mai mică atunci când aceștia sunt clasificați cu mMRC și nu cu CAT. Acest lucru sugerează că dispneea este mult mai importantă decât calitatea vieții ca variabilă care afectează viața de zi cu zi a pacienților cu BPOC.
Pacienții cu BPOC incluși în cohorta noastră au caracteristici demografice, clinice și funcționale similare cu cele din alte studii publicate în literatura de specialitate, iar distribuția pacienților pe diferite categorii este, de asemenea, similară.22 În seria noastră, corelația obținută între utilizarea CAT sau mMRC a fost moderată (ρ=0,613) și similară cu cea a unui alt studiu de cohortă transversal.13 Conform rezultatelor noastre, aplicarea fie a CAT, fie a mMRC pentru clasificarea pacienților în noile categorii GOLD 2011 ar însemna o reclasificare a pacienților în categoriile de risc scăzut (A și B) și de risc ridicat (C și D). Calculul indicelui de concordanță în funcție de aplicarea CAT sau mMRC este moderat-foarte slab pentru categoriile A-B (κ=0,44) și chiar mai slab pentru categoriile C-D (κ=0,38). În termeni relativi, acest lucru se traduce printr-o concordanță de 75 % în categoriile A și B și de 70 % în categoriile C și D. Astfel, utilizarea acestor două metode de evaluare nu este echivalentă și mai mult de 25 % dintre pacienți sunt reclasificați după utilizarea uneia sau alteia dintre metode. Acest rezultat are un impact considerabil asupra strategiilor de tratament pentru pacienții reclasificați. Cele mai mari diferențe de tratament se regăsesc între categoriile A (tratamentul medicamentos de primă linie recomandat se bazează pe bronhodilatatoare cu acțiune scurtă) și B (tratamentul medicamentos de primă linie recomandat se bazează pe bronhodilatatoare cu acțiune lungă și reabilitare pulmonară). Au existat mici diferențe între categoriile C și D, care au afectat doar opțiunile alternative de tratament medicamentos, în timp ce recomandările pentru tratamentul non-medicamentos sunt aceleași.8
Un studiu recent care a comparat, de asemenea, rezultatul aplicării ambelor metode de evaluare a concluzionat în mod similar că noua clasificare GOLD 2011 ar putea necesita unele ajustări. Acești autori propun un nou cut-off point pentru aplicarea scalei mMRC (puține simptome=0; mai multe simptome≥1).23 Alte două studii, de asemenea recente, realizate în Coreea de Sud și în Statele Unite, în medii geografice și socioculturale foarte diferite de Spania, care nu seamănă cu Spania, au obținut rezultate identice cu ale noastre și au tras concluzii similare. Unul dintre aceste studii a analizat 257 de pacienți sud-coreeni într-un singur centru și a obținut rezultate echivalente cu ale noastre.24 Celălalt studiu a fost un studiu multicentric care a inclus 4484 de subiecți nord-americani cu BPOC, ca parte a studiului COPDGene. Aceștia au analizat rezultatele aplicării mMRC sau a chestionarului SGRQ (ca substitut pentru CAT) și au concluzionat în mod similar că alegerea unuia sau altuia dintre instrumente pentru măsurarea simptomelor influențează atribuirea categoriilor.25
În cea mai recentă revizuire GOLD 2013, evaluarea pacienților cu BPOC a fost completată prin includerea Chestionarului clinic pentru BPOC (CCQ).26 În secțiunea inițială a revizuirii, Metodologia și rezumatul noilor recomandări, și mai departe în secțiunea Evaluarea simptomelor, se precizează clar că acesta este un chestionar autoadministrat special conceput pentru măsurarea monitorizării clinice a pacienților cu BPOC. Revizuirea subliniază faptul că datele susțin validitatea, fiabilitatea și sensibilitatea acestui chestionar scurt și ușor de administrat. Se precizează că, pe baza cunoștințelor actuale, se poate lua în considerare punctul de tăiere CCQ=0-1 pentru clasificarea pacienților în grupele A și C, iar un rezultat al CCQ>1 poate fi utilizat pentru clasificarea pacienților în grupele B sau D. Cu toate acestea, autorii declară că sunt necesare mai multe studii pentru a valida capacitatea de discriminare și implicațiile practice ale CCQ în detectarea exacerbărilor în îngrijirea zilnică. Și apoi, ulterior, în secțiunea privind evaluarea combinată a BPOC, se menține aceeași propunere de evaluare combinată avansată în ghidurile GOLD 2011, bazată doar pe CAT sau mMRC pentru evaluarea simptomatică a gradului de afectare a BPOC, fără a se menționa explicit CCQ26
Studiul prezentat aici are anumite limitări: dimensiunea eșantionului este relativ mică, deși majoritatea studiilor privind instrumentele de măsurare a BPOC au un număr similar sau mai mic de pacienți5,24. În plus, nefiind vorba de un studiu transversal, valoarea prognostică a rezultatelor nu a fost înregistrată. De asemenea, nu a fost stabilită nicio corelație cu comorbiditățile între diferitele categorii. Comorbiditățile prezentate de pacienți pot avea un efect semnificativ asupra prognosticului bolii și ar trebui, de asemenea, să fie luate în considerare pentru evaluarea combinată a BPOC în orice revizuire viitoare a ghidurilor GOLD.27
Concluzii
Clasificarea pacienților cu BPOC în categorii conform evaluării combinate propuse de revizuirea GOLD 2011 variază în funcție de metoda de evaluare utilizată în evaluarea simptomatică a pacienților (CAT sau mMRC). Mai mult de 25% dintre pacienții din diferitele categorii sunt reclasificați dacă se utilizează una sau cealaltă metodă, ceea ce implică diferențe în strategia de tratament recomandată. Sunt necesare studii longitudinale pentru a evalua ce metodă de evaluare clasifică cel mai bine pacientul, acordându-se atenție capacității prognostice a acestor instrumente.
Conflict de interese
Autorii declară că nu au niciun conflict de interese în pregătirea acestui manuscris.