UTI – Testul cultural tradițional este învechit?
Data publicării: Martie 2020
Infecțiile tractului urinar sunt cel mai frecvent tip de infecție bacteriană,1 reprezentând cel puțin 11 milioane de vizite la cabinetul medicului, 2 până la 3 milioane de vizite la departamentul de urgență, 400.000 de spitalizări și aproximativ 2,3 miliarde de dolari în costuri de asistență medicală anual în Statele Unite.2,3,4,5
Această povară formidabilă pentru pacienți și pentru sistemul de sănătate continuă să crească – de exemplu, tendințele de îmbătrânire a populației și proliferarea bacteriilor rezistente la antimicrobiene amplifică nevoia de terapie intensivă și mortalitatea în spital din cauza infecțiilor tractului urinar.6,7
Acești factori sporesc nevoia de a diagnostica infecțiile tractului urinar și de a optimiza terapia antimicrobiană în mod eficient și precis. Cu toate acestea, metodele noi de testare și înțelegerea noastră emergentă a microbiomului urinar ridică semne de întrebare cu privire la relevanța culturii tradiționale de urină. În acest articol, trec în revistă principalele tipuri de infecții ale tractului urinar, abordările actuale privind utilizarea culturilor de urină și a testelor de sensibilitate, dovezile recente privind microbiomul urinar, testele noi disponibile în comerț și abordările viitoare pentru detectarea infecțiilor tractului urinar, inclusiv noi biomarkeri și algoritmi de învățare automată.
Infecții ale tractului urinar necomplicate versus complicate
Distingerea între infecții ale tractului urinar necomplicate și complicate este un prim pas esențial pentru a ghida managementul. Infecțiile necomplicate ale tractului urinar sunt unul dintre cele mai frecvent tratate tipuri de infecții în mediile de îngrijire primară. Femeile prezintă cel mai mare risc, cu o incidență pe parcursul vieții care se apropie de 50% și o rată de recurență de aproximativ 33%.8
Majoritatea pacienților cu infecții necomplicate ale tractului urinar sunt femei aflate în premenopauză, care nu sunt însărcinate și care au puține sau deloc comorbidități. Acești pacienți se prezintă de obicei cu simptome de cistită, cum ar fi disuria, frecvența și urgența.9 Durerea suprapubiană și hematuria sunt mai puțin frecvente, iar pielonefrita nu este prezentă.
Infecțiile complicate ale tractului urinar afectează de obicei pacienții de ambele sexe care prezintă anomalii structurale sau funcționale ale tractului urinar.9 Acești pacienți au avut adesea proceduri urologice anterioare, expunere recentă la antibiotice, cateterizare recentă sau pe termen lung, sau spitalizare recentă sau curentă (infecții ale tractului urinar dobândite în spital). Alte grupuri cu risc ridicat includ femeile însărcinate, pacienții cu diabet zaharat și pacienții cu alte afecțiuni imunocompromițătoare.
Pacienții cu infecții complicate ale tractului urinar se prezintă de obicei cu simptome de pielonefrită, inclusiv febră, frisoane și dureri de flanc, cu sau fără greață. Aceștia pot avea un istoric confirmat sau suspectat de infecție(e) cu bacterii mai virulente. Culturile de urină pot evidenția o microbiotă diversă și modele de rezistență antimicrobiană peste medie. Din nefericire, ambii factori pot submina eficacitatea terapiei antimicrobiene.
Când să se ia în considerare cultura de urină și sensibilitatea
În mod istoric, standardul de aur pentru diagnosticarea infecțiilor tractului urinar a fost efectuarea unei culturi de urină standard (adică împrăștierea a 1 microlitru de urină de la mijlocul fluxului pe 5 % sânge de oaie și pe agare McConkey și incubarea acestora în mediu aerob).1 În acest context, infecția tractului urinar a fost definită ca prezența unui uropatogen izolat, cunoscut, la o concentrație de >105 UFC/ml sau >102 UFC/ml la un pacient simptomatic. Având în vedere prevalența ridicată a infecțiilor tractului urinar și faptul că o cultură de urină nu este un test point-of-care, merită să se ia în considerare când este posibil să se renunțe la cultură fără a compromite rezultatele tratamentului.
Actualele ghiduri ale Societății Americane de Boli Infecțioase (IDSA) nu recomandă o cultură standard de rutină a urinei pentru pacienții suspectați de infecții necomplicate ale tractului urinar.10 Există dovezi considerabile că analiza de urină este informativă în acest context. Într-un studiu, aproximativ 94% dintre pacienții cu o analiză de urină negativă au avut, de asemenea, o cultură negativă.11 Într-un studiu retrospectiv longitudinal efectuat pe aproape 21.000 de paciente ambulatorii de sex feminin, o analiză de urină negativă a fost asociată cu o probabilitate de 2,5 ori mai mare de a avea o cultură negativă (<103 UFC/ml) în comparație cu o analiză de urină pozitivă.12 În cazul pacientelor cu simptome recurente de infecție a tractului urinar, o analiză de urină sau o cultură de urină anterioară negativă sau o iritație sau secreție vaginală curentă au fost asociate cu creșteri semnificative din punct de vedere statistic ale probabilității unei culturi negative.
Esteraza leucocitară este deosebit de informativă atunci când se evaluează suspiciunile de infecții necomplicate ale tractului urinar. Într-un studiu retrospectiv amplu de peste 8 500 de astfel de pacienți, un rezultat negativ pentru esterază leucocitară a prezis un rezultat negativ al culturii de urină cu o acuratețe de 95% (valoare predictivă negativă, 0,95), în timp ce rezultatele negative atât pentru esterază leucocitară, cât și pentru nitrați au fost doar puțin mai precise (valoare predictivă negativă combinată, 0,96).13 De remarcat, un rezultat negativ al nitraților singur a fost mult mai puțin fiabil pentru a prezice un rezultat negativ al culturii (valoare predictivă negativă, 0,87).
Pentru pacienții cu infecții necomplicate ale tractului urinar, ghidurile IDSA recomandă selectarea dintre următoarele medicamente pentru terapia antimicrobiană empirică:10
– Nitrofurantoină 100mg de două ori pe zi (BID) timp de 5 zile
– Trimetoprim/sulfametoxazol (Bactrim DS) timp de 3 zile dacă ratele locale de rezistență sunt de <20% (dacă nu aveți deja acces la aceste date, luați în considerare contactarea departamentelor de sănătate locale, județene sau de stat).
– Fosfomicină (doză unică de 3 grame)
– Rețineți că fluorochinolonele, cum ar fi ciprofloxacina, nu mai sunt recomandate pentru infecțiile necomplicate ale tractului urinar din cauza ratelor ridicate de rezistență în unele zone
În plus, selectarea terapiei antimicrobiene pentru infecțiile necomplicate ale tractului urinar ar trebui să fie ghidată de modelele locale de rezistență antimicrobiană și de cea mai bună presupunere informată a clinicianului cu privire la uropatogenul cel mai probabil. Într-un studiu efectuat pe mai mult de 9.000 de femei cu infecții ale tractului urinar necomplicate confirmate prin cultură, 19% dintre izolate au fost rezistente la trimetoprim-sulfametoxazol și 12% au fost rezistente la nitrofurantoină (10% au fost rezistente la ciprofloxacină, care nu mai este recomandată pentru tratamentul empiric).14 Factorii predictivi semnificativi ai rezistenței antimicrobiene au inclus locuirea într-un cod poștal cu rate peste medie ale rezistenței antimicrobiene, existența unui istoric de infecție cu un agent uropatogen rezistent sau faptul că a fost prescrisă o terapie antimicrobiană în ultimii 2 ani. Pe baza acestor date, cercetătorii au dezvoltat un algoritm care a selectat terapia antimicrobiană adecvată în 92% din cazuri, depășind rata de alegere a furnizorului de 87,5%.
În concluzie, pentru pacienții cu infecții necomplicate ale tractului urinar, o cultură de urină tradițională nu este depășită, dar, în majoritatea cazurilor, este inutilă.
Pentru pacienții suspectați de infecții complicate ale tractului urinar, clinicienii ar trebui să selecteze terapia antimicrobiană inițială (empirică) pe baza datelor istorice privind cultura și sensibilitatea, dacă sunt disponibile, în plus față de rezultatele actuale ale sumarului de urină și modelele locale de rezistență antimicrobiană. Dacă analiza de urină este negativă, iar pacientul are un istoric anterior de culturi negative, atunci există o probabilitate de 87% ca simptomele actuale să nu fie cauzate de o infecție a tractului urinar, conform unor date recente.12 Acești pacienți ar trebui să fie evaluați pentru alte cauze ale simptomelor lor, cum ar fi sindromul durerii pelvine cronice (CPPS) sau tumori ale tractului urinar. Dacă analiza de urină este pozitivă, atunci recomand tratamentul empiric și comandarea unei uroculturi și a unei sensibilități pentru a modifica tratamentul dacă este necesar.
Urina nu este sterilă
Până foarte recent, paradigma pentru gestionarea atât a infecțiilor necomplicate, cât și a celor complicate a fost eliminarea microorganismelor din tractul urinar. Experții recunosc acum că această abordare este limitată de doi factori cheie legați între ei: microbiota este prezentă în tractul urinar asimptomatic (sănătos), iar cultura standard este relativ insensibilă pentru detectarea microorganismelor urinare.
Dovezile solide și din ce în ce mai numeroase privind existența unui microbiom urinar divers contestă vechea maximă clinică conform căreia „urina este sterilă. „15 Într-un studiu recent, cercetătorii au efectuat PCR cantitativă a ARN ribozomal 16S din 16 probe de urină de la bărbați și femei sănătoși cu vârste cuprinse între 26 și 90 de ani.16 Cinci probe au fost testate pozitiv pentru un phylum bacterian și unul până la șase genuri, în timp ce restul au conținut în medie cinci phyla și opt până la 36 de genuri. Într-un alt studiu, cercetătorii au efectuat secvențierea PCR de mare capacitate a probelor de urină de la opt femei, toate având culturi de urină standard negative.17 Toate probele au fost polimicrobiene și au prezentat o variabilitate considerabilă între probe: au fost identificate 45 de specii bacteriene unice, dintre care nouă au fost asociate cu infecții ale tractului urinar și 20 cu potențial patogen necunoscut. Studii similare au confirmat această constatare18 , sugerând că urina de la persoane sănătoase conține frecvent bacterii pe care culturile de urină standard nu le detectează.
Un alt studiu a aprofundat mai mult, utilizând cultura cantitativă îmbunătățită de urină (EQUC) pentru a determina dacă bacteriile identificate în probele de urină erau viabile.19 Această metodă presupune însămânțarea unor volume mai mari de urină, incubarea probelor într-o gamă mai largă de condiții de creștere și utilizarea unor perioade de incubare mai lungi. Dintre cele 65 de probe de urină evaluate prin EQUC, 80% au dezvoltat bacterii, dintre care 92% nu au fost detectate prin cultură standard. Au fost identificate complet 35 de genuri, dintre care Lactobacillus, Corynebacterium, Streptococcus, Actinomyces și Staphylococcus au fost cele mai frecvente. Majoritatea speciilor de bacterii s-au replicat în număr mai mic decât pragul de detecție al protocoalelor standard de urocultură. Aceste constatări au fost confirmate de un alt studiu recent efectuat pe 150 de adulți (jumătate dintre ei raportând simptome urinare), în care utilizarea EQUC a detectat 182 de uropatogeni – de trei ori mai mulți decât numărul detectat prin cultura standard.20
Colectiv, rezultatele acestor studii confirmă faptul că microbiota urinară diversă este prezentă atât la persoanele sănătoase, cât și la pacienții cu simptome urinare, și că metodele standard de cultură a urinei sunt relativ insensibile pentru caracterizarea acestui microbiom, inclusiv a uropatogenilor. De asemenea, culturile standard nu simulează în mod fiabil biofilmele, cum ar fi cele formate în cateterele urinare, iar rezultatele finale ale culturilor standard și ale testelor de sensibilitate necesită zile pentru a fi raportate.11,21 În mod clar, există loc pentru îmbunătățiri.
Teste noi, disponibile în comerț, pentru infecțiile tractului urinar
Trei teste de urină disponibile în comerț detectează uropatogeni cu o sensibilitate mai mare decât cultura standard de urină și, de asemenea, depistează rapid dovezile de rezistență antimicrobiană (tabelul 1).18,19,22 Printre beneficiile potențiale ale acestor teste se numără identificarea mai rapidă a agenților patogeni, rezultate mai precise ale sensibilității și tratament individualizat, toate acestea putând îmbunătăți, teoretic, rezultatele pacienților.23,24,25
Testul Vikor Urine-ID™ este un test bazat pe PCR care este capabil să detecteze mai multe specii de bacterii și, de asemenea, poate identifica până la 30 de gene bacteriene care codifică rezistența la agenții antimicrobieni.26 Rezultatele testului sunt disponibile în aproximativ 12 până la 24 de ore (tabelul 1). Împreună cu rezultatele testului, producătorul oferă informații privind modelele regionale de sensibilitate antimicrobiană, spectrele de activitate ale antibioticelor, costurile medicamentelor și îndrumări relevante din partea Administrației americane pentru alimente și medicamente (FDA).
Kit-ul MicroGenDX UTI Urinalysis Kit este un test în două etape.27 În primul rând, se utilizează PCR cantitativ pentru a depista 16 tipuri de bacterii, precum și Candida albicans, cu rezultate furnizate în termen de 24 de ore. În al doilea rând, se utilizează secvențierea de generație următoare (NGS) pentru a compara ADN-ul microbiotei din proba de urină cu o bază de date cu peste 30.000 de specii microbiene, cu rezultate în 3 până la 5 zile (tabelul 1). Potrivit producătorului, kitul de analiză a urinei UTI identifică toți microbii dintr-o probă de urină cu o precizie de 99,9%.
Tabel 1. Prezentare generală a testelor noi disponibile în comerț pentru infecții ale tractului urinar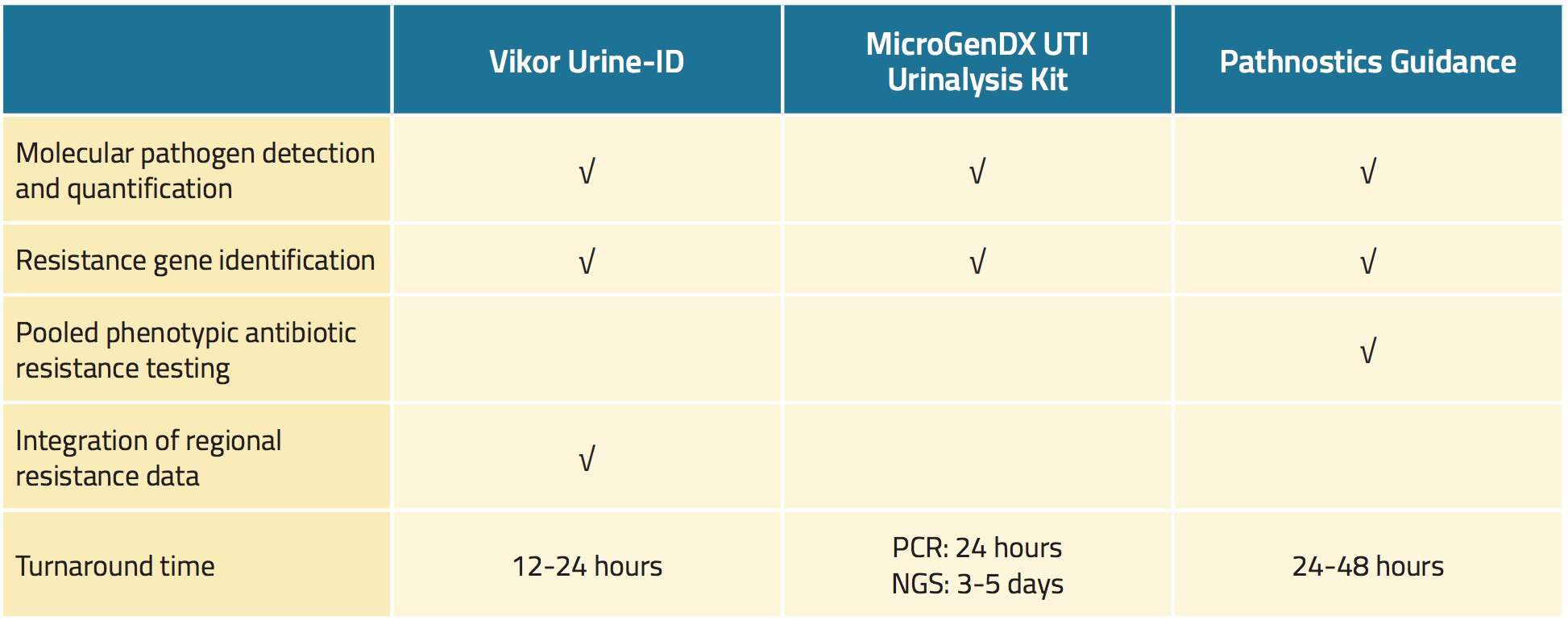
Testul Pathnostics Guidance constă într-o suită de teste de urină noi pentru pacienții cu prostatită, cistită interstițială și infecții recurente ale tractului urinar.28 Testul pentru infecții ale tractului urinar utilizează PCR pentru a depista 45 de agenți patogeni și 38 de gene de rezistență. Testul Pathnostics Guidance generează, de asemenea, date fenotipice și rezultate de sensibilitate antimicrobiană grupate. Testul poate utiliza fie urină evacuată, fie urină de cateter care poate fi păstrată la temperatura camerei timp de până la 5 zile. Rezultatele sunt disponibile în 24 până la 28 de ore.
Un singur avertisment merită menționat. După cum am discutat, aceste teste foarte sensibile pot detecta bacterii în urina persoanelor asimptomatice și a persoanelor ale căror simptome nu au legătură cu infecțiile tractului urinar. Prin urmare, medicii nu ar trebui să își bazeze deciziile de tratament doar pe rezultatele testelor. A face acest lucru poate avea consecințe negative pentru pacienți. Într-un studiu efectuat pe 673 de femei tinere și de vârstă mijlocie cu bacteriurie asimptomatică și antecedente de infecții recurente ale tractului urinar, jumătate dintre pacienți au primit terapie antimicrobiană, în timp ce restul nu au primit-o.22 La 6 și 12 luni de urmărire, terapia antimicrobiană a fost asociată cu creșteri semnificative din punct de vedere statistic ale ratelor de recurență a simptomelor urinare. Pentru a evita utilizarea excesivă a agenților antimicrobieni și efectele secundare, costurile și selecția pentru rezistență antimicrobiană asociate acestora, este esențial ca medicii să evalueze rezultatele testelor în contextul riscului general și al istoricului de infecții ale tractului urinar al pacienților și al prezentării clinice actuale.
Direcții viitoare pentru testele bazate pe urină
În timp ce testele aprobate recent sunt pe cale să îmbunătățească substanțial detectarea și gestionarea infecțiilor tractului urinar în comparație cu cultura standard singură, cercetătorii continuă să caute modalități de îmbunătățire a diagnosticului, a detectării agenților patogeni, a cuantificării sensibilității antimicrobiene și a algoritmilor de tratament. Printre exemple se numără utilizarea tehnicilor de învățare automată, analizele compozite ale unor noi biomarkeri și testele pentru semnături de proteine celulare.
Algoritmii de învățare mecanică s-au dovedit a fi promițători pentru îmbunătățirea detectării și evaluării pacienților cu infecții necomplicate ale tractului urinar. De exemplu, un studiu a evaluat 17 variabile clinice și 42 de variabile imunologice pentru a identifica cei mai buni predictori ai rezultatelor culturii de urină. Nebulozitatea (turbiditatea) urinei a fost cel mai bun predictor clinic, cu o valoare predictivă pozitivă de 0,65 (ceea ce înseamnă că prezența turbidității urinei a identificat un specimen pozitiv pentru cultură cu o precizie de 65 %) și o valoare predictivă negativă de 0.79 (ceea ce înseamnă că absența turbidității urinei a identificat o probă negativă la cultură cu o precizie de 79%).29 Prin urmare, turbiditatea urinei a fost relativ insensibilă, dar a prezentat o specificitate rezonabilă pentru detectarea unei probe pozitive la cultură. Împreună, patru biomarkeri urinari – metalopeptidaza 9 a matricei, lipocalina asociată cu gelatinaza neutrofilă, interleukina (IL)-8 și IL-1β – au atins o valoare predictivă pozitivă substanțial mai mare, de 0,82, și o valoare predictivă negativă comparabilă de 0,76. Deși combinarea acestor patru biomarkeri urinari cu turbiditatea urinei nu a îmbunătățit și mai mult aceste valori predictive, rezultatele studiului au indicat că algoritmii de învățare automată pot identifica în mod fiabil majoritatea pacienților cu infecții urinare necomplicate.29
Pe măsură ce modelele de învățare automată devin mai rafinate, valorile lor predictive s-ar putea îmbunătăți, ceea ce ar putea îmbunătăți și mai mult diagnosticarea și tratamentul infecțiilor urinare la populațiile vulnerabile, reducând în același timp volumul de muncă de diagnosticare. De exemplu, un studiu recent de amploare a analizat peste 212 000 de rapoarte privind rezultatele microscopiei urinare, ale culturilor și ale sensibilității din trei spitale și servicii ambulatorii din Marea Britanie.30 Algoritmi specifici de învățare automată au fost concepuți pentru subgrupuri cu risc ridicat, cum ar fi femeile însărcinate, copiii și persoanele cu infecții urinare persistente sau recurente. Învățarea automată a detectat aproximativ 95 % din specimenele pozitive la cultură, reducând în același timp volumul de muncă asociat cu cultura de urină cu aproximativ 41 % și obținând o specificitate cu aproximativ 24 % mai mare decât un model euristic bazat pe numărul de globule albe și de bacterii. Aceste rezultate sunt deosebit de demne de luat în seamă într-o epocă în care îmbătrânirea populației și apariția bacteriilor rezistente la antimicrobiene sporesc nevoia de a detecta în mod eficient și precis infecțiile tractului urinar care necesită tratament.
Infecțiile recurente ale tractului urinar (definite istoric ca fiind cel puțin două infecții ale tractului urinar în ultimele 6 luni sau mai mult de trei infecții în ultimul an) s-au dovedit a afecta aproximativ 50% în rândul femeilor cu vârsta de peste 55 de ani și 27% dintre femeile mai tinere31, 32. Orientările actuale solicită un management intensiv cu măsuri precum terapia antimicrobiană profilactică, limitarea utilizării spermicidelor, evacuarea după actul sexual, profilaxia imunoactivă cu OM-89, vaccinarea vaginală cu Urovac și utilizarea cremelor sau inelelor vaginale cu estrogeni la femeile aflate în postpartum31, 33 Analizele biomarkerilor serici și urinari ar putea ajuta la o mai bună predicție a pacienților care vor dezvolta infecții recurente ale tractului urinar, astfel încât aceștia să beneficieze mai devreme de intervenții specifice. 32 Printre biomarkerii relevanți pentru infecțiile recurente ale tractului urinar se numără scăderea nivelurilor serice ale vitaminei D și ale antigenului specific prostatic, creșterea nivelurilor serice ale imunoglobulinelor, ale factorului de stimulare a coloniilor de granulocite, ale factorului de stimulare a coloniilor de macrofage și ale IL-5, în timp ce biomarkerii urinari relevanți includ niveluri ridicate de IL-8 și niveluri scăzute ale factorului de creștere nervoasă și ale lipocalinei asociate cu gelatinaza neutrofilă.
Diagnosticarea viitoare ar putea include, de asemenea, teste de biomarker la punctul de îngrijire care să completeze sau să reducă nevoia de culturi de urină. Un test ideal ar fi la fel de rapid și ieftin ca un test de urină, dar mai precis și mai exact. Printre potențialii candidați se numără trimetilamina și acetatul, care sunt markeri ai metabolismului bacterian, precum și xantina oxidază și mieloperoxidază, care sunt biomarkeri enzimatici.34
Analizele viitoare ar putea evalua, de asemenea, exosomul urinar ca potențial biomarker pentru infecțiile tractului urinar. Exosomul este format din mici vezicule extracelulare care transportă proteine celulare. Într-un studiu, proteinele urinare Akt (o proteină de semnalizare intracelulară) și CD9 (o proteină transmembranară intracelulară) au fost semnificativ crescute la femeile cu infecții ale tractului urinar în comparație cu femeile cu bacteriurie asimptomatică, iar nivelurile ambelor proteine au scăzut semnificativ în urma terapiei antimicrobiene.35 Rezultatele unor astfel de studii ar putea facilita într-o bună zi dezvoltarea unor teste comerciale care să evalueze exosomul urinar pentru a ajuta la orientarea procesului de luare a deciziilor privind tratamentul.
Rezumat
Evaluarea și gestionarea infecțiilor tractului urinar este parte integrantă a practicii urologice. Pentru infecțiile necomplicate ale tractului urinar, cultura de urină este de obicei inutilă, iar tratamentul empiric conform ghidurilor actuale ale IDSA este adecvat. Tratamentul empiric bazat pe rezultatele istorice ale culturii și sensibilității este, de asemenea, adecvat pentru infecțiile complicate ale tractului urinar, dar trebuie modificat pe baza culturii și sensibilității actuale. Infecțiile recurente ale tractului urinar pot justifica necesitatea unor intervenții terapeutice și comportamentale intensive.
În timp ce acestea sunt cele mai bune practici actuale, ele lasă loc de îmbunătățiri substanțiale, în special având în vedere dovezile recente privind existența unui microbiom urinar și limitările screening-ului și culturii standard. Este nevoie de teste rapide și fiabile pentru a detecta mai bine agenții uropatogeni, pentru a diferenția disbioza urinară semnificativă din punct de vedere clinic de bacteriuria lipsită de importanță clinică și pentru a ghida terapia antimicrobiană pe baza datelor de rezistență personalizate. În prezent, sunt disponibile teste de sensibilitate bazate pe PCR cantitativ și pe secvențierea de generație următoare. În viitor, utilizarea unor metode cantitative îmbunătățite de urocultură ar putea, de asemenea, să îmbunătățească îngrijirea clinică. Investigatorii evaluează, de asemenea, algoritmi de învățare automată care încorporează biomarkerii serici și urinari și alte variabile clinice pentru a detecta mai eficient infecțiile tractului urinar, a prezice recurența și a reduce volumul de muncă de diagnosticare. Încorporarea acestor abordări noi cu date privind rezistența locală și readmisia în spital ar putea spori utilitatea lor. Scopul final este de a dezvolta teste sensibile, specifice, eficiente din punct de vedere al costurilor și algoritmi practici care să îmbunătățească managementul și rezultatele pacienților.
Redactat de: Edward Schaeffer, MD, Ph.D., președinte, Departamentul de Urologie, Școala de Medicină Feinberg, director de program, Programul de oncologie genito-urinară, Robert H. Lurie Comprehensive Cancer Center, Northwestern University, Chicago, Illinois
1. Schaeffer, AJ., Matulewicz, RS., & Klumpp, DJ. (2016). Infecții ale tractului urinar. În AJ. Wein, & et al (Eds.), Campbell-Walsh Urology, Eleventh Edition Philadelphia: Elsevier-Saunders.
2. Schappert, S. M., și E. A. Rechtsteiner. „Estimări privind utilizarea asistenței medicale ambulatorii pentru 2007”. Statistici vitale și de sănătate. Series 13, Data from the National Health Survey 169 (2011): 1-38.
3. Foxman, Betsy. „Sindroame de infecții ale tractului urinar: apariție, recurență, bacteriologie, factori de risc și povara bolii”. Infectious disease clinics of North America 28, nr. 1 (2013): 1-13.
4. Foxman, Betsy. „The epidemiology of urinary tract infection” (Epidemiologia infecției tractului urinar). Nature Reviews Urology 7, nr. 12 (2010): 653.
5. Simmering, Jacob E., Fan Tang, Joseph E. Cavanaugh, Linnea A. Polgreen, și Philip M. Polgreen. „Creșterea numărului de spitalizări pentru infecții ale tractului urinar și costurile asociate în Statele Unite, 1998-2011”. În Open forum infectious diseases, vol. 4, nr. 1. Oxford University Press, 2017.
6. Nguyen, Hoa Q., Nga TQ Nguyen, Carmel M. Hughes și Ciaran O’Neill. „Tendințele și impactul rezistenței antimicrobiene asupra pacienților internați mai în vârstă cu infecții ale tractului urinar (UTI): A national retrospective observational study”. PloS one 14, nr. 10 (2019).
7. Critchley, Ian A., Nicole Cotroneo, Michael J. Pucci și Rodrigo Mendes. „Povara rezistenței antimicrobiene în rândul izolatelor de Escherichia coli din tractul urinar în Statele Unite în 2017”. PloS one 14, nr. 12 (2019).
8.Gupta, Kalpana, și Barbara W. Trautner. „Diagnosticul și managementul infecțiilor recurente ale tractului urinar la femeile care nu sunt gravide”. Bmj 346 (2013): f3140.
9. Tan, Chee Wei, și Maciej Piotr Chlebicki. „Infecții ale tractului urinar la adulți”. Singapore medical journal 57, nr. 9 (2016): 485.
10. Gupta, Kalpana, Thomas M. Hooton, Kurt G. Naber, Björn Wullt, Richard Colgan, Loren G. Miller, Gregory J. Moran et al. „Ghidul internațional de practică clinică pentru tratamentul cistitei acute necomplicate și al pielonefritei la femei: o actualizare din 2010 a Societății de Boli Infecțioase din America și a Societății Europene de Microbiologie și Boli Infecțioase”. Clinical infectious diseases 52, nr. 5 (2011): e103-e120.
11. Huang, Bin, Lei Zhang, Weizheng Zhang, Kang Liao, Shihong Zhang, Zhiquan Zhang, Xingyan Ma et al. „Detectarea și identificarea directă a agenților patogeni bacterieni din urină cu procesarea optimizată a specimenelor și algoritmul de testare îmbunătățit.” Journal of clinical microbiology 55, nr. 5 (2017): 1488-1495.
12. Cohen, Jason E., Emily M. Yura, Liqi Chen și Anthony J. Schaeffer. „Utilitatea predictivă a culturilor urinare negative anterioare la femeile cu infecții urinare necomplicate recurente suspecte”. The Journal of urology 202, nr. 5 (2019): 979-985.
13. Marques, Alexandre Gimenes, Jacyr Pasternak, Márcio dos Santos Damascena, Carolina Nunes França și Marinês Dalla Valle Martino. „Performanța testului de screening dipstick ca predictor al culturii urinare negative”. Einstein (São Paulo) 15, nr. 1 (2017): 34-39.
14. Cohen, Jason E., Liqi Chen și Anthony J. Schaeffer. „Algoritmi care utilizează rezistența anterioară, prescripțiile antimicrobiene anterioare și locul de reședință al pacientului îmbunătățesc terapia empirică pentru femeile cu infecții necomplicate ale tractului urinar”. Urologie 137 (2020): 72-78.
15. Finucane, Thomas E. „”Infecția tractului urinar” și microbiomul”. The American journal of medicine 130, nr. 3 (2017): e97-e98.
16. Lewis, Debbie Ann, Richard Brown, Jon Williams, Paul White, Susan Kim Jacobson, Julian Marchesi și Marcus John Drake. „Microbiomul urinar uman; ADN bacterian în urina evacuată a adulților asimptomatici”. Frontiers in cellular and infection microbiology 3 (2013): 41.
17. Siddiqui, Huma, Alexander J. Nederbragt, Karin Lagesen, Stig L. Jeansson și Kjetill S. Jakobsen. „Evaluarea diversității microbiotei urinare feminine prin secvențierea de mare capacitate a ampliconilor ADNr 16S”. BMC microbiology 11, nr. 1 (2011): 244.
18. Wolfe, Alan J., Evelyn Toh, Noriko Shibata, Ruichen Rong, Kimberly Kenton, MaryPat FitzGerald, Elizabeth R. Mueller et al. „Evidence of uncultivated bacteria in the adult female bladder”. Journal of clinical microbiology 50, nr. 4 (2012): 1376-1383.
19. Hilt, Evann E., Kathleen McKinley, Meghan M. Pearce, Amy B. Rosenfeld, Michael J. Zilliox, Elizabeth R. Mueller, Linda Brubaker, Xiaowu Gai, Alan J. Wolfe și Paul C. Schreckenberger. „Urina nu este sterilă: utilizarea tehnicilor îmbunătățite de urocultură pentru a detecta flora bacteriană rezidentă în vezica urinară a femeii adulte”. Journal of clinical microbiology 52, nr. 3 (2014): 871-876.
20. Price, Travis K., Tanaka Dune, Evann E. Hilt, Krystal J. Thomas-White, Stephanie Kliethermes, Cynthia Brincat, Linda Brubaker, Alan J. Wolfe, Elizabeth R. Mueller și Paul C. Schreckenberger. „Cultura clinică de urină: tehnicile îmbunătățite îmbunătățesc detectarea microorganismelor relevante din punct de vedere clinic”. Journal of clinical microbiology 54, nr. 5 (2016): 1216-1222.
21. Sathiananthamoorthy, Sanchutha, James Malone-Lee, Kiren Gill, Anna Tymon, Trang K. Nguyen, Shradha Gurung, Linda Collins et al. „Reevaluarea culturii de rutină la mijlocul fluxului în diagnosticul infecției tractului urinar”. Journal of clinical microbiology 57, nr. 3 (2019): e01452-18.
22. Cai, Tommaso, Sandra Mazzoli, Nicola Mondaini, Francesca Meacci, Gabriella Nesi, Carolina D’Elia, Gianni Malossini, Vieri Boddi și Riccardo Bartoletti. „Rolul bacteriuriei asimptomatice la femeile tinere cu infecții recurente ale tractului urinar: a trata sau a nu trata?”. Clinical infectious diseases 55, nr. 6 (2012): 771-777.
23. Lehmann, Lutz E., Stefan Hauser, Thomas Malinka, Sven Klaschik, Stefan U. Weber, Jens-Christian Schewe, Frank Stüber și Malte Book. „Identificarea calitativă rapidă și calitativă a agenților patogeni din infecțiile urinare prin PCR în timp real SeptiFast®”. PLoS One 6, nr. 2 (2011).
24. Schmidt, K., K. K. Stanley, R. Hale, L. Smith, J. Wain, J. O’grady și D. M. Livermore. „Evaluation of multiplex tandem PCR (MT-PCR) assays for the detection of bacterial resistance genes among Enterobacteriaceae in clinical urines”. Journal of Antimicrobial Chemotherapy 74, nr. 2 (2019): 349-356.
25. Barczak, Amy K., James E. Gomez, Benjamin B. Kaufmann, Ella R. Hinson, Lisa Cosimi, Mark L. Borowsky, Andrew B. Onderdonk și colab. „Semnăturile ARN permit identificarea rapidă a agenților patogeni și a susceptibilităților la antibiotice”. Proceedings of the national academy of sciences 109, nr. 16 (2012): 6217-6222.
26. Urine-IDTM – Vikor Scientific. https://www.vikorscientific.com/test-menu/urine-id/. Accesat la 15 februarie 2020.
27. Kit de urină UTI – Insurance | MicroGen Diagnostics. https://microgendx.com/product/urine-kit-ins/. Accesat la 15 februarie 2020.
28. Îndrumare – Pathnostics. https://www.pathnostics.com/physicians/tests/guidance/. Accesat la 15 februarie 2020.
29. Gadalla, Amal AH, Ida M. Friberg, Ann Kift-Morgan, Jingjing Zhang, Matthias Eberl, Nicholas Topley, Ian Weeks et al. „Identification of clinical and urine biomarkers for uncomplicated urinary tract infection using machine learning algorithms”. Scientific Reports 9, nr. 1 (2019): 1-11.
30. Burton, Ross J., Mahableshwar Albur, Matthias Eberl și Simone M. Cuff. „Utilizarea inteligenței artificiale pentru a reduce volumul de muncă de diagnosticare fără a compromite detectarea infecțiilor tractului urinar”. BMC medical informatics and decision making 19, nr. 1 (2019): 171.
31. Bonkat, G., R. Pickard, R. Bartoletti, F. Bruyere, S. E. Geerlings și F. Wagenlehner. „Orientări privind infecțiile urologice. Orientări EAU”. Asociația Europeană de Urologie (2017).
32. Jhang, Jia-Fong și Hann-Chorng Kuo. „Progrese recente în infecțiile recurente ale tractului urinar, de la patogeneză și biomarkeri la prevenire”. Tzu-Chi Medical Journal 29, nr. 3 (2017): 131.
33. Dason, Shawn, Jeyapandy T. Dason și Anil Kapoor. „Orientări pentru diagnosticarea și gestionarea infecțiilor recurente ale tractului urinar la femei”. Canadian Urological Association Journal 5, nr. 5 (2011): 316.
34. Karlsen, H., și T. Dong. „Biomarkeri ai infecțiilor tractului urinar: stadiul actual al tehnologiei și aplicații promițătoare pentru senzorii chimici rapizi pe bază de benzi”. Analytical Methods 7, nr. 19 (2015): 7961-7975.
35. Mizutani, Kosuke, Kyojiro Kawakami, Kengo Horie, Yasunori Fujita, Koji Kameyama, Taku Kato, Keita Nakane et al. „Urinary exosome as a potential biomarker for urinary tract infection”. Microbiologie celulară 21, nr. 7 (2019): e13020.
Contenit asociat:
Download: Everyday Urology: Volumul 5, Numărul 1