Sangrado variceal
¿Qué son las varices?
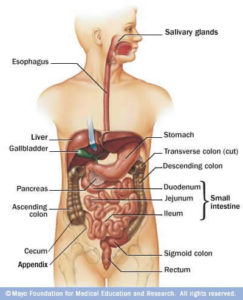
Normalmente, la sangre de los intestinos y el bazo llega al hígado a través de la vena porta. Sin embargo, en personas con cicatrices hepáticas graves (cirrosis), el flujo normal de sangre a través del hígado puede verse afectado. La sangre de los intestinos puede desviarse alrededor del hígado a través de pequeños vasos, principalmente en el estómago y el esófago.
Algunos de estos vasos sanguíneos pueden aumentar de tamaño e hincharse; se conocen como varices. El bazo también puede agrandarse en esta situación. Las varices pueden producirse en cualquier parte del tracto gastrointestinal, pero son más frecuentes en el esófago y el estómago. Debido a la alta presión (hipertensión portal) y al adelgazamiento de las paredes de las varices, éstas pueden romperse y provocar una hemorragia en el tracto gastrointestinal superior. Del mismo modo, a veces los vasos sanguíneos superficiales más pequeños se inflaman dentro del revestimiento del tracto gastrointestinal y en ocasiones pueden rezumar sangre. Esto se denomina gastropatía hipertensiva portal (si se encuentra en el estómago) o colopatía (si se encuentra en el colon).
¿Cómo se tratan las varices?
En los pacientes con varices esofágicas o gástricas de gran tamaño que corren el riesgo de romperse, se suele instaurar un tratamiento preventivo con betabloqueantes (por ejemplo, nadolol o propranolol). Los betabloqueantes reducen la presión dentro de las varices para ayudar a prevenir su ruptura. En algunos casos, puede instaurarse un tratamiento endoscópico (es decir, la colocación de bandas en las várices) para prevenir la hemorragia por várices (véase más adelante).
Los pacientes con hemorragia por várices esofágicas y/o gástricas requieren ingreso hospitalario urgente. El tratamiento suele consistir en la administración de líquidos por vía intravenosa y, en algunos casos, en la transfusión de glóbulos rojos para mantener la presión sanguínea. En pacientes con anomalías del sistema de coagulación de la sangre, puede ser necesaria la transfusión de plaquetas y/o factores de coagulación (por ejemplo, plasma fresco congelado). Para ayudar a detener las hemorragias de las varices, se suele utilizar un medicamento intravenoso llamado octreotide. Al igual que los betabloqueantes, la octreotida reduce la presión dentro del sistema venoso portal. En esta situación, también debe instaurarse una terapia endoscópica de emergencia (véase más adelante). Por último, todos los pacientes con hemorragia por varices deben recibir una terapia antibiótica adecuada. Los antibióticos reducen el riesgo de reaparición de la hemorragia por varices una vez controlada la hemorragia, previenen las infecciones y ayudan a reducir la mortalidad en estos pacientes.
¿Qué es la terapia endoscópica?
La terapia endoscópica es una forma de prevenir y tratar la hemorragia por varices sin necesidad de cirugía. En el procedimiento más habitual, denominado ligadura endoscópica de varices, se colocan bandas de goma alrededor de las varices en el esófago a través de un endoscopio flexible que se utiliza para visualizar los vasos. En raras circunstancias, si la hemorragia no puede controlarse mediante el vendaje de varices, puede emplearse otra técnica denominada escleroterapia endoscópica. Este procedimiento, poco utilizado en la actualidad, consiste en la inyección de mezclas diluidas de soluciones esclerosantes (endurecedoras) en las varices esofágicas para conseguir su erradicación. En el caso de las várices del estómago (várices gástricas) no suele ser posible el anillado. El tratamiento preferido de las varices gástricas que requieren terapia es la inyección de pegamento (por ejemplo, histacryl), también en el momento de la endoscopia.
¿Cuáles son las ventajas de la terapia endoscópica?
Las principales ventajas de la terapia endoscópica son que es segura y fácil de aplicar. Se puede llevar a cabo en la mayoría de los hospitales y a menudo se realiza como un procedimiento ambulatorio. Se utiliza habitualmente en el tratamiento de pacientes con cirrosis y hemorragias por varices. Puede utilizarse para evitar la ruptura de las varices (tratamiento profiláctico) o como tratamiento de las varices sangrantes. Normalmente se necesita más de una sesión para erradicar las varices esofágicas, por lo que a menudo es necesario repetir las endoscopias.
¿Qué es una derivación portosistémica?
En los casos en los que se produzca una hemorragia grave y otros tratamientos hayan fracasado o no sean posibles, se pueden utilizar procedimientos de derivación portosistémica radiológica o quirúrgica para reducir el flujo de sangre a través de las varices, reducir la presión dentro de ellas y detener su hemorragia. El procedimiento más empleado en la actualidad es la derivación portosistémica intrahepática transyugular (DPIT), que es un procedimiento no quirúrgico realizado por radiólogos (véase más adelante). En raras circunstancias, puede ser necesaria una derivación quirúrgica. Este procedimiento consiste en la unión quirúrgica de dos venas, la vena porta y la vena cava inferior, para aliviar la presión en la vena porta que lleva la sangre al hígado. Se pueden realizar diferentes tipos de derivaciones quirúrgicas; sin embargo, hoy en día rara vez se requieren.
¿Qué es una derivación portal-sistémica intrahepática transyugular (DPIT)?
Una DPIT es una derivación no quirúrgica que ha mejorado el tratamiento de la hipertensión portal de difícil control. En el caso de una hemorragia potencialmente mortal que no puede ser controlada por la terapia endoscópica y médica, el DPIT es una opción útil. La inserción del DPIT la realizan los radiólogos en el departamento de rayos X. En este procedimiento, se inserta una aguja a través de la vena yugular del cuello, se avanza hasta una vena hepática (que drena la sangre del hígado) y luego hasta una gran rama de la vena porta (que suministra sangre al hígado). Mediante un tubo catéter con punta de globo inflable, la sección entre la rama de la vena porta y la vena hepática se ensancha y luego se mantiene abierta (stent) con un stent cilíndrico de malla metálica. Esta derivación sirve para desviar la sangre alrededor de los vasos sanguíneos de alta presión dentro del hígado cirrótico cicatrizado y, por lo tanto, reduce la presión dentro de las venas portales y las ramas (incluidas las várices).
¿Cuáles son las ventajas y desventajas del DPIT?
La principal ventaja del DPIT es que no es un procedimiento quirúrgico y no requiere el uso de anestesia general, ya que ambos suelen ser mal tolerados por los pacientes con cirrosis. Otra ventaja del DPIT es que puede ayudar a reducir la acumulación de líquido en el abdomen (ascitis) o alrededor de los pulmones (derrames pleurales) en pacientes cirróticos con retención de líquidos. Los DPIT se han utilizado con éxito para tratar la ascitis grave que ya no responde a los fármacos (diuréticos) o en pacientes que tienen efectos secundarios de estos fármacos. Aproximadamente una cuarta parte de los pacientes puede desarrollar encefalopatía (alteración del pensamiento) tras la inserción de un DPIT. Por lo general, esto se controla fácilmente con la medicación adecuada. Además, estas derivaciones pueden estrecharse u obstruirse, por lo que deben controlarse periódicamente mediante ecografía. Si se estrechan u obstruyen, normalmente pueden abrirse con un globo o añadiendo otro stent.
Apoyo
Línea Nacional de Ayuda:
Este recurso de apoyo le ofrece a usted y a su ser querido un lugar al que acudir en busca de respuestas tras el diagnóstico, le ayuda a entender su enfermedad y le proporciona los recursos que necesita. Puede llamar al 1 (800) 563-5483 de lunes a viernes de 9 de la mañana a 5 de la tarde, hora del este.
La Red de Apoyo entre Pares:
Se trata de una red nacional de personas que viven con una enfermedad hepática y que se han ofrecido a compartir sus experiencias con los demás. Fue desarrollada por la Fundación Canadiense del Hígado como medio para poner en contacto a canadienses como usted que tienen un familiar que padece una enfermedad hepática, que cuidan de alguien que padece una enfermedad hepática o que han sido diagnosticados con una enfermedad hepática, para hablar de sus preocupaciones con un compañero en una situación similar.
Si quiere que le pongan en contacto con un compañero de apoyo en su zona, o quiere unirse a la red de apoyo entre compañeros, llame a la Línea Nacional de Ayuda al 1 (800) 563-5483 de lunes a viernes de 9 AM a 5 PM EST o envíenos un correo electrónico.